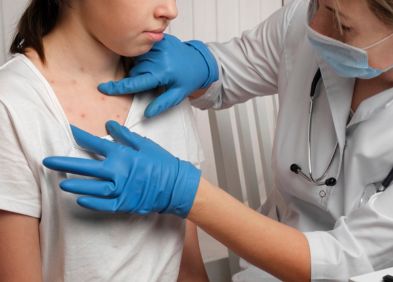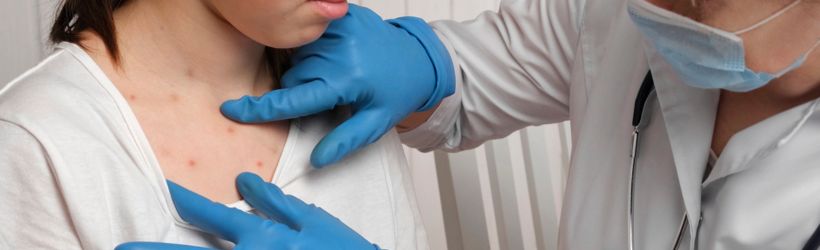
La scarlatine fait partie des maladies infantiles éruptives, entraînant une éviction scolaire. D’origine bactérienne, cette infection se manifeste principalement par une forte fièvre, une angine et une éruption cutanée caractéristique. Elle nécessite un traitement antibiotique adapté, pour prévenir les risques de complications, qui sont rares mais potentiellement graves.
Qu’est-ce que la scarlatine ?
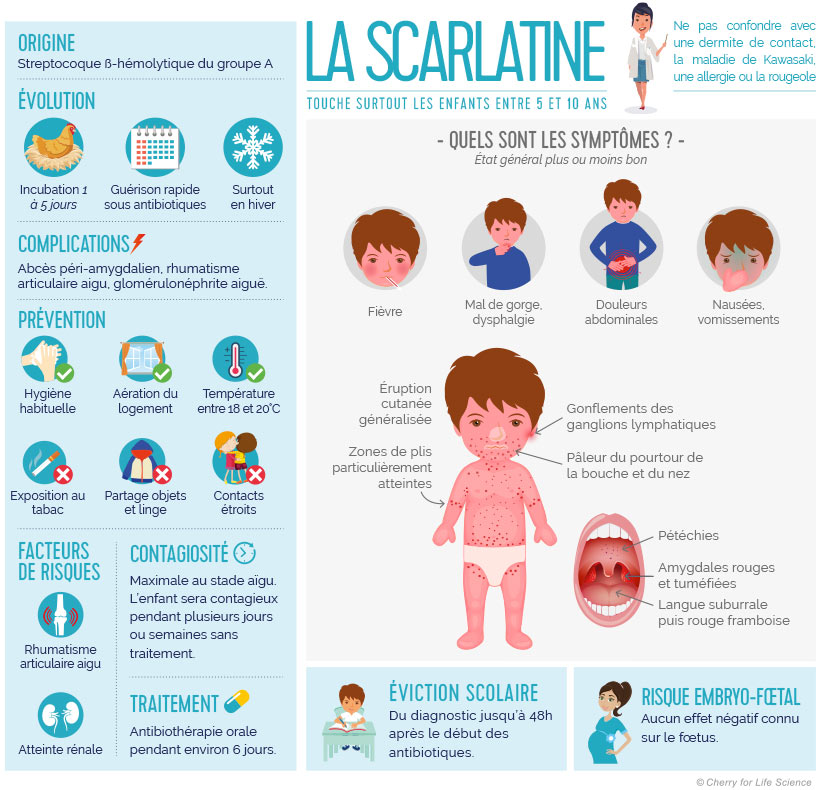
La scarlatine, encore parfois appelée la fièvre écarlate, est une maladie infantile d’origine bactérienne, liée à l’angine bactérienne provoquée par le streptocoque béta-hémolytique du groupe A. Elle fait partie des maladies éruptives de l’enfant avec :
- La varicelle ;
- La rougeole ;
- La rubéole ;
- La maladie pieds mains bouche ;
- L’érythème infectieux ou cinquième maladie ;
- La roséole infantile ou exanthème subit ou sixième maladie.
Suite à la pandémie de la Covid-19, les autorités de santé publique ont observé une hausse des cas de scarlatine chez les enfants, alors que la maladie était devenue rare en France.
Comment on attrape la scarlatine ? Une maladie contagieuse
La bactérie responsable de la scarlatine pénètre dans le corps humain par trois portes d’entrée :
- Le plus souvent par les voies respiratoires (bouche, nez, gorge) ;
- Au niveau d’une plaie cutanée (scarlatine chirurgicale) ;
- Au niveau de l’ombilic chez le nouveau-né (scarlatine puerpérale).
Une fois dans l’organisme, elle sécrète des toxines dites érythrogènes, qui engendrent :
- Une vasodilatation (dilatation des vaisseaux sanguins) ;
- Un œdème cutané (gonflement de la peau) ;
- Une réaction immunitaire importante (mobilisation forte des globules blancs).
Ces trois phénomènes sont à l’origine des différents symptômes de la maladie et en particulier de la coloration rouge de la peau. Plusieurs types de toxines érythrogènes existent et provoquent des formes plus ou moins sévères de scarlatine.
Cette infection touche principalement les enfants entre l’âge de 5 et 10 ans généralement au cours de l’hiver. Elle est rare avant l’âge de 2 ans, où les enfants restent encore protégés par les anticorps maternels transmis in utero. Des adultes peuvent exceptionnellement contracter cette maladie, s’ils n’ont pas été exposés à la bactérie auparavant.
À savoir ! Les cas adultes de scarlatine restent exceptionnels. À ce jour, il n’a pas été observé d’effets néfastes sur le fœtus lorsqu’une femme contracte cette maladie au cours de la grossesse. Néanmoins, par précaution, elle doit être traitée le plus rapidement possible et surveillée étroitement jusqu’à la naissance de l’enfant.
La scarlatine est une maladie contagieuse, qui se transmet entre les enfants de plusieurs façons :
- Par voie aérienne (postillons, gouttelettes nasales) ;
- Par contact direct avec une personne contaminée (l’éruption cutanée en elle-même n’est pas contagieuse) ;
- Par le biais d’objets ou de linge souillés par la bactérie (mode indirect).
Les enfants atteints sont contagieux avant l’apparition des symptômes, ce qui facilite la transmission de l’infection dans les milieux collectifs.
Quels sont les premiers signes de la scarlatine ? Les symptômes
La durée d’incubation de la scarlatine est courte, entre 1 et 5 jours, avant l’apparition des premiers symptômes. Les signes cliniques de cette infection sont relativement caractéristiques et regroupent :
- Une fièvre élevée (jusqu’à 40°C) ;
- Un à deux jours après, un exanthème (coloration rouge de la peau) débute sur le tronc et la racine des membres (le haut des cuisses, les épaules), avant de se généraliser à l’ensemble du corps (excepté les paumes des mains et les plantes des pieds). Les zones de plis sont particulièrement atteintes. La peau est sèche, rugueuse, brûlante et parsemée de points rouges foncés ;
- Des démangeaisons cutanées ;
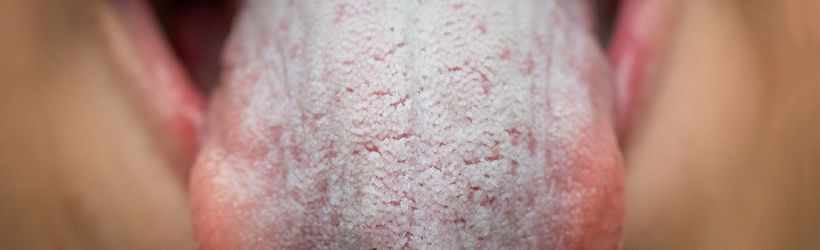
- Un énanthème (coloration rouge des muqueuses) au niveau de la gorge. La langue, blanche au départ, va desquamer (la peau se décolle) et prendre un aspect framboisé (aspect de framboise) en quelques jours ;
- Une angine à l’origine de difficultés pour s’alimenter ;
- Des adénopathies (gonflements des ganglions lymphatiques) au niveau du cou et une tuméfaction (augmentation de volume) des amygdales ;
- Des troubles digestifs (douleurs abdominales et vomissements) ;
- Des maux de tête ;
- Des troubles cardiaques comme l’accélération du rythme cardiaque (tachycardie).
De nombreuses formes cliniques de la maladie ont été décrites, en particulier des formes atténuées (par exemple la fièvre est moins importante, ou encore l’éruption est rose au lieu de rouge). En revanche, l’aspect de la gorge et de la langue restent identiques dans toutes les formes de scarlatine.
Faut-il consulter en cas de scarlatine ?
Une consultation médicale est systématiquement nécessaire pour diagnostiquer et traiter la scarlatine, qui est une infection bactérienne nécessitant un traitement antibiotique. Dans certains contextes, une prise en charge en urgence peut être nécessaire :
- Une fièvre supérieure à 40°C ;
- L’enfant somnole ou pleure de façon inexplicable ;
- La présence de tâches violacées sur la peau ;
- L’enfant refuse de manger ou de boire ;
- Des maux de tête importants et/ou une raideur de la nuque ;
- Des troubles digestifs importants ;
- Une respiration difficile ;
- Des signes de déshydratation (muqueuses sèches, urines moins fréquentes) ;
- Chez un enfant atteint d’une maladie chronique ;
- Chez les nourrissons de moins de deux ans.
Le médecin s’assure qu’il s’agit bien d’une scarlatine et écarte d’autres pathologies susceptibles de provoquer des symptômes similaires.
La consultation médicale pour une scarlatine vise à confirmer le diagnostic et à traiter l’infection bactérienne pour éviter les complications possibles de cette maladie :
- Une adénite cervicale (infection des ganglions lymphatiques du cou) ;
- Une otite ;
- Une sinusite ;
- Une pneumonie ;
- Une atteinte rénale (glomérulonéphrite) ;
- Une méningite ;
- Une septicémie ;
- Une atteinte d’une articulation ;
- Un rhumatisme articulaire aigu environ 3 semaines après la maladie : l’infection se propage à plusieurs articulations et peut atteindre le cœur, c’est une complication grave de la scarlatine.
Si les symptômes persistent malgré le traitement ou si de nouveaux symptômes apparaissent au cours du traitement, il est recommandé de retourner rapidement consulter un médecin.
Comment être sûr que mon enfant a la scarlatine ?
Le plus souvent, les symptômes de l’enfant suffisent au médecin pour poser le diagnostic de la scarlatine. Parfois, si les symptômes sont faibles ou au tout début de la maladie, il peut effectuer un test de diagnostic rapide de l’angine, le TROD angine. En quelques minutes, il peut ainsi confirmer l’existence d’une angine à streptocoque béta-hémolytique du groupe A et donc l’existence d’une scarlatine, en cas d’éruption cutanée associée.
À savoir ! La scarlatine est une maladie à éviction scolaire, c’est-à-dire que l’enfant atteint ne peut pas être accueilli en collectivité (crèche, école) entre le moment du diagnostic et jusqu’à 48 heures après le début du traitement antibiotique. En effet, le traitement permet de limiter considérablement la période de contagion de l’infection : de 10 à 21 jours sans traitement à 24 à 48 heures avec un antibiotique adapté.
Quel est le traitement pour la scarlatine ?
Le traitement de la scarlatine et donc de l’infection par le streptocoque béta-hémolytique du groupe A repose sur la prescription d’un traitement antibiotique. En première intention, l’antibiotique utilisé est l’amoxicilline, à prendre 2 fois par jour pendant 6 jours. D’autres antibiotiques sont prescrits en cas de contre-indication à l’amoxicilline.
Parallèlement, des traitements symptomatiques sont conseillés, notamment le paracétamol pour soulager les douleurs et la fièvre. Des conseils hygiéno-diététiques sont donnés, notamment d’éviter les boissons trop chaudes ou les textures difficiles à avaler, en particulier chez les jeunes enfants.
La persistance des symptômes, leur aggravation ou l’apparition de nouveaux symptômes doivent amener à consulter le médecin pour réévaluer le traitement et s’assurer de l’absence de complications.
À savoir ! Actuellement il n’existe pas de vaccin contre la scarlatine. Les gestes barrières et les mesures d’hygiène peuvent contribuer à limiter la propagation de la maladie au sein des familles ou dans les lieux collectifs. L’exposition à la scarlatine entraîne une immunisation à vie de l’organisme. Une même personne ne peut donc contracter deux fois la scarlatine au cours de sa vie.
Estelle B., Docteur en Pharmacie
– Incidence accrue de la scarlatine et de l’infection invasive à streptocoque du groupe A – multi-pays. www.who.int. Consulté le 15 avril 2024.
– L’ANGINE DE LA SCARLATINE. AP-HM. fr.ap-hm.fr. Consulté le 15 avril 2024.