Cancer de l’ovaire

Le cancer de l’ovaire regroupe un ensemble de pathologies affectant le tissu ovarien. Selon le type de cellules concernées, on distingue : les tumeurs épithéliales qui sont majoritaires, et les tumeurs germinales et stromales qui représentent 10% des cas de cancer de l’ovaire. La pathologie est longtemps asymptomatique, ce qui engendre la plupart du temps un diagnostic tardif. Celui-ci est clinique et confirmé par d’autres examens comme l’IRM et la biopsie. Il existe deux axes thérapeutiques : la chirurgie et les médicaments anticancéreux (chimiothérapie et thérapies ciblées), seuls ou combinés.
Cancer de l’ovaire, définition
Les ovaires sont deux glandes qui font partie de l’appareil reproducteur féminin. Elles ont deux fonctions principales, la production des ovules et la fabrication des hormones sexuelles féminines.
Ils se composent de plusieurs couches de tissus avec, de l’extérieur vers l’intérieur :
- L’épithélium, le tissu qui recouvre l’ovaire ;
- Le stroma, le tissu de « soutien » permettant de donner sa forme et sa consistance à l’organe ;
- Les cellules germinales, les cellules les plus importantes de l’ovaire, car elles assurent les fonctions d’ovulation et de production hormonale.
Les différents types de cancer ovarien
Il existe donc plusieurs populations de cellules ovariennes qui peuvent devenir anormales et conduire à un cancer. Ainsi, il existe différents cancers de l’ovaire dissociés par leurs cellules d’origine : les tumeurs épithéliales, et les tumeurs germinales et stromales.
Lorsque la couche externe de l’ovaire devient cancéreuse à partir de cellule épithéliale, on parle de tumeurs épithéliales. Elles représentent près de 90 % des cancers de l’ovaire. De plus, 10 à 15 % des tumeurs épithéliales touchent la zone la plus externe de l’ovaire. Ce type de tumeurs ovariennes est généralement d’évolution plus favorable et moins grave que les autres tumeurs épithéliales.
Les tumeurs germinales et stromales représentent seulement 10 % des cancers de l’ovaire. Ces types de cancers sont traités différemment des tumeurs épithéliales du fait des cellules anormales impliquées. Les cancers de l’ovaire d’origine germinale ou stromale surviennent souvent chez des femmes plus jeunes voire adolescente.
Développement du cancer et propagation des cellules cancéreuses
Au départ, les cellules anormales de l’ovaire forment une tumeur de petite taille qui ne modifie pas l’architecture de l’organe. Plus la maladie se développe et plus la tumeur ovarienne a de risque de rompre la surface de l’organe. Ce phénomène explique la gravité du cancer de l’ovaire. Si la paroi de l’ovaire est détruite, les cellules cancéreuses s’échappent aux alentours, donnant lieu à une extension du cancer dans le bassin et aux organes environnants. Dans cette situation, les cellules cancéreuses peuvent se nicher dans les organes les plus proches comme l’autre ovaire, l’utérus, la vessie et le rectum.
De plus, si le cancer continue à se développer, il peut atteindre le péritoine qui est la membrane protégeant les organes de l’abdomen. On parlera alors de métastases régionales. Enfin, si aucun traitement n’est mis en place, le cancer peut se propager à distance, dans des organes éloignés comme les poumons, le foie ou le cerveau. On parlera alors de métastases à distance.
Symptômes, diagnostic et traitements du cancer de l’ovaire
Le cancer de l’ovaire est le 8ème cancer le plus fréquent chez la femme en France avec près de 5 190 nouveaux cas en 2018. Le nombre de décès était évalué cette même année à 3 479.
Certains facteurs propres à l’individu ou causés par son environnement peuvent augmenter la probabilité de développer un cancer de l’ovaire :
- L’âge. Une femme plus âgée à plus de chance d’avoir des cellules anormales évoluant vers un cancer qu’une femme jeune. C’est pour cette raison que l’âge moyen au diagnostic est de 65 ans ;
- L’hérédité. Il a été établi qu’environ 10 à 15 % des tumeurs épithéliales de l’ovaire étaient d’origine génétique. Dans 90% des cas, l’anomalie génétique concerne les gènes BCRA1 et BCRA2, aussi connus pour augmenter le risque de cancer du sein.
- Les facteurs hormonaux. Des données d’études de populations de femmes semblent montrer que l’histoire hormonale de la femme (nombre de grossesse, allaitement, contraceptifs hormonaux, ménopause tardive, etc.) influence le risque de cancer de l’ovaire.
Le cancer de l’ovaire a la particularité de rester longtemps asymptomatique, ce qui explique le fait que la maladie soit souvent diagnostiquée à un stade avancé.
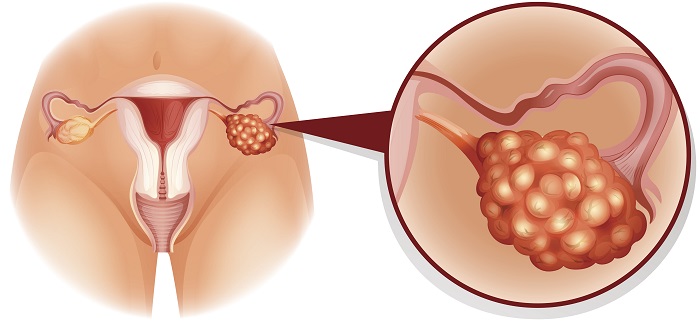
Les symptômes d’un cancer de l’ovaire, à un stade avancé, se manifestent par des troubles :
- Digestifs : des ballonnements, des nausées, des problèmes de transit, une perte d’appétit ;
- Gynécologiques : perturbation des menstruations, des métrorragies (saignements vaginaux), des pertes vaginales anormales ;
- Locaux liés à l’augmentation de la masse tumorale : perte urinaire, douleurs dans le bassin, augmentation de volume de l’abdomen, sensation de pesanteur ou d’inconfort au niveau abdominal.
L’ensemble de ces symptômes n’est pas spécifique du cancer de l’ovaire et de nombreuses autres pathologies peuvent rendre compte de ce type de symptômes.
Comment est établi le diagnostic d’un cancer de l’ovaire ?
La découverte des cancers de l’ovaire peu avancés survient le plus souvent suite à une exploration chirurgicale réalisée après l’apparition de symptômes ou après une échographie orientant vers une pathologie ovarienne.
En-dehors de ces circonstances, le bilan diagnostique débute lorsque les symptômes deviennent importants. Dans ce cas, le cancer de l’ovaire est déjà à un stade avancé.
L’examen clinique
Le médecin recherche des masses anormales par palpation de l’abdomen, au niveau des chaînes ganglionnaires et des seins. Un toucher rectal et un toucher vaginal permettent de repérer des anomalies non senties à la palpation.
L’échographie endovaginale
C’est l’examen d’imagerie de 1ère intention pour diagnostiquer un cancer de l’ovaire. Il consiste à insérer une sonde échographique à l’intérieur du vagin afin d’avoir une meilleure visibilité sur les ovaires. Ainsi, cet examen permet de mettre en évidence des masses ovariennes qui peuvent être des kystes ou des tumeurs.
L’imagerie par résonance magnétique (IRM)
L’IRM arrive dans un second temps après l’échographie, quand celle-ci ne parvient pas à déterminer précisément la nature des kystes ou des masses observés. Aussi, l’IRM peut apporter des informations sur un éventuel envahissement du cancer de l’ovaire aux organes environnants comme la vessie ou l’utérus.
Le bilan biologique
Il correspond à une prise de sang qui permet le dosage d’un marqueur tumoral, le CA 125. Une tumeur peut en effet produire en trop grande quantité cette molécule naturellement présente dans le corps. Un taux de CA 125 très élevé a ainsi une forte probabilité d’être révélateur de la présence d’un cancer de l’ovaire. Cependant, ce dosage ne suffit pas à affirmer un diagnostic. Cette valeur biologique est à corréler avec l’ensemble des autres bilans pour orienter au mieux le diagnostic.
La biopsie (prélèvement d’un fragment de tissu ovarien)
Un chirurgien pratique cet examen tandis que le patient est sous anesthésie. L’échantillon servira pour un examen anatomo-pathologique. Il s’agit de l’observation des cellules au microscope afin de les décrire et de voir si elles sont cancéreuses. L’examen anatomo-pathologique est le seul qui permet d’affirmer le diagnostic de cancer de l’ovaire et d’en donner la nature (épithéliale, stromale ou germinale).
Quels sont les traitements disponibles ?
Le choix du traitement dans le cancer de l’ovaire prend en compte plusieurs paramètres :
- Les caractéristiques de la tumeur, comme sa taille, sa localisation, son stade et son grade tumoral ;
- L’état de santé général de la patiente.
Dans la prise en charge du cancer de l’ovaire, il existe deux pistes thérapeutiques : la chirurgie et les médicaments anticancéreux (chimiothérapie et thérapies ciblées), seuls ou en association. Les objectifs thérapeutiques sont l‘élimination de la ou des tumeur(s), la réduction du risque de rechute, le ralentissement du développement de la tumeur et le traitement des symptômes liés à la maladie.
La chirurgie ovarienne
La chirurgie représente le traitement de référence du cancer de l’ovaire.
En effet, elle vise à retirer l’ensemble de la tumeur en gardant une zone de sécurité afin d’éviter tout risque de rechute. Ainsi, la chirurgie s’utilise seule dans les cancers de l’ovaire peu avancés et en association à la chimiothérapie pour les formes plus évoluées.
On distingue plusieurs types d’interventions :
- Le retrait de l’utérus et des ovaires qui se fait en deux étapes :
- L’annexectomie bilatérale, autrement dit le retrait des deux ovaires et des deux trompes de Fallope par mesure de précaution ;
- L’hystérectomie ou l’ablation de l’utérus ;
- Le curetage ganglionnaire qui consiste à retirer les ganglions environnants aux ovaires dans le bassin de l’abdomen.
Les traitements médicamenteux contre les cellules cancéreuses
Les traitements médicamenteux comprennent l’ensemble des thérapeutiques médicamenteuses agissant sur les cellules cancéreuses. Ils ont pour but de détruire les cellules cancéreuses ou de limiter leur multiplication. Selon les molécules prescrites, les patientes peuvent prendre les médicaments par voie intraveineuse ou par voie orale.
Alors que les médicaments de chimiothérapie bloquent la division cellulaire des tumeurs, les thérapies ciblées agissent sur le développement et la dissémination des cellules tumorales. En effet, plusieurs situations nécessitent ces traitements :
- Chimiothérapie néo-adjuvante: dans ce cas, les traitements sont donnés avant toute intervention chirurgicale. Ils auront pour but de diminuer la taille de la ou des tumeur(s) afin d’augmenter la réussite de l’opération ;
- Chimiothérapie adjuvante: dans ce cas, les traitements sont administrés après la chirurgie et ont pour but de consolider le bénéfice de l’opération et d’éviter une rechute ;
Les molécules les plus couramment utilisées dans la lutte contre le cancer de l’ovaire
- Les taxanes (paclitaxel, docétaxel) : qui sont des anticancéreux bloquant le fuseau permettant aux cellules de se diviser ;
- Les sels de platine (cisplatine, carboplatine) : qui sont des anticancéreux capables de se fixer à l’ADN et qui stoppent la prolifération des cellules cancéreuses ;
- Le bevacizumab : qui est un anticorps monoclonal bloquant la création de nouveaux vaisseaux sanguins par la tumeur ;
- Le cetuximab et le panitumumab : qui sont des anticorps monoclonaux bloquant le transfert d’informations entre les cellules tumorales, inhibant ainsi leur division et leur prolifération ;
- L’olaparib : qui est un anti-PARP bloquant la réparation de l’ADN endommagé des cellules tumorales.
Publié le 19 mai 2017 par Jean C., Pharmacien. Mis à jour par Charline D., Docteur en pharmacie le 13 Décembre 2021.
– Cancer de l’ovaire : les points clés. e-cancer.fr. Consulté le 13 Décembre 2021.
Cet article vous a-t-il été utile ?