Leishmaniose
La leishmaniose est une maladie parasitaire à l’origine d’infections cutanées ou viscérales graves. Elle est due à différents parasites appartenant au genre Leishmania qui sont transmis par la piqûre d’un phlébotome (insecte de quelques millimètres). Sans traitement, la leishmaniose est mortelle. Dans le monde, on estime le nombre de nouveaux cas de cette maladie à près de 2 millions, chaque année.
Définition et symptômes de la leishmaniose
Qu’est-ce que la leishmaniose ?
La leishmaniose est une zoonose, autrement dit une pathologie affectant essentiellement les animaux, et plus particulièrement le chien. A noter qu’il serait plus exact de parler « des leishmanioses » puisqu’en réalité c’est un groupe de maladies avec différentes formes cliniques :
- Leishmaniose viscérale qui touche les organes internes, particulièrement la moelle osseuse, les ganglions lymphatiques, le foie et la rate. Ce type de leishmaniose sévit en Inde, en Afrique, en Asie centrale, sur le pourtour du bassin méditerranéen, en Amérique centrale et du Sud et parfois en Chine. Les parasites injectés lors de la piqûre migrent de la peau vers les ganglions lymphatiques et les autres organes. Cependant, seulement quelques individus développent des symptômes. Les enfants et les individus affaiblis sont les plus à risque ;
- Leishmaniose cutanée qui affecte la peau. Elle est présente en Europe du Sud, en Asie, en Afrique, au Mexique, en Amérique centrale et du Sud. Ce sont surtout les militaires et les voyageurs dans les zones à risque qui sont les plus concernés ;
- Leishmaniose muqueuse concerne les muqueuses du nez et de la bouche. Elle se traduit par des ulcérations cutanées. Les manifestations de la leishmaniose muqueuse peuvent se développer immédiatement ou bien plusieurs mois ou année après.
La leishmaniose est transmise par les phlébotomes, des petits moucherons qui n’excèdent pas 3 mm et qui piquent au crépuscule et durant la nuit. Les phlébotomes sont généralement de couleur jaunâtre avec un corps bossu couvert de soies. Ses ailes sont velues et dressées en V. Du fait de sa petite taille, l’insecte passe au travers des mailles des moustiquaires.
Lorsqu’ils piquent, les phlébotomes infectés injectent des protozoaires du genre Leishmania au stade dit « promastigote » (possédant un flagelle). Quel que soit le type de leishmaniose, le cycle biologique est le même. Il débute par la piqûre d’un mammifère (chien ou homme) par un phlébotome femelle. Les parasites vont alors envahir certaines cellules (macrophages) de l’hôte afin d’y proliférer et se transformer en « amastigotes » (sans flagelle). Ainsi, lorsqu’un phlébotome « sain » pique l’animal infecté, l’insecte s’infecte à son tour et devient contaminant.
Plus rarement, l’infection peut être transmise par l’intermédiaire d’une perfusion sanguine, d’injections réalisées avec des aiguilles souillées, de la mère à l’enfant pendant la grossesse ou la naissance, ou exceptionnellement lors de rapports sexuels.
Quels symptômes ?
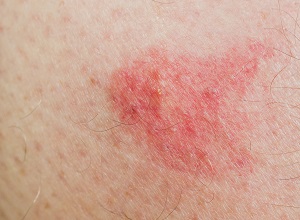
Pour la leishmaniose cutanée, la première manifestation est généralement l’apparition d’un nodule renfermant les parasites au niveau de la piqûre du phlébotome. Il survient dans les semaines voire les mois qui suivent la piqûre. A mesure que la maladie progresse, plusieurs nodules peuvent apparaître à proximité du premier. Les nodules finissent ensuite par se transformer en plaie ouverte qui peut suinter ou former une cicatrice. Ces plaies sont indolores et sans risque lorsqu’aucune infection bactérienne ne s’y développe. Après plusieurs mois, les plaies guérissent spontanément. Elles peuvent parfois persister plus d’un an. Les cicatrices laissées ressemblent à celles des brûlures. A noter que dans de rares cas, généralement chez des patients atteints du SIDA, des plaies cutanées peuvent se manifester sur l’ensemble du corps.
La leishmaniose muqueuse débute par une ulcération cutanée qui guérit de manière spontanée. Des ulcérations et une destruction du tissu à l’intérieur du nez, de la bouche ou de la gorge peuvent être associées à l’ulcération cutanée, ou bien se manifester plusieurs mois ou années après la guérison. Les signes d’alerte sont : un écoulement nasal, un nez bouché ou des saignements de nez.
La leishmaniose viscérale peut se manifester brutalement, ou dans la majorité des cas de façon progressive (quelques semaines à quelques mois) après la piqûre du phlébotome. Les patients souffrent généralement de fièvre, d’une perte de poids, d’une grande fatigue et de diarrhée. On peut aussi constater une augmentation du volume de divers organes comme le foie, la rate et les ganglions. Par ailleurs, les anémies sont fréquentes lors de ce type de leishmaniose, et rendent les patients encore plus vulnérables aux infections. Après le traitement, des plaques ou des nodules cutanées peuvent apparaître tandis que les autres symptômes s’estompent.
Diagnostic et traitement de la leishmaniose
Quel diagnostic ?
Le diagnostic de la leishmaniose cutanée nécessite des prélèvements d’échantillons du tissu infecté chez les individus présentant des lésions cutanées.
Des prélèvements de sang, de moelle osseuse, de foie ou de rate sont réalisés en cas de suspicion de leishmaniose viscérale.
Il est ensuite possible de procéder à un examen microscopique, à une mise en culture ou à des analyses ADN afin de mettre en évidence la présence de Leishmania.
A noter qu’il est possible de mettre en évidence une leishmaniose viscérale sur une prise de sang (détection des anticorps). Cependant, les résultats des tests de détection des anticorps peuvent être négatifs, notamment chez les individus affaiblis.
Quel traitement ?
A ce jour, il n’existe aucun vaccin ou traitement préventif contre la leishmaniose.
Le traitement de la leishmaniose dépend de plusieurs facteurs :
- La forme de la maladie ;
- L’espèce de Leishmania impliquée ;
- La sensibilité du parasites au traitement ;
- La région du monde où la personne a contracté l’infection ;
- L’état du système immunitaire du patient ;
- La voie d’administration du médicament et ses effets secondaires.
La prise en charge de la leishmaniose cutanée dépend de l’étendue de la maladie et de l’espèce parasitaire en cause. Pour les petites ulcérations qui ne laissent pas présager une leishmaniose muqueuse, la prise en charge consiste à appliquer du froid et du chaud sur les plaies et éventuellement si besoin un traitement antiparasitaire local.
Pour la leishmaniose muqueuse, il existe plusieurs molécules dont l’amphotéricine B. Une chirurgie réparatrice peut s’avérer nécessaire lorsque le nez ou le visage est défiguré par la maladie.
Concernant la leishmaniose viscérale, deux molécules sont privilégiées : l’amphotéricine B et la miltéfosine. Il n’est pas rare de devoir y associer des mesures nutritives, des transfusions ou des antibiotiques.
Prévention
La prévention de la leishmaniose repose sur le respect de mesures de protection contre les piqûres d’insectes. Cependant, les phlébotomes sont souvent résistants aux répulsifs et passent au travers des moustiquaires avec des mailles trop grandes.
Pour les voyageurs, il convient :
- D’avoir recours à des répulsifs contenant du diéthyltoluamide ;
- D’utiliser des moustiquaires adaptées aux fenêtres et au-dessus des lits ;
- De porter des vêtements longs traités à l’insecticide ;
- D’éviter les activités extérieurs du crépuscule jusqu’au matin.
Charline D., Docteur en pharmacie
Cet article vous a-t-il été utile ?