Goitre
Le goitre est une anomalie fréquente caractérisée par une augmentation du volume de la glande thyroïde. Cette dernière est responsable de la sécrétion d’hormones indispensables à la régulation des fonctions de l’organisme. Le goitre se manifeste par un gonflement visible de la région antérieure du cou. Le diagnostic d’un goitre est clinique, mais d’autres examens peuvent être nécessaires pour en préciser la cause et les caractéristiques. Le traitement d’un goitre dépend de son évolution et de sa cause.
Définition et symptômes
Qu’est-ce que la thyroïde ?
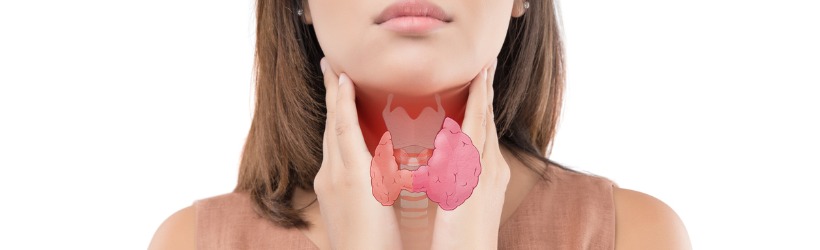
La thyroïde est un petit organe ou glande (moins de 30 grammes) située à l’avant du cou contre la trachée. Elle a la forme d’un papillon dont chaque aile constitue un lobe. Son rôle est de produire des hormones thyroïdiennes (thyroxine ou tétra-iodothyronine ou T4 et tri-iodothyronine ou T3) impliquées dans diverses fonctions physiologiques, et qui exercent une activité excitatrice sur l’ensemble de l’organisme. Ainsi, la plupart des tissus vont avoir un fonctionnement accéléré. Elles sont également indispensables pour la croissance et le développement du squelette et du système nerveux. Les hormones thyroïdiennes sont importantes et interviennent dans :
- La régulation du métabolisme cellulaire ;
- Le contrôle de l’énergie musculaire ;
- Le contrôle de la température corporelle ;
- L’humeur ;
- Le rythme cardiaque ;
- Le transit intestinal ;
- L’utilisation des éléments apportés par l’alimentation ;
- La croissance chez l’enfant.
La sécrétion de telles hormones est commandée via l’hormone TSH (Thyréostimuline) sécrétée par l’hypophyse, qui est une petite glande située à la base du cerveau, recevant elle-même des ordres de l’hypothalamus (région située au cœur du cerveau) via l’hormone TRH (Thyréolibérine). Lors de la présence d’une quantité trop importante d’hormones dans le sang, elles exercent un rétrocontrôle sur leur synthèse en bloquant le signal de production au niveau de l’hypophyse et de l’hypothalamus.
À savoir ! L’iode est un élément essentiel à la production des hormones thyroïdiennes par la thyroïde. Un apport régulier, grâce à l’alimentation (fruits de mer, poissons), est nécessaire au bon fonctionnement de la glande.
La survenue d’un goitre semble être favorisée par divers facteurs : le sexe féminin, l’âge (les personnes plus âgées sont plus exposées), le surpoids, une alimentation carencée en iode, des antécédents familiaux de pathologies de la thyroïde, des irradiations de la région cervicale, les grossesses (les femmes sans enfant présentent 3 fois moins de risque de développer un nodule thyroïdien) et certaines affections génétiques rares.
Qu’est-ce qu’un goitre ?
Le goitre est un trouble très fréquent dans la population puisqu’il concerne près de 800 millions d’individus à travers le monde. Il est souvent d’origine familiale et sa fréquence augmente avec l’âge. Les femmes sont plus concernées que leurs homologues masculins.
À savoir ! Certaines régions sont connues pour être particulièrement touchés par cette affection en lien avec un déficit en iode : le massif central ou le centre de la Bretagne en France.
L’affection se manifeste par un gonflement de la région antérieure du cou. Elle peut être homogène ou hétérogène, autrement dit caractérisée par une grosseur uniforme ou à l’inverse des grosseurs irrégulières dans diverses zones cervicales.
On distingue différents types de goitres :
- Simples, qui se traduisent par une dilatation isolée de la glande thyroïde, sans autres troubles ;
- Tumoraux, lorsque la grosseur révèle une tumeur bénigne ou maligne ;
- Survenant suite à certaines pathologies inflammatoires, par exemple la thyroïdite. Ils se manifestent par plusieurs types d’inflammation au niveau de la thyroïde ;
- Vasculaires, qui surviennent au cours de la maladie de Basedow associés à une hyperthyroïdie .
Plusieurs pathologies peuvent être à l’origine d’un goitre. Un déficit en iode, qui est l’élément essentiel à la production des hormones thyroïdiennes, peut être à l’origine d’un goitre par carence iodée. La synthèse des hormones thyroïdiennes peut aussi être perturbée à cause d’un déficit enzymatique congénital. Certaines maladies thyroïdiennes sont aussi responsables de goitres : la maladie de Basedow, les thyroïdites dont la thyroïdite de Hashimoto.
Quels symptômes ?
Un goitre se traduit par un gonflement au niveau de l’avant du cou. Dans la majorité des cas, cette anomalie est isolée, et donc sans aucun autre symptôme associé.
Parfois, le goitre est accompagné d’autres symptômes liés :
- A un excès d’hormones thyroïdiennes, dans la maladie de Basedow, comme un amaigrissement, une tachycardie (augmentation du rythme cardiaque), des tremblements ;
- A un déficit en hormones thyroïdiennes, dans certaines thyroïdites, par exemple un épaississement de la peau, une constipation ou une frilosité.
Un goitre peut rester stable ou continuer de gonfler en provoquant des signes de compression. A noter qu’il peut notamment devenir toxique et entrainer une hyperthyroïdie en produisant des hormones thyroïdiennes en excès.
Diagnostic et traitement
Quel diagnostic ?
Le diagnostic d’un goitre repose sur la palpation du cou. Lors de l’examen clinique, le médecin évalue la taille du goitre et ses caractéristiques. Il recherche également un éventuel impact sur les organes voisins, par exemple une gêne à la déglutition (ou dysphagie), une modification de la voix (dysphonie) ou une gêne respiratoire (dyspnée).
D’autres examens peuvent compléter l’examen clinique :
- Une échographie de la région cervicale pour visualiser la glande thyroïdienne et en apprécier la taille et l’aspect de la glande et des nodules ;
- Une scintigraphie thyroïdienne permet d’étudier le fonctionnement de la glande ;
- Une étude cytologique des nodules peut parfois être nécessaire ;
- Un dosage des hormones thyroïdiennes pour mettre en évidence leur élévation ou au contraire leur diminution.
Quel traitement ?
Le traitement d’un goitre dépend de l’évolution et de la cause de l’affection. Il peut, en effet, reposer sur un apport d’iode en cas de carence, une administration d’hormones thyroïdiennes en cas d’insuffisance ou une thyroïdectomie partielle dans le cadre d’une maladie thyroïdienne.
La chirurgie est proposée lorsque l’analyse cytologique et/ou l’échographie des nodules sont suspectes. On parle de thyroïdectomie.
Elle repose sur l’ablation totale (la totalité de la glande thyroïde est retirée) ou partielle (un seul lobe de la glande est retiré) de la glande thyroïde pratiquée sous anesthésie générale. Les suites de l’opération peuvent être marquées par plusieurs troubles, majoritairement transitoires : gonflement de la région cervicale, gêne à la déglutition, perturbation de la calcémie pouvant provoquer des crampes et des fourmillements, et une atteinte de la voix (plus rauque, cassée ou éteinte).
Une ablation de la thyroïde, qu’elle soit totale ou partielle, implique un traitement médicamenteux de substitution (hormones thyroïdiennes de synthèse) à prendre à vie. Plusieurs mois peuvent être nécessaires pour obtenir un équilibre hormonal optimal. Des bilans sanguins réguliers sont nécessaires afin d’adapter le traitement si besoin.
Pour les nodules non suspects, la surveillance est une alternative à la chirurgie. Des examens sont alors réalisés régulièrement, tous les 6 mois, puis espacés à tous les ans, tous les 2 ans, etc.
Charline D., Docteur en pharmacie
Cet article vous a-t-il été utile ?