L’encéphalopathie hépatique affecte généralement les individus souffrant d’une maladie hépatique chronique. Divers facteurs peuvent la déclencher : un saignement digestif, une infection, un stress ou un mauvais suivi des médicaments prescrits. Plusieurs symptômes sont évocateurs, par exemple une confusion ou désorientation, une somnolence et des troubles de la personnalité. Le diagnostic est clinique. Les symptômes peuvent être soulagés par la prise d’antibiotique et de laxatif associée à la suppression du facteur déclencheur.
Définition et symptômes
Qu’est-ce que l’encéphalopathie hépatique ?
Une encéphalopathie hépatique est une atteinte cérébrale survenant lorsque le foie ne fonctionne plus correctement. Les substances toxiques normalement éliminées par l’organe s’accumulent et atteignent le cerveau.
En effet, les substances absorbées par l’intestin passent dans la circulation générale après avoir été filtrées par le foie, ce qui permet d’éliminer les toxines. Beaucoup de toxines, par exemple l’ammoniac sont des déchets normaux de l’organisme.
Lors d’une encéphalopathie hépatique, la fonction hépatique est altérée, donc les toxines ne sont pas éliminées. A noter que certaines toxines peuvent contourner le foie par d’autres mécanismes développés à l’occasion d’une pathologie hépatique ou d’une hypertension portale (tension artérielle trop élevée dans la veine qui relie les intestins au foie), on parle de shunt porto systémique. Les toxines peuvent atteindre le cerveau et perturber son fonctionnement.
À savoir ! Les substances toxiques pour le cerveau ne sont pas encore identifiées avec certitude.
Il existe trois principaux types d’encéphalopathie hépatique :
- Le type A qui fait suite à une insuffisance hépatique aiguë, lorsque la fonction hépatique du patient se détériore rapidement. Des médicaments, une infection ou une maladie auto-immune peuvent en être la cause ;
- Le type B lié au shunt porto systémique. Ce dernier survient plus volontiers à cause d’une anomalie congénitale ou après une chirurgie ;
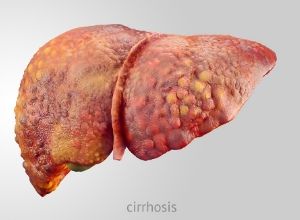
- Le type C, le plus fréquent, qui survient lors d’une pathologie hépatique chronique (cirrhose). Cette dernière peut être consécutive à une hépatite virale, une stéatose hépatique (accumulation de graisse dans le foie) non alcoolique, une consommation excessive d’alcool ou une hépatite auto-immune.
Souvent, un facteur déclencheur joue un rôle dans l’encéphalopathie hépatique. Elle peut se déclencher lors :
- D’une infection ;
- De l’absence d’observance concernant les traitements prescrits ;
- D’une hémorragie digestive ;
- De la consommation excessive de protéines animales, plus particulièrement la viande rouge ;
- D’une déshydratation ;
- D’un déséquilibre électrolytique ;
- De la prise de certaines substances (alcool, sédatif, antalgiques et diurétiques).
Quels symptômes ?
Les symptômes d’une encéphalopathie hépatique sont proportionnels à la dégradation du fonctionnement cérébral. Une altération du degré de conscience associée à une confusion est caractéristique.
Au début, le patient présente des modifications discrètes du raisonnement, de la personnalité et du comportement. Des variations d’humeur, et une atteinte des capacités de jugement peuvent être associés. Des troubles du sommeil sont parfois présents. Le patient peut être déprimé, anxieux, irritable et avoir des difficultés de concentration.
A mesure que la maladie progresse, le patient a du mal à maintenir ses mains stables lorsqu’il lui est demandé de tendre les bras. Il est victime de secousses musculaires involontaires (on parle de myoclonie), et ses déplacements sont limités et répétés. En évoluant la maladie se traduit par une somnolence, un état confusionnel et un ralentissement de la parole et des mouvements. Le patient est généralement désorienté.
Si la détérioration hépatique se poursuit, le patient peut perdre conscience et tomber dans le coma. Ce dernier engendre souvent le décès, même avec un traitement.
A noter ! L’encéphalopathie hépatique résulte essentiellement d’une insuffisance hépatique, il peut y avoir d’autres symptômes reflétant la gravité de la maladie sous-jacente comme un ictère (jaunisse des tissus et des yeux) ou une ascite (accumulation de liquide dans l’abdomen).
Diagnostic et traitement
Quel diagnostic ?
Le diagnostic de l’encéphalopathie hépatique est clinique. Il repose sur l’étude des antécédents médicaux, un examen physique, et des tests cognitifs. En effet, le diagnostic est posé en fonction des symptômes, des résultats d’examen et de la réponse au traitement. La contribution des membres de la famille ou des amis proches est souvent utile pour détecter des changements subtils utiles au diagnostic.
Des examens complémentaires (analyses de sang) sont généralement réalisés pour déterminer les facteurs déclencheurs et pour confirmer le diagnostic. Une électroencéphalographie (EEG) peut être effectuée pour détecter d’éventuelles anomalies de l’activité cérébrale.
Le degré de gravité de l’encéphalopathie hépatique est évalué selon les critères de West-Haven. On distingue l’encéphalopathie hépatique latente (avec des symptômes subtils qui peuvent nécessiter des tests spéciaux pour être diagnostiquée) et l’encéphalopathie hépatique déclarée (lorsque les symptômes sont modérés à sévères).
Parmi les encéphalopathies hépatiques latentes, on distingue :
- Le stade minimal, le diagnostic est posé grâce à des tests psychométriques ou neuropsychologiques en l’absence de symptôme ;
- Le stade 1, avec un léger manque de sensibilisation, des oublis, des perturbations du sommeil, des difficultés à se concentrer et des légers troubles de la personnalité (irritabilité, euphorie, anxiété, dépression).
En cas d’encéphalopathie hépatique déclarée, on distingue :
- Le stade 2 caractérisé par une léthargie, de l’apathie, une confusion, des troubles graves de la mémoire et un comportement inhabituel voire déplacé ;
- Le stade 3 qui se traduit par une confusion et une désorientation prononcée, par exemple le patient peut aller jusqu’à oublier qui il est. Une somnolence peut être associée ;
- Le stade 4 en cas de coma, sans réponse aux stimuli douloureux.
Quel traitement ?
Le traitement de l’encéphalopathie hépatique repose sur l’élimination des facteurs déclencheurs (lorsque c’est possible, par exemple une infection ou un médicament) et l’élimination des substances toxiques de l’intestin.
Pour éliminer les substances toxiques de l’intestin, plusieurs mesures peuvent être adoptées :
- Limiter la consommation de viande rouge ou de protéines animales (poisson, fromage, œuf, etc.). Pour éviter une carence en protéines, le patient peut consommer plus d’aliments à base de protéines végétales ;
- La prescription de lactulose (sucre non absorbable). Ce laxatif permet d’accélérer le passage de la nourriture en diminuant le pH gastrique et en modifiant la flore intestinale. Il diminue la quantité de déchets absorbés par l’organisme ;
- La prescription d’antibiotiques (rifaximine) qui restent dans les intestins, où ils réduisent le nombre de bactéries à l’origine de la formation des toxines durant la digestion. L’antibiotique est prescrit en complément du lactulose lorsque ce dernier ne suffit pas.
L’encéphalopathie hépatique est souvent réversible avec un traitement adapté, notamment lorsque la maladie est déclenchée par un facteur réversible. Cependant, les patients atteints d’une maladie hépatique chronique sont plus à risque de futurs épisodes d’encéphalopathie. Certains nécessitent un traitement en permanence.
Lorsque des épisodes récurrents se produisent malgré un traitement médicamenteux bien conduit, la nécessité d’une greffe de foie peut être évaluée.
Charline D., Docteur en pharmacie
– Encéphalopathie hépatique. SCRI. Consulté le 6 février 2020.