Parodontite
La parodontite, aussi appelée déchaussement dentaire, est une maladie infectieuse provoquant la destruction progressive des tissus de soutien dentaire (parodonte). Cette maladie touche entre 20% et 50% des adultes dans les pays industrialisés. En France, 30 % des personnes ayant entre 30 et 60 ans sont atteintes de parodontite avancée (enquête NPASES, 2007).
Parodontite : définition
La parodontite fait partie des maladies parodontales. Causée par la présence de bactéries, elle touche les tissus de soutien des dents (parodonte).
À savoir ! Le parodonte correspond à l’ensemble des tissus qui entourent et permettent le maintien de la dent. Il comprend la gencive en surface, l’os alvéolaire juste en dessous et le ligament alvéolo-dentaire qui relie la dent à l’os alvéolaire.
La gingivite constitue la première étape d’une parodontite. En effet, si l’accumulation de la plaque dentaire et l’inflammation des gencives causées par les bactéries ne sont pas traitées, les bactéries prolifèrent et se nichent entre la dent et la gencive formant ainsi un espace appelé poche parodontale. Les bactéries sont alors protégées du brossage des dents et s’attaquent au ligament alvéolo-dentaire ainsi qu’à l’os alvéolaire situé à proximité.
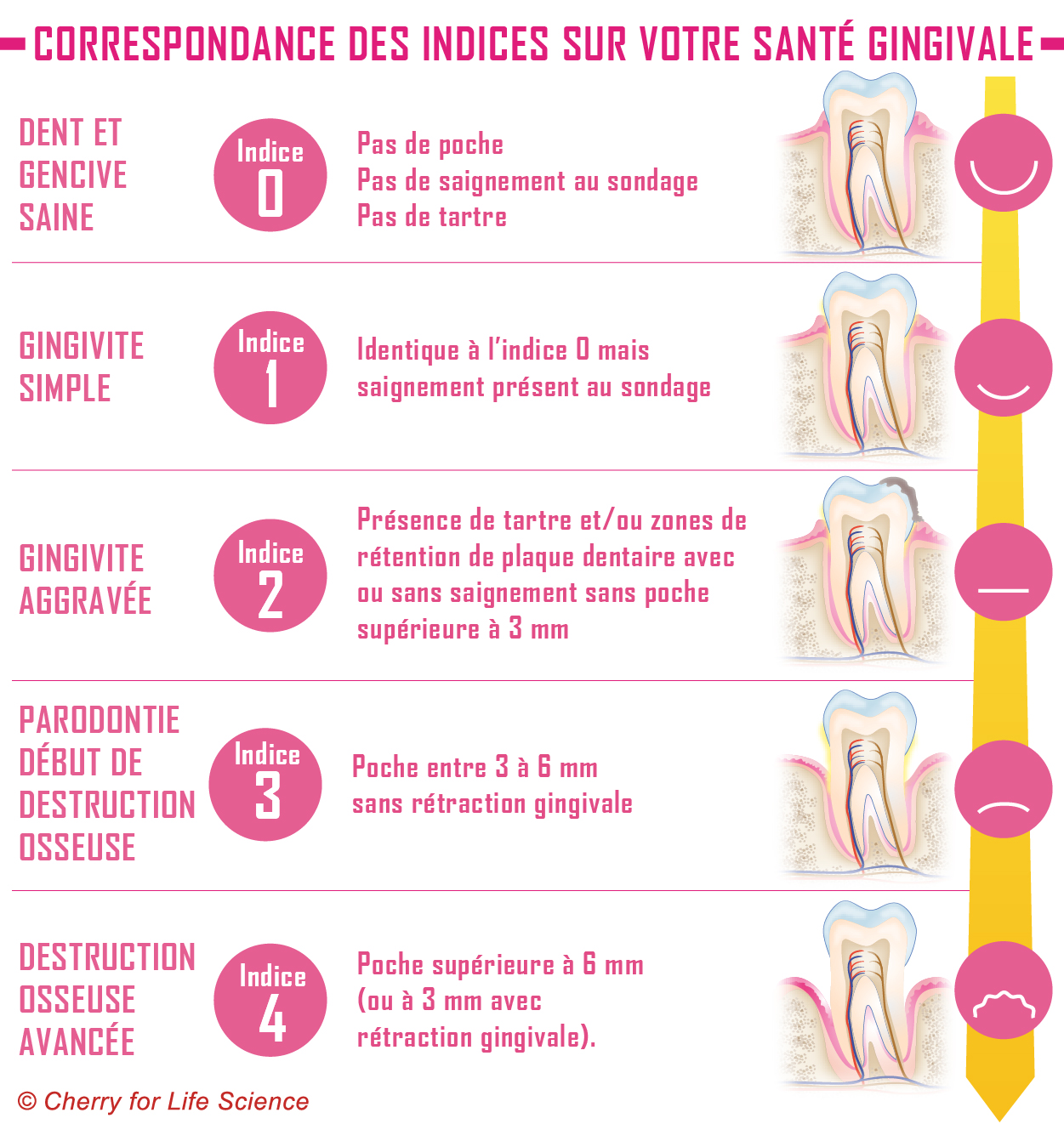
Évolution de la maladie
La parodontite s’aggrave plus ou moins rapidement selon les personnes. Dans la plupart des cas, la maladie évolue lentement et sur plusieurs années : on parle de parodontite chronique. Elle débute en général vers 35-45 ans.
Néanmoins, elle peut parfois être extrêmement rapide avec une destruction des tissus qui évoluent en quelques mois seulement : on parle de parodontite agressive. Cette forme de la maladie peut survenir de façon très précoce, dès 15-20 ans.
Conséquences d’une parodontite
La parodontite a des conséquences locales au niveau de la cavité buccale mais pas seulement. En effet, elle a également une influence néfaste sur la santé en général.
Conséquences buccales
Localement, la parodontite entraîne progressivement :
- Une apparition de sensibilités dentaires aux aliments chauds, froids ou sucrés ;
- Un allongement inesthétique des dents ;
- L’apparition d’espaces entre les dents ;
- Le développement d’une mauvaise haleine quasi-constante (halitose) ;
- L’apparition d’abcès dentaires lors d’un stade avancé de la maladie ;
- Une mobilité puis une perte des dents lors d’un stade encore plus avancé de la maladie.
Conséquences sur la santé en général
La parodontite non traitée peut aussi avoir des répercussions sur l’état de santé général. En effet, la circulation sanguine permet aux bactéries infectant le parodonte de se déplacer dans tout l’organisme.
Ainsi, la parodontite peut être associée à :
- Une aggravation et une dérégulation du diabète ;
- Des maladies cardio-vasculaires : endocardites, infarctus, AVC ;
- Des maladies respiratoires : emphysèmes, pneumonie, BPCO ;
- La naissance de bébés prématurés.
Prévention
Tous les patients n’ont pas le même risque de développer une parodontite. Outre une mauvaise hygiène bucco-dentaire, certains facteurs favorisent le développement de cette maladie tels que :
- Le tabac ;
- Le stress ;
- Certaines maladies comme le diabète ;
- Certains médicaments ;
- Le patrimoine génétique : parfois des familles entières présentent une parodontite.
Traitement de la parodontite
Avec un traitement spécifique et des mesures d’hygiène bucco-dentaire adaptées, il est possible d’arrêter le processus de déchaussement dentaire. En effet, une parodontite s’arrête lorsque les poches parodontales disparaissent.
Pour cela, le dentiste peut pratiquer ce qu’on appelle une décontamination parodontale. Lors de ce traitement mini-invasif, le dentiste décontamine la racine dentaire, la poche parodontale et la gencive. Cette triple décontamination permet à la gencive de se coller très fortement à la racine dentaire et ainsi empêcher le passage et l’accumulation des bactéries.
En parallèle, des techniques de nettoyage destinées à éliminer les bactéries entre les dents et les gencives sont communiquées au patient afin de les mettre en application quotidiennement. De plus, si une analyse a été effectuée et en fonction des espèces bactériennes détectées, un traitement par un ou plusieurs antibiotiques peut être prescrit afin de compléter la décontamination des tissus parodontaux.
Par la suite, une maintenance parodontale ou thérapeutique parodontale de soutien, est réalisée deux fois par an afin de s’assurer que la maladie parodontale est bien stabilisée et qu’elle ne récidive pas.
Nadège LB, Biologiste
– Maladie des gencives – ameli.fr – consulté le 24 Janvier 2018.
– Prevalence of periodontal disease, its association with systemic diseases and prevention – Muhammad Ashraf Nazir – International Journal of Health Sciences – 11(2):72-80 – Avril-Juin 2017.
– Chiffres clés par thématique – UFSBD – consulté le 24 Janvier 2018.
Cet article vous a-t-il été utile ?