Syndrome de Gougerot-Sjögren
 Le syndrome de Gougerot-Sjögren est une pathologie auto-immune caractérisée par une infiltration de cellules immunitaires dans différents tissus de l’organisme, particulièrement au niveau des glandes lacrymales et salivaires, et la production d’anticorps (molécule immunitaire chargée de protéger le corps d’une attaque infectieuse) dirigé contre l’organisme. On compte entre 50 et 200 000 malades en France.
Le syndrome de Gougerot-Sjögren est une pathologie auto-immune caractérisée par une infiltration de cellules immunitaires dans différents tissus de l’organisme, particulièrement au niveau des glandes lacrymales et salivaires, et la production d’anticorps (molécule immunitaire chargée de protéger le corps d’une attaque infectieuse) dirigé contre l’organisme. On compte entre 50 et 200 000 malades en France.
Le syndrome de Gougerot-Sjögren : définition
Le syndrome de Gougerot-Sjögren, aussi appelé « syndrome sec » est une maladie chronique auto-immune affectant notamment les glandes lacrymales et salivaires. Elle est caractérisée par une association de symptômes dont la diminution des sécrétions des muqueuses et certaines atteintes viscérales.
Cette pathologie est rare puisqu’elle touche moins d’un individu sur 10 000. Elle n’est pas contagieuse. Néanmoins, les femmes semblent 10 fois plus concernées que les hommes. Elle survient généralement aux alentours de la quarantaine, parfois plus tôt entre 20 et 30 ans sous une forme plus sévère.
L’origine du syndrome de Gougerot-Sjögren est une infiltration par les cellules immunitaires (lymphocytes) au niveau de certaines muqueuses, particulièrement les glandes lacrymales et salivaires. Cependant, les raisons de cette infiltration restent à ce jour un mystère. L’hypothèse la plus probable, bien que jamais démontrée, est l’infection par un virus sur un terrain génétiquement prédisposé.
Symptômes du syndrome de Gougerot-Sjögren
Dans le syndrome de Gougerot-Sjögren, on distingue 2 types de symptômes. Tout d’abord, le syndrome sec résultant d’une diminution des sécrétions salivaires et lacrymales essentiellement. Enfin, chez 2 tiers des patients, le syndrome peut être associé à l’atteinte d’un ou plusieurs organes.
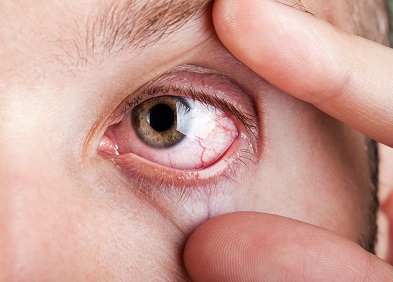
Atteinte ophtalmique
Elle se traduit par :
- Une sensation de corps étranger et de sable dans l’œil ;
- Des brûlures ophtalmiques ;
- Une gêne à la lumière ou à la fixation prolongée d’un écran d’ordinateur.
Par ailleurs, les conjonctives peuvent être rouges et enflammées pouvant être à l’origine d’une blépharite (inflammation du bord de la paupière) ou plus rarement d’une ulcération de la cornée.
Atteinte buccale
La diminution des sécrétions salivaires provoque chez le patient une sensation de bouche sèche et pâteuse pouvant parfois gêner l’élocution ou la déglutition de certains aliments. La sécheresse buccale, contraignant le patient à s’hydrater très régulièrement, est quelques fois douloureuse avec des brûlures buccales ou linguales.
Dans les cas les plus sévères, les muqueuses atteintes sont ternes et la langue est dépapillée et lisse. Ces symptômes favorisent la survenue de caries ou d’infection buccales.
A savoir ! Le syndrome sec peut toucher d’autres muqueuses du corps, par exemple celles du nez, du vagin ou encore la peau.
Les autres manifestations
L’atteinte articulaire est l’une des manifestations associées les plus fréquentes. Elle concerne, en effet, 1 patient sur 2. Il peut être question de simples douleurs articulaires ou plus rarement on peut observer des gonflements des articulations.
Le syndrome de Raynaud touche près d’1 patient sur 3 atteint du syndrome de Gougerot-Sjögren. Il se manifeste par des crises au cours desquelles les doigts deviennent blancs pendant plusieurs minutes au contact du froid.
L’atteinte de l’appareil respiratoire se traduit par une trachéobronchite sèche provoquant une toux chronique, et plus rarement une gêne respiratoire ou des infections broncho-pulmonaires à répétition. Dans moins de 10% des cas, on observe une atteinte du tissu pulmonaire pouvant évoluer vers la fibrose pulmonaire (formation anormale de tissu cicatriciel rendant les poumons moins élastiques).
Des atteintes cutanées peuvent également survenir. Le purpura vasculaire se manifeste par de petites taches rougeâtres au niveau des membres inférieurs. Beaucoup plus rarement, certains patients peuvent présenter une éruption cutanée de la face.
Chez environ 20% des patients, on constate une altération des nerfs périphériques se traduisant par une neuropathie sensitive avec des sensations de fourmillements ou de brûlures au niveau des membres. Une atteinte motrice reste exceptionnelle (moins de 5% des patients) avec un tableau clinique proche de celui de la sclérose en plaques.
Environ 5% des patients peuvent avoir une atteinte rénale évoluant que très rarement vers l’insuffisance rénale.
Enfin, la moitié des personnes atteintes du syndrome de Gougerot-Sjögren souffrent de fatigue altérant leur qualité de vie.
Evolution
Le syndrome s’installe progressivement et évolue lentement. Il ne menace que très rarement le pronostic vital du patient et ne réduit pas son espérance de vie. On distingue 2 grandes formes de la maladie :
- La forme chronique se limitant au syndrome sec, à la fatigue et parfois à des douleurs diffuses ;
- La forme évolutive caractérisée par la survenue au fur et à mesure des années qui passent de manifestations supplémentaires pouvant être graves. Cette forme concerne 15% des patients.
Certains facteurs permettent de déterminer les patients les plus à risque de complications graves :
- Apparition précoce (avant 30 ans) de la maladie ;
- Épisodes fréquents de tuméfaction des glandes parotides ;
- Poussées de pupura (petites hémorragies se traduisant par des taches rouges sur la peau) ;
- Anomalies à l’examen immunologique.
Ces patients bénéficient d’une surveillance spécialisée étroite.
Diagnostic
Le diagnostic du syndrome de Gougerot-Sjögren est évoqué sur l’observation des signes cliniques, notamment du syndrome sec. 2 examens complémentaires permettent de confirmer le diagnostic : une prise de sang permettant la mise en évidence des anticorps spécifiques à la maladie dans le sang et une biopsie des glandes salivaires afin de visualiser la présence des cellules immunitaires dans le tissu.
La sévérité de l’atteinte oculaire est évaluée par un examen ophtalmologique. Selon les symptômes du patient, d’autres examens peuvent être prescrits :
- Electromyogramme en cas de signes d’atteinte des nerfs périphériques ;
- Scanner thoracique lorsque l’on suspecte une atteinte pulmonaire ;
- IRM cérébrale ou médullaire en cas de risque d’atteinte neurologique ;
- Biopsie rénale (rare) si une atteinte des reins est suspectée.
A savoir ! Un électromyogramme est l’évaluation de l’activité électrique des nerfs et des muscles. La mesure se fait soit via une électrode placée sur la peau soit via une électrode dans une fine aiguille placée dans un muscle.
Traitement du syndrome de Gougerot-Sjögren
En cas de sécheresse oculaire, les substituts lacrymaux ou « larmes artificielles » sont indispensables. Par ailleurs, le patient doit limiter un maximum les facteurs irritants comme la fumée de cigarette, le vent ou l’air conditionné par exemple. Les substituts salivaires existent également, mais leur efficacité reste très modeste. L’hygiène bucco-dentaire doit être irréprochable avec un lavage pluriquotidien des dents et des soins dentaires réguliers. La consommation de chewing-gum ou de bonbon sans sucre permet de stimuler la sécrétion salivaire.
Une sécheresse cutanée peut être atténuée par l’utilisation de savon surgras, et des lotions ou crèmes hydratantes. Concernant la sécheresse nasale, il est recommandé de procéder régulièrement à des instillations de sérum physiologique.
Pour traiter les manifestations articulaires, les antipaludéens (par exemple le plaquenil) sont utilisés en première intention comme traitement de fond associé à un anti-inflammatoire non stéroïdien (AINS) ou à un corticoïdes oral à faible dose. L’utilisation du méthotrexate est rare. Pour soulager le syndrome de Raynaud, il est possible d’avoir recours aux médicaments de la classe des inhibiteurs calciques (par exemple l’amlodipine ou la nicardipine).
En cas de complications viscérales graves, une corticothérapie à forte dose ou des immunosuppresseurs (par exemple le cyclophosphamide ou azathioprine) peuvent être prescrits. Enfin, les biothérapies (rituximab) peuvent être employées dans certaines complications sévères.
Charline D., Pharmacien
– Le syndrome de Gougerot-Sjögren. Fédération des maladies dysimmunitaires. Consulté le 8 septembre 2017.
– Le syndrome de Gougerot-Sjögren (SGS). Fondation ARTHRITIS. Consulté le 8 septembre 2017.
Cet article vous a-t-il été utile ?