Escarre

Une escarre est une plaie cutanée, généralement profonde, qui survient au niveau des zones d’appui chez des individus immobilisés ou alités. Le diagnostic est uniquement clinique, basé sur l’aspect caractéristique de la lésion. Un traitement adapté et précoce permet une bonne cicatrisation des escarres. La prise en charge repose sur le nettoyage de la plaie, une suppression de la pression exercée sur la zone, des pansements et parfois des antibiotiques ou une chirurgie. Ce type de lésion peut être prévenu en repositionnant fréquemment le patient et en lui prodiguant des soins quotidiens.
Définition et symptômes
Qu’est-ce qu’une escarre ?
Une escarre, aussi appelée lésion de pression, est une plaie plus ou moins profonde présente chez les personnes immobilisées ou alités au niveau des zones d’appui comme le bas du dos, les talons, les coudes, etc. Elle survient lorsqu’un lit, un fauteuil roulant, un plâtre, une attelle ou tout autre dispositif est mal ajusté, et qu’il exerce une pression sur la peau.
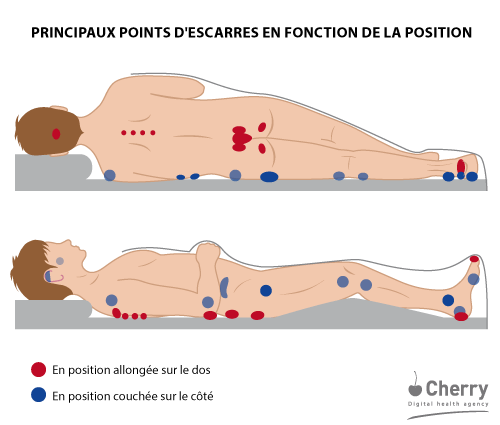
Les escarres se développent fréquemment après une hospitalisation qui limite la capacité du patient à se déplacer ou à changer de position. Ces lésions prolongent le séjour en milieu hospitalier ou en maison de santé. Par ailleurs, elles sont mortelles si elles ne sont pas traitées, ou si les pathologies sous-jacentes bloquent leur cicatrisation.
Chaque année, 250 000 individus souffrent d’escarres, et 14 000 en décèdent. Les personnes âgées sont les plus concernées par les escarres car leur peau est plus fine, plus fragile et qu’elle guérit moins rapidement. L’âge moyen des patients porteurs d’escarre est d’environ 74 ans. A noter que les individus souffrant d’insuffisance cardiaque, d’insuffisance respiratoire ou de diabète sont également plus volontiers touchés.
Plusieurs causes peuvent être à l’origine d’une escarre :
- La pression sur la peau, particulièrement autour des régions osseuses, qui limite l’irrigation sanguine de la peau. Sans apport sanguin suffisant, les cellules cutanées meurent. Les premières touchées sont celles de l’épiderme (couche superficielle de la peau) puis les plus profondes. Lorsque la peau nécrose, la peau se déchire et s’ouvre. On parle de plaie ouverte ou d’ulcère. Dans certaines situations, par exemple en cas de coma ou de paralysie, les patients ne peuvent pas bouger ou ne ressentent pas la douleur qui pousse les individus en bonne santé à bouger ou à demander à être bougé. Ce type de patient est donc à risque important de développer une escarre ;
- Une traction de la peau qui réduit l’apport sanguin vers la peau, par exemple lorsque le patient est en position inclinée sur un lit et que leur peau est étirée. En effet, les tissus des couches inférieures sont étirés vers le bas à cause de la gravité, tandis que celles des couches supérieures restent en contact avec la surface (le lit) ;
- La friction (frottements contre les vêtements ou les linges du lit) peut également engendrer, ou du moins aggraver, une escarre. Des frictions répétées sont à l’origine d’une érosion des couches cutanées superficielles ;
- L’humidité fragilise les tissus cutanés et peut augmenter les phénomènes de friction. L’humidité peut être générée par la transpiration, mais aussi l’urine (incontinence urinaire) ou les selles (incontinence fécale) ;
- Un régime alimentaire inadapté augmente les risques de développer des escarres et ralentit leur guérison. Une personne dénutrie n’a pas suffisamment de graisse pour protéger les tissus. Une carence en vitamine C ou en zinc provoque des difficultés de cicatrisation.
Quels symptômes ?
Une escarre est généralement douloureuse et provoque des démangeaisons. Il n’y a qu’en cas de troubles sensoriels qu’une escarre peut passer inaperçue.
Les escarres sont classées en 4 stades selon leur gravité. A noter que les escarres bénignes ne progressent pas systématiquement dans les stades plus graves. Parfois, l’escarre est découverte lorsqu’elle est déjà au stade 3 ou au stade 4.
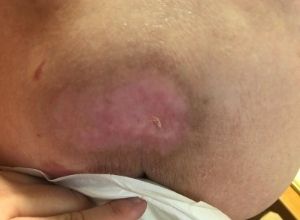
Stade 1
La peau est rouge ou rosée. Cette variation de couleur est peu perceptible chez les individus qui ont la peau foncée. La lésion peut être chaude ou froide, plus molle ou plus dure, et plus sensible que la peau d’à côté.
Stade 2
L’escarre est peu profonde, sa base est rouge-rosée. Une perte de peau, peu profonde, est visible.
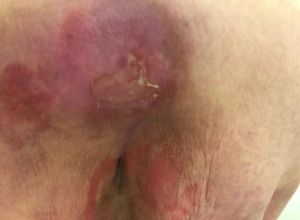
Stade 3
La peau en surface de l’escarre est abîmée. La lésion peut être profonde et atteindre la couche graisseuse.
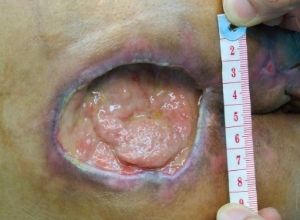
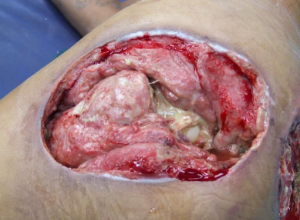
Stade 4
Les muscles, tendons et os sous-jacents sont exposés.
Les escarres peuvent se compliquer, par exemple s’infecter. Lorsqu’une escarre est infectée, elle dégage une odeur très forte et du pus est visible. De la fièvre peut être associée. Le pourtour de l’escarre est rouge et chaud, et la douleur s’intensifie. Toute infection retarde la guérison de l’escarre, et peut potentiellement être mortelle lorsque les escarres sont profondes.
Diagnostic et traitement
Le diagnostic d’une escarre est généralement clinique. En effet, le médecin regarde l’aspect de la lésion et sa localisation.
La gravité et la profondeur de l’escarre sont plus difficiles à déterminer. Souvent, les médecins ou les infirmiers se basent sur des photographies afin de suivre l’évolution de la lésion ou sa cicatrisation.
L’état nutritionnel du patient est également évalué. En cas d’escarre, particulièrement de stade 3 ou 4, des analyses sanguines sont demandées.
Lorsqu’une escarre ne cicatrise pas, l’équipe médicale envisage une complication. En cas de suspicion d’infection osseuse, des analyses sanguines et une IRM voire une biopsie peuvent, par exemple, être demandées.
Quel traitement contre l’escarre
La prise en charge d’une escarre est difficile et longue. Les principaux objectifs sont de soulager la pression au niveau des escarres, de nettoyer les plaies, de contrôler l’infection, et d’assurer une nutrition adaptée.
Pour réduire les pressions, le patient doit être changer fréquemment de position, et correctement positionné à l’aide de dispositifs adaptés :
- Matelassage de protection (coussins, cales en mousse, protecteurs de talon) ;
- Surfaces de soutien (surmatelas et matelas à air/en mousse/en gel/à eau/etc.) à installer sous les personnes alitées pour réduire la pression.
Afin de cicatriser, les escarres doivent être nettoyées et pansées. Le type de pansement utilisé est choisi selon le stade de l’escarre, sa localisation et le suintement.
Les tissus morts doivent être retirés à l’aide d’un scalpel, d’une solution chimique, d’un pansement spécifique, ou d’un bain à remous.
Les escarres peuvent être à l’origine de douleurs importantes. Du paracétamol ou un anti-inflammatoire peut être prescrit par le médecin.
En cas de suspicion d’infection, un traitement antibiotique est mis en place. Il est généralement directement appliqué sur la peau.
Enfin, la nutrition est un élément important pour la bonne cicatrisation d’une escarre. Un régime riche en protéines et bien équilibré est recommandé. Pour les patients carencés en vitamines, une supplémentation peut être associée.
Prévention
La prévention des escarres est le meilleur traitement. Elle repose sur plusieurs mesures :
- Une bonne hygiène ;
- Un repositionnement fréquent, c’est-à-dire toutes les 1 à 2 heures, avec une inspection quotidienne permettant de détecter précocement les premiers signes d’une escarre ;
- Des soins dermatologiques stricts. La peau doit être maintenue propre et sèche. L’utilisation de crèmes adaptées est recommandée ;
- Les protubérances osseuses doivent être protégées par des tissus ou des cales en mousse prévus à cet effet ;
- Les médicaments induisant le sommeil doivent être évités. Le patient doit être éveillé afin d’encourager un maximum les mouvements.
Charline D., Docteur en pharmacie
Cet article vous a-t-il été utile ?