Myasthénie

La myasthénie est une maladie auto-immune (l’organisme retourne ses propres défenses immunitaires contre lui-même), neuromusculaire entraînant une fatigue et une faiblesse musculaire. Cette maladie est rare, près de 3000 personnes sont concernées en France.
Myasthénie : définition et cause
La myasthénie est une maladie neuromusculaire pouvant affecter plusieurs muscles du corps. Elle provoque une faiblesse musculaire de sévérité et de durée variables. En effet, les formes de la maladie peuvent être très différentes d’une personne à une autre. Le patient peut avoir une vision dédoublée, comme des difficultés pour marcher ou monter des escaliers. Il existe des formes plus bénignes et d’autres plus handicapantes.
On parle également de « myasthénie grave » ou de « myasthénie acquise » signifiant qu’elle n’est pas présente dès la naissance. Cette pathologie chronique évolue par poussées ou crises.
La maladie touche de 1 personne sur 24 000 à 1 sur 15 000 dans la population. Chaque année, on estime qu’il y aurait entre 2 et 5 nouveaux cas par million d’individus. La myasthénie est retrouvée dans toutes les populations, bien qu’elle touche plus volontiers les femmes (3 femmes pour 2 hommes). Elle peut se manifester à n’importe quel âge. Deux pics de fréquence sont cependant à noter : avant 35 ans et après 50 ans.
La myasthénie est une maladie auto-immune, c’est-à-dire que les défenses immunitaires de l’organisme, normalement destinées à le défendre des éléments étrangers (virus, bactéries, etc.), détecte le corps comme une cible. L’organisme va alors se mettre à produire des molécules de défense appelées « anticorps » contre l’organisme lui-même. On parle dans ce cas précis d’auto-anticorps. Ces molécules vont s’attaquer à la transmission des messages entre les nerfs et les muscles aboutissant à une activité musculaire anormale.
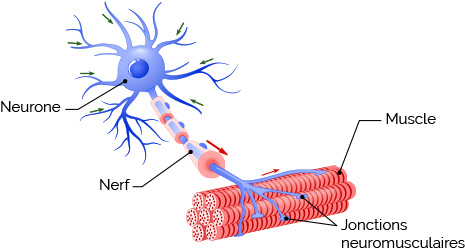 Pour mobiliser un muscle, le cerveau envoie un message nerveux délivré aux muscles par l’intermédiaire des nerfs. Le point de liaison entre le muscle et le nerf est appelé « jonction neuromusculaire ». A ce niveau, le message ou influx nerveux provoque la libération d’une molécule (acétylcholine) messagère. Lorsque l’acétylcholine se fixe à la surface du muscle sur des récepteurs qui lui sont spécifiques afin de donner l’ordre au muscle de se contracter.
Pour mobiliser un muscle, le cerveau envoie un message nerveux délivré aux muscles par l’intermédiaire des nerfs. Le point de liaison entre le muscle et le nerf est appelé « jonction neuromusculaire ». A ce niveau, le message ou influx nerveux provoque la libération d’une molécule (acétylcholine) messagère. Lorsque l’acétylcholine se fixe à la surface du muscle sur des récepteurs qui lui sont spécifiques afin de donner l’ordre au muscle de se contracter.
En cas de myasthénie, les récepteurs à l’acétylcholine présents à la surface du muscle sont détruits par les cellules immunitaires, les empêchant alors de bien transmettre le message.
L’origine du dérèglement des défenses immunitaires est encore un mystère à ce jour pour les scientifiques. Plusieurs facteurs (environnementaux, hormonaux, génétiques) sont certainement en cause. Parfois, la maladie se manifeste après une intervention chirurgicale, une infection, un choc émotionnel, une grossesse, une période de stress ou de surmenage, etc.
Par ailleurs la myasthénie est parfois associée à d’autres maladies immunitaires telles que le lupus, la polyarthrite rhumatoïde, etc. Souvent (dans environ la moitié des cas), le thymus (glande située derrière le sternum et impliquée dans la production de cellules immunitaires) est également atteinte dans la maladie.
A savoir ! Les muscles cardiaques, intestinaux, sanguins ou uro-génitaux ne sont jamais concernés dans la myasthénie. En effet, ces muscles ont un fonctionnement différent des autres muscles dits « volontaires » (contraction consciente).
Symptômes
Les premiers symptômes de la myasthénie peuvent aussi bien apparaître brutalement que progressivement. La maladie est caractérisée par la présence d’une fatigue musculaire pouvant affecter seulement certains ou l’ensemble des muscles. La fatigue varie au cours de la journée, et même, selon la période du mois ou de l’année. Elle est généralement amplifiée avec l’effort et diminuée quand les muscles sont au repos. Cette fatigue est augmentée au fur et à mesure de la journée. De plus, chez les femmes, elle augmente fréquemment en période de règles.
Tous les patients ne décrivent pas forcément les mêmes symptômes, certains n’ont que des atteintes oculaires quand d’autres ont des atteintes plus généralisées.
Atteinte des muscles oculaires
Dans près de 50 à 60% des cas, la maladie se manifeste d’abord au niveau des muscles des yeux. Cette atteinte est la seule chez près de 15% des malades. Cependant, pour la plupart des patients, d’autres symptômes vont apparaître de manière progressive au cours des années qui suivent ces premières manifestations.
En cas d’atteinte des muscles assurant le mouvement des yeux, le patient va souffrir de diplopie ou « vision double ». Les muscles permettant le maintien de la paupière ouverte peuvent également être atteints provoquant alors une chute des paupières ou « ptosis ». D’autres malades peuvent au contraire avoir des difficultés à fermer totalement les yeux.
Atteinte des muscles du visage
Les expressions faciales (le sourire par exemple), la mastication, la parole ou encore la déglutition sont contrôlées par des muscles. Ces derniers peuvent être atteints par la maladie. Parfois même, avant les muscles oculaires.
Les muscles impliqués dans la mastication sont fréquemment atteints. Cette atteinte se caractérise par une mâchoire tombante où le patient est obligé de s’aider de ses mains pour refermer sa bouche.
L’atteinte des muscles contrôlant la déglutition entraîne un risque de fausse-route (passage des aliments dans les voies respiratoires) rendant l’alimentation classique très difficile.
Les patients peuvent souffrir de troubles de la phonation lorsque les muscles permettant l’émission des sons sont touchés.
Atteinte des muscles des membres et de la nuque
Souvent, les muscles de la nuque sont atteints et provoquent une tête dite « tombante », parfois accompagnée de douleurs.
Les membres peuvent aussi être touchés, généralement plus d’un côté que de l’autre. Par exemple, lorsque ce sont les muscles des épaules qui sont atteints, le patient a du mal à lever les bras pour se coiffer. Lorsque les doigts sont concernés par la maladie, beaucoup de tâches comme écrire ou taper sur les touches d’un ordinateur sont difficiles.
Le fait de marcher ou monter des escaliers peut fatiguer les jambes quand elles sont touchées. En cas d’atteinte des hanches, se lever ou s’asseoir est une épreuve.
La faiblesse musculaire peut être transitoire comme permanente.
Atteinte des muscles respiratoires
Parfois, les muscles assurant la respiration peuvent être atteints. Cette atteinte est grave. Elle peut rendre difficile la respiration et entraîner des complications. L’assistance respiratoire peut être nécessaire dans certains cas.
A savoir ! Les individus souffrant de troubles de la parole ou de la mastication ont plus de risque de développer une atteinte des muscles respiratoires.
Evolution
Les symptômes de la myasthénie peuvent rester stables et isolés. Cependant, la maladie évolue par poussées qui sont des périodes de réveil de la pathologie pouvant engendrer une aggravation des symptômes.
L’évolution de cette maladie est totalement imprévisible. Elle peut rapidement s’aggraver dans les premières années comme elle peut être marquée de période de rémission (diminution voire disparition des symptômes) pouvant durer plusieurs années. Dans 15% des cas, on observe même des rémissions définitives. Dans la majorité des cas, on observe une atténuation des troubles sous traitement offrant une vie quasi-normale au patient.
Le risque le plus redouté de la maladie est la survenue de crises (imprévisibles) d’insuffisance respiratoire mettant la vie du patient en danger et nécessitant une prise en charge en urgence.
Diagnostic
Compte tenu des symptômes très variables et parfois peu prononcés, le diagnostic de la myasthénie peut être long. Pour confirmer le diagnostic, le médecin effectue :
- Des tests physiques (réalisation de gestes simples, répétitifs) ;
- Un électromyogramme (EMG) est basé sur l’utilisation de petites électrodes permettant d’enregistrer l’activité électrique du muscle ;
- Des tests pharmacologiques en injectant un produit mimant l’action de l’acétylcholine dans le corps pour mettre en évidence une amélioration transitoire de la force musculaire ;
- Des analyses de sang afin de rechercher la présence d’auto-anticorps dirigés contre les récepteurs de l’acétylcholine ;
- Un scanner du thymus est généralement réalisé afin de mettre en évidence un gonflement de cette glande.
A savoir ! L’électromyogramme est indispensable pour confirmer le diagnostic.
Traitement
De nos jours, aucun traitement ne permet de guérir de la myasthénie. Les traitements actuels permettent d’atténuer les symptômes et prévenir les complications.
Les traitements anticholinestérasiques
L’apport d’acétylcholine au niveau de la jonction neuromusculaire déclenche la contraction musculaire. Son utilité étant transitoire (le temps du mouvement), la molécule est ensuite détruite par la « cholinestérase ».
L’utilisation de médicaments « inhibiteurs de la cholinestérase » appelés anti-cholinestérasiques bloque la destruction d’acétylcholine pour prolonger la durée de transmission du message nerveux afin que la molécule puisse agir sur les récepteurs non atteints par la maladie.
Les médicaments les plus utilisés sont à base de bromure de pyridostigmine. Ils peuvent être pris seuls ou en association et nécessitent plusieurs prises quotidiennes en fonction des besoins du patient.
Les traitements corticoïdes et immunosuppresseurs
Les corticoïdes (anti-inflammatoires) sont utilisés dans les formes généralisées ou sévères de la maladie. Ils peuvent être utilisés lorsque les anticholinestérasiques sont inefficaces ou mal tolérés.
Les effets secondaires sont fréquents lors d’une administration prolongée : troubles digestifs, prise de poids, risque d’infection, troubles hormonaux, troubles de l’humeur, ostéoporose, hypertension, troubles du sommeil, etc.
La prescription de tels médicaments nécessite un suivi régulier du patient.
Les immunosuppresseurs (Azathioprine ou Cyclophosphamide) permettent de diminuer la réaction immunitaire anormale. Ils peuvent être prescrits seuls ou en association avec les corticoïdes.
Plasmaphérèse et immunoglobulines
En cas de crise avec des troubles de la déglutition ou de la respiration, le médecin peut prescrire une plasmaphérèse.
A savoir ! Une plasmaphérèse consiste çà prélever du plasma (sang sans ses cellules) chez un donneur et à l’injecter chez le patient. Cela permet de remplacer le plasma du patient contenant des auto-anticorps par du plasma sain.
Les immunoglobulines (anticorps provenant d’un donneur capable de détruire les auto-anticorps du patient) peuvent être utilisées dans certains cas. Elles sont injectées par voie intraveineuse. Elles peuvent provoquer des maux de tête, des nausées ou une allergie.
Thymectomie
La thymectomie ou ablation du thymus peut être proposée dans les formes généralisées de la maladie. Généralement, cette opération permet une bonne amélioration de l’état de santé du patient. Cependant, quelques mois voire quelques années peuvent être nécessaires avant d’en ressentir les effets positifs.
Cette intervention chirurgicale nécessite une hospitalisation d’environ une semaine, suivie d’une période de convalescence d’un mois.
Assistance respiratoire
La ventilation non invasive (VNI) est l’assistance respiratoire basée sur l’insufflation d’air via des embouts placés dans les narines, un masque nasal ou naso-buccal. Sa durée d’utilisation peut être partielle ou totale (24h sur 24). Beaucoup plus rarement, l’assistance respiratoire est effectuée via une ouverture (trachéotomie) dans la trachée réalisée chirurgicalement.
Charline D., Pharmacien
Cet article vous a-t-il été utile ?