Hyperthyroïdie
L’hyperthyroïdie est définie comme une surproduction d’hormones par la glande thyroïde. Plusieurs maladies très différentes peuvent engendrer ce phénomène.
L’impact de cette augmentation d’hormones thyroïdiennes sur les tissus est appelé thyréotoxicose. Ce dysfonctionnement rassemble un ensemble de manifestations cliniques notamment cardiaques et neuropsychiatriques.
L’hyperthyroïdie touche entre 0.2 et 1.9 % de la population selon les pays. De plus, elle est 7 fois plus fréquente chez les femmes.
La thyroïde
La thyroïde est une glande endocrine présente au niveau du cou, en avant de la trachée. Elle est capable de produire deux types d’hormones, la triiodothyronine (T3) et la thyroxine (T4). La forme active de l’hormone est la T3, qui sera responsable de l’effet de la thyroïde dans l’organisme.
La thyroxine, quant à elle est une pro-hormone, c’est-à-dire qu’elle a besoin d’une transformation (en T3) pour être active. Cette protéine complexe sert de stock qui peut être mobilisé lorsque l’organisme en a besoin.
Par ailleurs, la thyroïde est sous le contrôle du cerveau par le biais de l’axe hypothalamo-hypophysaire. Cette structure cérébrale est capable de produire de la TRH (Thyréolibérine) et de la TSH (Thyréostimuline) en réponse aux besoins de l’organisme. Ces hormones hypothalamo-hypophysaires vont ensuite servir de « messager » qui vont augmenter la production de T3 et de T4 au niveau de la thyroïde.
A savoir ! L’appellation T3 et T4 est référente au nombre d’atomes d’iode que contiennent ces hormones. La T3 en contient 3 alors que la T4 en contient 4.
C’est une communication réciproque et permanente entre le cerveau et la glande, qui permet une réponse efficace aux nécessités de l’organisme. La perturbation de cet équilibre se traduit par une baisse d’activité (hypothyroïdie) ou par une suractivité qui est l’hyperthyroïdie.
Effets des hormones thyroïdiennes
La thyroïde est une glande essentielle au bon fonctionnement global de l’organisme. Elle stimule ou ralentit par le biais des hormones thyroïdiennes, le métabolisme, la croissance et le développement. La thyroïde est en quelque sorte la pédale d’accélération de l’organisme, elle permet de mobiliser toutes les ressources nécessaires à l’augmentation d’activité. Les effets des hormones thyroïdiennes interviennent lorsque la T3 se fixe au niveau des tissus.
Effets généraux
La stimulation par la T3 engendre :
- Une augmentation de la production de chaleur (thermogenèse) ;
- Augmentation de la production d’énergie ;
- Augmentation de la consommation d’oxygène (O2) ;
- L’élévation du métabolisme basal : c’est-à-dire une augmentation des dépenses énergétiques de bases ;
Un effort en altitude par temps froid permet de bien imager l’effet des hormones thyroïdiennes. Dans ces conditions, le corps a besoin de se mobiliser pour lutter contre le froid (production de chaleur) et d’augmenter ses apports en oxygène et en nutriments pour produire l’effort.
Effets cardiovasculaires
Au niveau du cœur et des vaisseaux, les hormones thyroïdiennes ont des effets majeurs comme :
- La vasodilatation : qui permet d’augmenter le diamètre des artères ayant pour conséquence une meilleure mise à disposition du sang dans l’effort ;
- Une augmentation de la contractilité et de la fréquence cardiaque ;
- L’augmentation du débit cardiaque.
Effets sur le système nerveux
Les hormones thyroïdiennes sont essentielles au développement du système nerveux du fœtus lors d’une grossesse, toute carence pouvant entraîner un retard mental important chez le nouveau-né.
Chez l’adulte, elles servent au maintien de l’humeur et ont des propriétés antidépressives.
Effets métaboliques
La T3 agit sur le métabolisme des sucres, des lipides, du cholestérol ainsi que des protéines. Plus spécifiquement, elles ont un rôle dans la mise à disposition et le stockage des nutriments. Les hormones thyroïdiennes participent aux mécanismes de lipogenèse (stockage des graisses) ainsi qu’à la néoglucogenèse (formation de sucres).
Effets sur la croissance
La thyroïde a également un rôle fondamental dans la stimulation de la croissance osseuse, et le remodelage osseux.
Causes d’hyperthyroïdie
Il existe trois principales maladies responsables d’hyperthyroïdie.
La maladie de Basedow

A savoir ! Un auto-anticorps est un anticorps dirigé contre son propre corps et non pas contre une maladie infectieuse.
Le TRAK en se fixant sur la thyroïde stimule indirectement une forte production d’hormones thyroïdiennes.
C’est la cause la plus commune d’hyperthyroïdie avec plus de 60 % des cas. De plus, les femmes sont bien plus touchées que les hommes.
La maladie de Basedow se caractérise par la présence de certains symptômes comme le goitre (gonflement important de la thyroïde), une extrusion de l’œil hors de l’orbite (exophtalmie) et d’œdème au bas des jambes.
Le goitre toxique multi nodulaire
C’est un cas plus rare d’hyperthyroïdie. C’est un goitre qui comporte des « nodules chauds » qui sont des tumeurs bénignes ou pseudo cancéreuses qui sécrètent une importante quantité d’hormones thyroïdiennes en dehors de tout contrôle.
L’adénome toxique
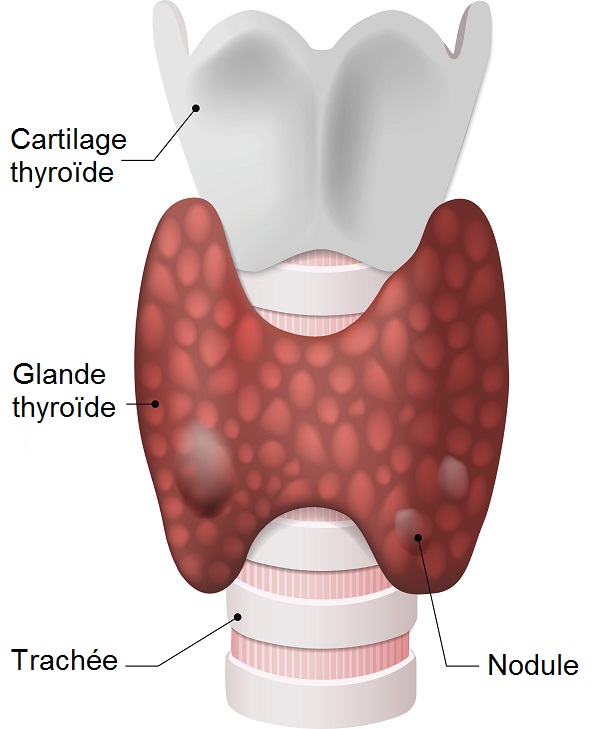
L’hyperthyroïdie iatrogène
C’est l’hyperthyroïdie provoquée par certains médicaments. L’amiodarone indiquée dans les troubles du rythme cardiaque et les interférons utilisés dans la sclérose en plaques sont connues pour induire une augmentation de sécrétion d’hormones thyroïdiennes.
A savoir ! Les hyperthyroïdies iatrogènes sont réversibles dès l’arrêt du traitement. Cet événement indésirable est connu et repéré facilement par les médecins ou pharmaciens, ce qui permet un changement rapide de traitement.
Les symptômes
Les signes cliniques dus à l’hyperthyroïdie dépendent du degré et de l’intensité de la thyrotoxicose, c’est-à-dire de la quantité d’hormones thyroïdiennes en excès au niveau des tissus cibles. Plus la maladie produit de T3 et plus les symptômes seront importants.
La thyrotoxicose se traduit par des signes très amplifiés de la fonction thyroïdienne normale. Cependant, certains organes ou fonctions sont plus sensibles à cet effet que d’autres.
Les troubles cardiovasculaires
Ce sont les dysfonctionnements les plus fréquents et les plus rapidement visibles lors d’une hyperthyroïdie. Ils se traduisent par :
- Une augmentation du rythme cardiaque régulier et perceptible par le patient, augmenté lors de l’effort et persistant au repos ;
- Une augmentation de l’intensité des bruits du cœur ;
- Des douleurs dans la poitrine ;
- Des œdèmes des membres inférieurs.
Les troubles neuropsychiques
L’hyperthyroïdie rend souvent compte de troubles de l’humeur inhabituels chez le patient :
- Nervosité excessive ;
- Agitation psychomotrice (personne agitée incapable de rester immobile) ;
- Sautes et changements d’humeur rapides ;
- Tremblement fin et régulier des extrémités ;
- Fatigue générale et trouble du sommeil.
Les troubles généraux
On retrouve souvent dans les thyrotoxicoses :
- La thermophobie : qui est une crainte de chaleur avec sensation d’avoir trop chaud. Cependant, elle ne doit absolument pas être confondue avec les bouffées de chaleur ou une sensibilité forte d’une personne à la chaleur. C’est un état permanent sans crise aiguë, même l’hiver ;
- Un amaigrissement : rapide et important avec une conservation de l’appétit.
Des troubles gastro-intestinaux
On retrouve :
- Une augmentation de la fréquence des selles ;
- Des nausées et des vomissements ;
- Des diarrhées.
Le diagnostic
L’examen clinique
C’est l’observation des signes cliniques visibles par le médecin. Pour l’hyperthyroïdie, il réalise :
- Une palpation du cou : afin de mettre en évidence un goitre ou la présence d’un nodule de grande taille ;
- Des signes cardiovasculaires : une augmentation anormale du rythme cardiaque, de la tension artérielle ;
- Un interrogatoire sur l’humeur, la sensibilité à la température ;
- Un contrôle du poids.
Un dosage sanguin
C’est une prise de sang de routine. La quantité d’hormones thyroïdiennes T3 et T4 et de la TSH (thyréostimuline) est prescrite. Au cours d’une hyperthyroïdie, on retrouve souvent : une augmentation de la thyroxine (T4) associée à une baisse importante de la TSH.
Les bilans complémentaires
- Une échographie thyroïdienne : qui peut montrer des irrégularités anatomiques comme des nodules ou une augmentation de taille de la thyroïde;
- Une scintigraphie thyroïdienne à l’iode marquée : cette technique pratiquée dans un service de médecine nucléaire permet d’identifier des accumulations d’iodes marqués au niveau de la thyroïde. Dans le cas d’un nodule, l’iode s’accumule en un point précis de la thyroïde tandis que dans la maladie de Basedow, on aura une accumulation d’iode dans toute la glande ;
- Un dosage des anticorps anti-récepteur TSH (TARK) : qui lorsqu’ils sont présents mettent en évidence une maladie de Basedow.
Les traitements de l’hyperthyroïdie
En fonction de l’origine et de l’intensité de l’hyperthyroïdie, différents traitements seront proposés par l’endocrinologue.
Les antithyroïdiens de synthèse (ATS)
Cette classe de molécules permet de diminuer la synthèse d’hormones thyroïdiennes. Elles agissent en bloquant une étape fondamentale de la synthèse des hormones thyroïdiennes : l’organification de d’iode. Ce phénomène est indispensable au couplage de l’hormone avec l’iode qui lui permet d’être active.
Dès 3 à 8 semaines après l’instauration, un dosage des hormones est réalisé afin de voir si le traitement est efficace. Le médecin peut augmenter ou diminuer la dose d’ATS en fonction de ces résultats. Enfin, le traitement par antithyroïdien sera poursuivi pour une durée de 12 à 18 mois.
La molécule la plus utilisée en France est la Carbimazole, qui est largement employée dans la maladie de Basedow.
L’iode radioactif
Ce traitement consiste à administrer au patient de très faibles doses d’iode radioactif qui va aller se fixer sur la thyroïde et en détruire une partie. Le but est de diminuer la taille de la thyroïde ou de détruire des nodules sécréteurs. Cette technique est sans risque pour les autres organes, car la thyroïde est le seul organe à utiliser de l’iode.
La seule complication est une destruction trop importante de la thyroïde pouvant mener à une hypothyroïdie. Ce risque est tout à fait négligeable, car la substitution hormonale par Lévothyroxine est une pratique ayant fait ses preuves dans l’hypothyroïdie.
L’iode radioactif est souvent employé dans le traitement de l’adénome toxique.
La chirurgie
- La lobectomie thyroïdienne : qui est l’ablation d’une partie de la thyroïde. Elle est souvent pratiquée dans le traitement des adénomes toxiques ;
- La thyroïdectomie : qui est le retrait de la glande thyroïde entière. Elle est recommandée dans les goitres multinodulaires ou les récidives d’hyperthyroïdie.
L’ablation d’une partie de la thyroïde entraîne souvent l’hypothyroïdie qui sera traitée par Lévothyroxine (molécule ressemblant à la T4) afin que le patient possède une fonction thyroïdienne normale.
Jean C., Pharmacien
– Comprendre l’hyperthyroïdie – ameli.fr – Mis à jour le 28 mars 2017
Cet article vous a-t-il été utile ?