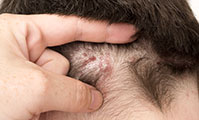
Rhumatisme psoriasique
Le rhumatisme psoriasique fait partie de la famille des spondylarthropathies. Il est décrit comme un rhumatisme inflammatoire chronique associé à une atteinte cutanée et évolue par poussées.
On estime que cette affection toucherait 6 personnes sur 100 000 par an et de 5 à 40 % (selon les études) des patients atteint de psoriasis cutané.
La fréquence de survenue des manifestations est maximale entre l’âge de 30 et 55 ans, quel que soit le sexe.
À savoir ! C’est au XVIIIème siècle que l’on décrit pour la première fois la maladie, mais sous le nom de « rhumatisme lépreux ».
Les manifestations sont :
- Dans 80% des cas, cutanées avec apparition des mois voire des années après, de troubles articulaires ;
- Pour 35 % des patients, les symptômes articulaires et cutanés apparaissent simultanément ;
- Et les 15 % restant ont d’abord des atteintes articulaires.
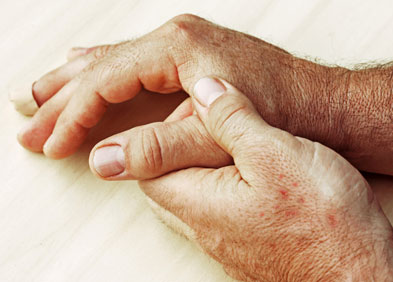
Atteintes articulaires
- Inflammation de l’articulation de l’extrémité du doigt ou de l’orteil (atteinte inter-phalangienne distale aux doigts et aux orteils) ;
- Inflammation de plusieurs articulations du doigt ou de l’orteil se différenciant de la polyarthrite rhumatoïde par l’absence du facteur rhumatoïde (immunoglobuline essentielle à son diagnostic) et l’asymétrie souvent observée des atteintes, (polyarthrites séronégatives symétriques ou asymétriques) ;
- Inflammation articulaire d’une ou plusieurs articulations avec atteinte en plus d’une articulation périphérique comme la cheville ou du genou par exemple (mono ou oligoarthrites asymétriques) ;
- Atteinte de l’axe c’est-à-dire de la colonne ou du bassin par exemple, en plus des atteintes périphériques (articulation des membres) et d’une inflammation des insertions osseuses (formes axiales ou spondylarthropathie psoriasique) ;
- Formes sévères avec arthrites mutilantes des mains des pieds caractérisés par une ostéolyse (destruction du tissu osseux).
Attention, l’évolution d’une phase à une autre est possible dans les deux sens. Ainsi à titre d’exemple une polyarthrite peut évoluer en mono ou oligoarthrites, ou alors en atteinte interphalangienne distale.
Il existe cependant d’autres tableaux cliniques :
- « Onycho-pachydermo-périostite psoriasique de l’hallux », se traduisant par l’association d’une atteinte de l’ongle, d’une inflammation de l’os ainsi que d’un épaississement des tissus mous (c’est-à-dire l’ensemble des tissus constituants le corps en dehors du squelette, de la peau, des viscères et du cerveau) du gros orteil.
- « Orteil de Bauer », décrit comme une arthrite interphalangienne de l’orteil associée à une atteinte de l’ongle.
- Autres formes fréquentes, s’exprimant par des épicondylites (inflammations des tendons du coude), des tendinites achiléenne (inflammation du tendon d’Achille) ou des calcanéites (inflammation de la zone entourant l’os du talon).
Des atteintes extra-articulaires peuvent aussi se manifester, comme l’uvéite (inflammation d’une membrane de l’œil) qui se traduit par une rougeur, une baisse de la vision ainsi qu’une douleur oculaire. Des inflammations du gros intestin ou de l’intestin grêle, appelées entérocolopathies inflammatoires peuvent être observés également.
Atteintes cutanées
L’aspect habituellement retrouvé est le psoriasis en plaques inflammatoires rouges, recouvertes de squames blanchâtres.
Ces lésions se situent le plus souvent au niveau du cuir chevelu et des zones de frottements comme les coudes ou les genoux.
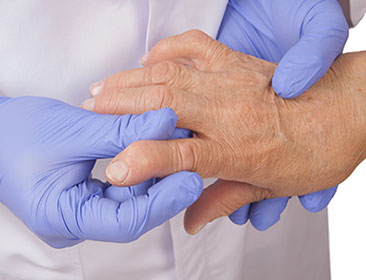
Diagnostic
En l’absence de signes cutanées, le diagnostic est plus compliqué. Néanmoins, certaines manifestations sont caractéristiques de l’affection, comme l’inflammation des doigts ou orteils dits « en saucisse » ou l’atteinte inter phalangienne distale qui est très fréquente. Plus généralement, on évoque un rhumatisme psoriasique lorsqu’il existe déjà un psoriasis cutané chez le patient. Parmi les patients souffrants de rhumatismes psoriasiques, on estime que 90 % d’entre eux ont un psoriasis.
Le rhumatisme psoriasique possède également des caractéristiques radiologiques. Ainsi, l’association de lésions destructrices (lyse de l’os) et reconstructrices (production excessive d’os) doit être évocatrice de cette pathologie. Ces critères permettent de différencier le rhumatisme psoriasique des autres spondylarthropathies, comme la polyarthrite rhumatoïde.
Traitements
La stratégie thérapeutique est la même que celle utilisée dans le traitement de la polyarthrite rhumatoïde (autre pathologie appartenant à la famille des spondylarthrites), avec en plus, une collaboration avec un dermatologue. On distingue plusieurs types de traitements.
Traitements symptomatiques
Les Anti-Inflammatoires Non-Stéroïdiens sont utilisés en première intention. Les antalgiques (aussi appelés antidouleurs) ou les corticoïdes sont également souvent prescrits. Il faut néanmoins faire attention lors de l’utilisation de ces derniers. Un effet rebond du psoriasis peut être observé en cas d’arrêt brutal ou de diminution de la corticothérapie.
À savoir ! L’effet rebond est le phénomène désignant une augmentation de la sévérité des symptômes à l’arrêt d’un traitement. Il est alors nécessaire de procéder par étapes en diminuant progressivement les doses, pour stopper le médicament.
Traitements locaux
Leur prescription se limite aux formes localisées de rhumatisme :
- Infiltration de dérivé cortisonique, autrement dit l’injection locale (au niveau de l’articulation) d’un anti-inflammatoire ;
- Synoviorthèse, qui est l’injection intra articulaire de substances (corticoïde retard ou acide osmotique) capables d’éliminer la synoviale (membrane des articulations) pathologique. Elle est pratiquée après échec d’une ou plusieurs infiltrations ;
- Chirurgie réparatrice (pour les déformations).
Traitements de fond
Ils sont envisagés lorsqu’un patient est réfractaire aux traitements symptomatiques :
- Le Méthotrexate appartient à la classe thérapeutique des immunosuppresseurs (blocage de la prolifération cellulaire anormale). Ce médicament a déjà prouvé son efficacité sur les atteintes cutanées et articulaires ;
- La Salazopyrine est utilisée pour son action anti-inflammatoire ;
- Le Leflunomide agit en bloquant la prolifération cellulaire anormale ;
- Le TNFα est efficace sur les atteintes articulaires et cutanées. Il permet également un ralentissement des lésions radiologiques articulaires.
Traitements non-pharmacologiques
La prise en charge de la pathologie est multidisciplinaire et comprend donc de la kinésithérapie, de l’ergothérapie, de la podologie et un accompagnement psychologique.
Charline D., Pharmacienne
– Le diagnostic du rhumatisme psoriasique. Association France Psoriasis. Mis à jour le 01 octobre 2013.
– Le rhumatisme psoriasique. Association France Psoriasis. Mis à jour le 01 octobre 2013.
Cet article vous a-t-il été utile ?