Polyarthrite rhumatoïde
La polyarthrite rhumatoïde est une affection inflammatoire chronique d’origine auto-immune. Cette maladie évolue par poussées et affecte les articulations qui gonflent, rougissent et deviennent douloureuses. Elle touche surtout les femmes entre 40 et 60 ans, mais il peut y avoir des formes plus précoces, et même chez l’enfant (rare). Le diagnostic est clinique, puis confirmé par un examen radiologique. Une prise en charge précoce permet de ralentir l’évolution de la polyarthrite rhumatoïde.
Définition et symptômes de la la polyarthrite rhumatoïde
Qu’est-ce que la polyarthrite rhumatoïde ?
La polyarthrite rhumatoïde touche environ 200 000 personnes en France, avec une prédilection pour les femmes (deux fois plus que les hommes). 0,3 à 0,8% de la population est concernés. La maladie survient majoritairement entre l’âge de 40 et 60 ans, soit aux alentours de la ménopause. A noter que la polyarthrite infantile existe, mais c’est une maladie rare.
C’est une maladie auto-immune des articulations qui peut mener, dans 20 % des cas, à une invalidité fonctionnelle.
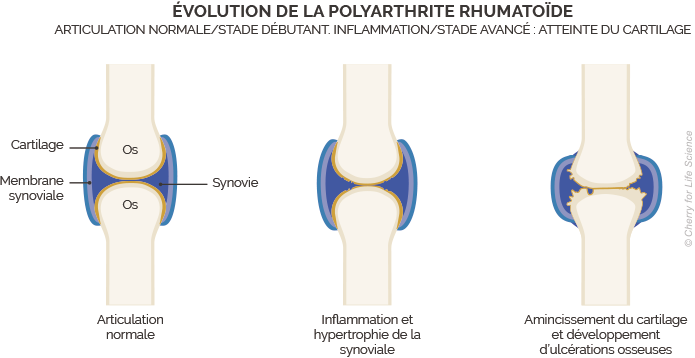
La polyarthrite rhumatoïde est une maladie articulaire inflammatoire chronique causée par une réaction auto-immune. Autrement dit, le système immunitaire du patient se retourne contre ses propres articulations. Ces globules blancs produisent des substances appelées anticorps qui vont endommager la membrane synoviale. Cette membrane tapisse les articulations et produit la synovie, le liquide lubrifiant de l’articulation ; son attaque provoque une inflammation, une destruction du cartilage et la production excessive de synovie. Les articulations deviennent douloureuses et se déforment.
L’origine de la maladie est multifactorielle. Les facteurs sont multiples :
- Un dérèglement du système immunitaire qui se manifeste par la fabrication d’auto-anticorps dirigés contre les composants articulaires, et la perturbation du fonctionnement des lymphocytes à l’origine de la réaction inflammatoire ;
- La génétique (elle expliquerait 50 % du risque de développer une polyarthrite)
- Les hormones (la maladie est plus fréquente chez les femmes à la ménopause) ;
- Le tabac. La maladie est plus répandue chez les fumeurs ;
- Certains facteurs émotionnels (deuil, séparation accouchement) semblent faciliter le déclenchement de la maladie.
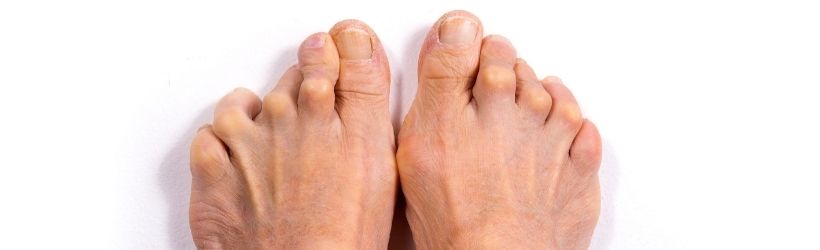
Les articulations des mains et des pieds sont les premières concernées. La maladie entraîne leur déformation ou leur destruction. Sans traitement, la maladie gagne de nouvelles articulations comme le coude, l’épaule, la hanche, le genou, la colonne vertébrale, etc. Dans certains cas, plus rares, la maladie comprend des manifestations extra-articulaires.
Quels symptômes ?
La polyarthrite rhumatoïde se manifeste essentiellement par des douleurs et raideurs articulaires. Ces douleurs se déclarent la nuit, au niveau des mains, poignets, pieds ou genoux, et de façon symétrique. Les articulations sont gonflées et douloureuses, et finissent par se déformer.
Dans certaines formes, on observe une sécheresse des yeux ou de la bouche (syndrome de Gougerot-Sjögren), ou l’atteinte d’organes profonds (cœur, poumons, nerfs…). Des nodules rhumatoïdes (boules fermes et indolores localisées à côté des articulations affectées) peuvent également survenir.
La maladie évolue par poussées avec des périodes d’accalmie. L’évolution est variable et imprévisible. Il existe des formes mineures qui n’entraînent ni handicap, ni déformation. Dans la majorité des cas, les formes sont cependant intermédiaires.
Diagnostic et traitement de la polyarthrite rhumatoïde
Quel diagnostic ?
Le diagnostic repose sur la présence de symptômes caractéristiques, un bilan sanguin et radiologique.
Il est possible de détecter précocement la maladie grâce à la présence de certains symptômes caractéristiques :
- Le patient est réveillé par des douleurs articulaires en fin de nuit. Le matin les articulations sont engourdies ou raides pendant au minimum 30 minutes. Et cela, depuis plus de 6 semaines ;
- Les articulations douloureuses sont les poignets, les mains ou les doigts. Elles sont symétriques ;
- Une pression douloureuse des articulations au niveau des avants-pieds.
La prise de sang permet de rechercher une inflammation et le caractère auto-immun de la maladie (détection du facteur rhumatoïde ou d’anticorps spécifiques). La présence du facteur rhumatoïde ne suffit cependant pas à elle seule pour affirmer le diagnostic de polyarthrite rhumatoïde.
Les radiographies mettent en évidence les lésions articulaires. Les imageries servent de référence pour surveiller l’évolution de la polyarthrite rhumatoïde. À noter qu’elles sont souvent normales au début de la maladie.
Parfois, on peut avoir recours à l’IRM, à l’échographie ou à l’analyse du liquide synovial.
A noter ! La polyarthrite rhumatoïde est l’une des pathologies pouvant être reconnues comme une affection de longue durée (ALD). Les examens et les soins liés à cette dernière sont alors entièrement pris en charge par l’assurance maladie.
Quel traitement ?
Le traitement médicamenteux consiste en la prise en charge des poussées via l’instauration d’un traitement de fond. Il est important que ce dernier soit instauré rapidement pour éviter une destruction avancée et irréversible des articulations.
Les douleurs des poussées sont soulagées par du paracétamol, des anti-inflammatoires non stéroïdiens (comme l’ibuprofène) ou des corticoïdes.
Le traitement de fond doit être initialisé dans les 6 premiers mois pour stabiliser le malade, voire le mettre en rémission. Il repose sur :
- Des immunosuppresseurs qui vont contrer « l’emballement » du système immunitaire du patient. Le méthotrexate est le plus utilisé. Il commence à agir au bout de 3 semaines. Les effets secondaires sont une baisse des globules blancs, une fragilité aux infections, des pneumopathies ou atteintes rénales. Le méthotrexate est contre-indiqué pendant la grossesse et chez les hommes désirant procréer. La sulfasalazine, le hydroxychloroquine sont des alternatives ;
- Des immunosuppresseurs spécifiques issus des biothérapies : ils agissent contre les anticorps responsables de la maladie. On utilise essentiellement les anti-TNF-alpha (adalimumab, étanercept, golimumab). Ils sont efficaces chez 60 à 80 % des patients. Ils sont administrés par perfusion (hospitalisation de jour) ou en injection ;
- Des infiltrations articulaires de corticoïdes.
À savoir ! Les biothérapies sont une nouvelle génération de médicament. Elles sont fabriquées par des cellules mises en culture (d’où leur nom de « biothérapie » ou « biomédicament »). Du fait de ce mode de production biologique, leur coût est très élevé. Certaines cellules sont ainsi utilisées pour synthétiser des anticorps contre une cible particulière, dont le fameux TNF-alpha (Tumour necrosis factor alpha) responsable de l’inflammation dans les polyarthrites. Les anti-TNF-alpha agissent sur la douleur et limitent la destruction de l’articulation. Ils sont prescrits sous haute surveillance par des rhumatologues hospitaliers après un bilan complet.
Le suivi du traitement, une relation médecin-patient de qualité et une bonne hygiène de vie sont importants dans la gestion au long terme de la polyarthrite rhumatoïde.
Parfois, un traitement chirurgical sur une articulation peut être proposé :
- Une synovectomie qui consiste en l’ablation partielle ou totale de la membrane synoviale, en complément du traitement médicamenteux ;
- La pose d’une prothèse de hanche ou du genou lorsque l’articulation n’est plus fonctionnelle ;
- Une arthrodèse (fixation d’une articulation).
Des aides complémentaires peuvent être mises en place selon les besoins de chaque patient :
- Séances de kinésithérapie ;
- Prise en charge ergothérapique pour apprendre à protéger les articulations et éviter les déformations, et pour aménager le domicile ;
- Appareillages (attelles, chaussures orthopédiques, canne, etc.) ;
- Psychothérapie.
Isabelle V., journaliste scientifique, publié le 3 avril 2017.
Mis à jour par Charline D., Docteur en pharmacie, le 10 mai 2021.
– Polyarthrite rhumatoïde. inserm.fr. Consulté le 4 mai 2021.
– Les traitements de fond des rhumatismes inflammatoires. public.larhumatologie.fr. Consulté le 4 mai 2021.
Cet article vous a-t-il été utile ?