Prostate
La prostate est une glande qui fait partie de l’appareil reproducteur masculin.
Elle peut être le siège de deux principales affections : l’hypertrophie bénigne de la prostate (ou adénome de la prostate) et le cancer de la prostate.
Ce site apporte des informations sur ces deux affections de la prostate ainsi que sur les troubles sexuels qu’elles peuvent engendrer. Ces informations sont fournies par un comité d’experts scientifiques spécialistes de la prostate.
Anatomie de la prostate
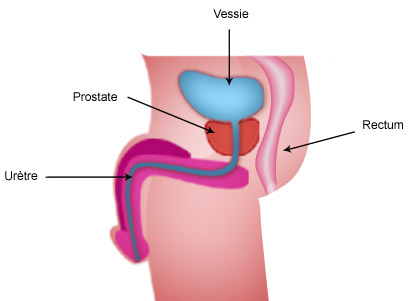
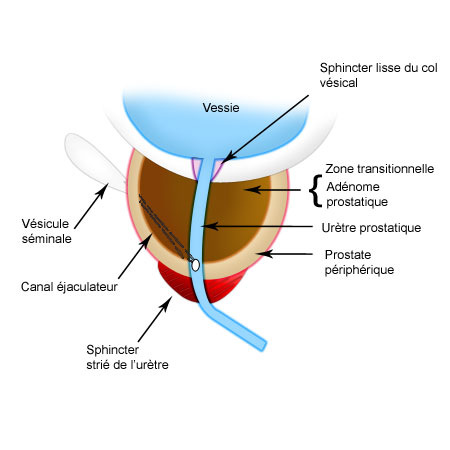
La prostate est une glande qui fait partie de l’appareil reproducteur masculin. Elle est située sous la vessie, en avant du rectum. Elle entoure le canal de l’urètre qui conduit l’urine de la vessie vers l’extérieur. Cette position explique les problèmes urinaires de la prostate. Chez l’homme jeune, la prostate est de la taille d’une prune (volume estimé à 20cm3 environ).
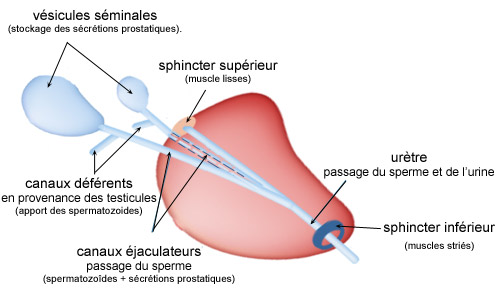
La prostate peut être divisée en deux parties : une partie centrale entourant l’urètre et une partie plus périphérique. Cette glande est composée d’un ensemble d’éléments appelés lobules. Ces lobules sont formés d’un tissu de soutien contenant des fibres musculaires lisses, des vaisseaux sanguins et des terminaisons nerveuses, ainsi que des formations glandulaires qui secrètent le liquide prostatique.La prostate contient les canaux éjaculateurs. L’urètre, dans cette portion prostatique, est entouré de deux sphincters (anneaux musculaires), l’un à l’entrée, l’autre à la sortie.
Hypertrophie bénigne de la prostate
L’hypertrophie bénigne de la prostate (HBP), appelée aussi adeno-myo-fibrome prostatique, est une affection : non cancéreuse d’évolution lente qui débute progressivement chez l’adulte à partir de 30 ans… mais ne s’exprime en général qu’à partir de 40 ans (18 % des hommes)… pour augmenter en fréquence avec l’âge (plus de 50 % des hommes de plus de 70 ans).
L’âge moyen de découverte clinique de l’adénome est de 65 ans chez le sujet européen. En France, plus de 6 millions d’hommes sont concernés par l’HBP.
Signes cliniques
Troubles du stockage des urines ou « signes irritatifs » :
Ces troubles se traduisent par : augmentation de la fréquence des mictions pendant la journée, apparition de mictions nocturnes, besoins impérieux d’uriner, parfois accompagnés de fuites urinaires. A ce stade, certains mouvements et/ou actions (croisement des jambes, marche au froid …) peuvent engendrer des besoins urgents d’uriner.Ces troubles conduisent souvent le patient à consulter.
Troubles de l’évacuation des urines ou « signes obstructifs » :
Ces troubles se traduisent par : nécessité de pousser pour uriner, réduction de la force du jet d’urine, difficulté à « finir » la miction (gouttes retardataires).
Ces troubles viennent d’une difficulté progressive du muscle de la vessie à se contracter. La vessie se vidange mal et retient un résidu d’urine en fin de miction. Ce résidu augmente le risque d’infection urinaire. Le patient apprend à compenser en « poussant » avec les muscles abdominaux, ce qui peut entraîner une hernie digestive, un affaissement du rectum ou des hémorroïdes.
Enfin, en l’absence d’intervention médicale, la distension de la vessie retentit sur l’uretère et le rein (hyperpression et infection), et peut aboutir à une insuffisance rénale.
Ces troubles de la vidange, qui apparaissent de façon plus tardive dans l’évolution de la maladie, sont plus graves que les troubles de la retenue, pour l’intégrité de l’appareil urinaire.
Quand consulter ?
Les signes suivants doivent inciter à consulter : impériosité (envies pressantes d’uriner) parfois accompagnée de fuites d’urine; augmentation de fréquence des mictions et/ ou apparition de mictions nocturnes (ou augmentation de leur fréquence); nécessité « de pousser » pour uriner, avec faiblesse du jet et miction qui « n’en finit pas », suivie de « gouttes retardataires ».
Deux autres circonstances doivent conduire à consulter. Il s’agit de la présence :
- d’une hématurie (urines teintées de sang). Spectaculaire mais non douloureuse, elle est cependant rarement liée à l’HBP,
- de brûlures urinaires +/- fièvre et frissons. Ceci peut traduire une infection urinaire (compliquant l’HBP). Dans cette situation, le caractère aigü et mal supporté par le patient rend la consultation inévitable et souvent urgente. L’infection n’est néanmoins pas synonyme d’HBP.
Dois-je consulter si je n’ai aucun trouble urinaire ?
En l’absence de troubles urinaires, il n’existe pas de raison de consulter. Aucun examen systématique n’est actuellement recommandé pour aller rechercher une HBP silencieuse.
En revanche, celle-ci est parfois mise en évidence lorsqu’un bilan (échographie) est réalisé à la suite de la découverte : d’une hématurie (dépistée par une bandelette urinaire lors de la visite de médecine du travail notamment), d’une insuffisance rénale, d’une prostatite (infection urinaire).
Les traitements
Traitements médicamenteux :
Le traitement médical est simple et le plus souvent bien toléré.Pour cela, c’est le traitement le plus fréquemment utilisé.Les médicaments utilisés (comprimés une à deux fois par jour) ont pour but de soulager les signes urinaires sans pour autant supprimer l’adénome lui-même.
Les classes de médicaments utilisées :
Selon la situation, le médecin a recours à trois classes de médicaments :
- Les alpha-bloquants Ils sont rapidement actifs.Ils agissent en diminuant le tonus des fibres musculaires lisses présentes dans la prostate, ce qui permet de diminuer la pression de l’adénome sur l’urètre prostatique et donc de diminuer les signes urinaires. Les effets secondaires possibles sont surtout liés à la baisse de la tension artérielle et se manifestent par des sensations « vertigineuses ». Présents surtout en début de traitement, ces effets secondaires sont minimisés par une prise du médicament en fin de journée (avant le coucher).
- Les inhibiteurs de la 5 alpha-réductase Ils sont actifs de façon plus lente.Ils agissent en diminuant le volume de la prostate. Ils sont principalement utilisés en cas de grosse prostate (visualisée à l’échographie). Leur principaux effets secondaires sont des troubles sexuels : diminution de la libido, impuissance, diminution du volume de l’éjaculat, augmentation du volume des seins.
- La phytothérapie (extraits de plantes). Ces médicaments sont très bien tolérés mais de mécanisme d’action encore assez peu connu et d’efficacité variable.
Traitements chirurgicaux :
- Le traitement chirurgical est proposé en première intention en cas de présence : de complications de troubles urinaires sévères. Il sera proposé en seconde intention, en cas : d’échec ou de perte d’efficacité d’un traitement médical bien conduit.
- Le but du traitement chirurgical est de retirer, plus ou moins complètement, le tissu adénomateux qui comprime l’urètre à l’intérieur de la prostate, tout en préservant la coque de la prostate.Il existe 3 types d’intervention : l’incision cervico-prostatique, la résection endoscopique de l’adénome, la chirurgie par voie sus-pubienne.
- Les 3 étapes de la chirurgie sont : l’Adénome, l’énucléation, le résultat final.
Cet article vous a-t-il été utile ?