Insuffisance rénale chronique
L’insuffisance rénale chronique correspond à une altération du fonctionnement des deux reins, qui ne filtrent plus correctement le sang. Contrairement, à l’insuffisance rénale aiguë qui est brutale et réversible, l’insuffisance rénale chronique est progressive et irréversible. Les symptômes sont peu spécifiques. Les principales causes d’insuffisance rénale chronique sont le diabète et l’hypertension artérielle. L’affection est généralement découverte fortuitement lors d’un examen de contrôle. Sa prise en charge repose sur le traitement des maladies sous-jacents et des complications, associé à des mesures de protection pour le rein.
Définition et symptômes de l’insuffisance rénale chronique
Qu’est-ce que l’insuffisance rénale chronique ?
Les reins sont deux organes vitaux localisés en arrière de l’abdomen. Ils sont de forme ovoïde, dit aussi « en haricots », d’environ 12 cm de long et ils pèsent en moyenne 160 g.
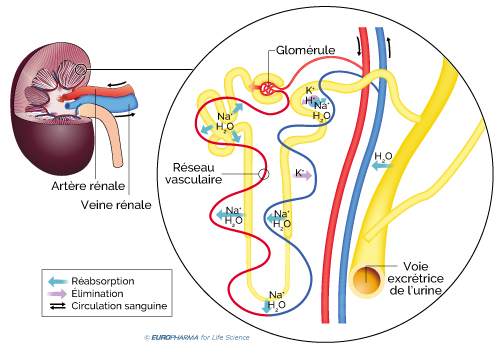
Le rein est le principal élément de filtration de l’organisme. Chaque jour, les reins reçoivent près de 1700 litres de sang via les artères rénales. Leur rôle est d’éliminer les déchets et les excès de liquide par la formation et l’excrétion de l’urine stockée par la suite dans la vessie. Le rein est aussi capable de réabsorber certains éléments pour qu’ils soient réintégrés dans la circulation générale. Ce phénomène permet d’expliquer le fait que nous ne produisons que 1,5 litres d’urines par jour en moyenne, alors que les reins filtrent près de 1700 litres par jour. Nous réabsorbons donc la quasi-totalité des éléments transitant par le rein.
Les principales fonctions du rein sont :
- La filtration du sang :
- L’élimination des déchets du corps ;
- L’élimination des toxines ;
- La formation de l’urine ;
- L’élimination des excédents liquidiens ;
- L’excrétion de l’urine vers la vessie.
- Le maintien de la tension artérielle : par le biais de différents systèmes hormonaux et enzymatiques. En effet, le rein permet la baisse de la tension artérielle en éliminant du liquide via l’urine. Si le volume liquidien dans le corps est moins important, la pression exercée sur les artères devient moins importante.
- Le maintien de l’équilibre hydro-électrique : par l’élimination ou la réabsorption des minéraux comme le sodium (Na+) ou le potassium (K+). Il participe aussi à la transformation de la vitamine D en substance active pour l’absorption de calcium au niveau intestinal ;
- Production d’hormones : comme l’érythropoïétine (EPO) qui permet d’augmenter la production de globules rouges.
Les atteintes rénales affectent près de 3 millions d’individus en France.
En 2017, plus de 87 000 personnes étaient au stade d’insuffisance rénale chronique terminale. Chaque année, le nombre de patients concernés augmente de 2%.
On parle d’insuffisance rénale lorsque le rein a des difficultés à assurer ses fonctions. C’est une maladie souvent silencieuse au départ, qui évolue progressivement mais en causant des dommages irréversibles.
Les différents stades de l’insuffisance rénale chronique ont été fixés en prenant en compte les capacités de filtration du rein. On estime ce paramètre par le calcul du débit de filtration glomérulaire ou DFG, correspondant au volume de liquide filtré par le rein par unité de temps. La fonction rénale est dite normale lorsque le DFG est supérieure à 90 ml/min.
- Fonction rénale normale: pour un DFG supérieur à 90 ml/min ;
- L’insuffisance rénale légère: si 60 < DFG < 89 ml/min ;
- L’insuffisance rénale modérée: si 30 < DFG < 59 ml/min ;
- L’insuffisance rénale sévère: si 15 < DFG < 30 ml/min. Elle nécessite des précautions dans la prise des médicaments et des adaptations posologiques ;
- L’insuffisance rénale terminale: si le DFG est inférieur à 15 ml/min. Elle nécessite une dialyse ou une transplantation.
Causes de l’insuffisance rénale chronique
L’hypertension artérielle et le diabète
Sont responsables de plus d’un cas sur deux d’insuffisance rénale chronique.
Pour le diabète, cela s’explique par le fait que l’excès de sucre sanguin détruit progressivement les structures filtrantes du rein.
Pour l’hypertension artérielle (HTA), l’excès de pression exerce un effet délétère sur la circulation sanguine du rein qui l’empêche de filtrer correctement le sang et détruit là aussi progressivement les structures filtrantes du rein.
Tous les facteurs causant de l’hypertension ou du diabète favorisent l’insuffisance rénale, comme par exemple, le tabac, l’obésité, la sédentarité ou l’excès de cholestérol.
Il en existe aussi d’autres :
- L’âge : supérieur à 60 ans. Naturellement, les reins fonctionnent moins efficacement avec le temps ;
- La susceptibilité familiale : si des membres proches de votre famille ont des antécédents d’insuffisance rénale chronique ;
- Des épisodes d’insuffisance rénale aiguë pouvant affaiblir le rein ;
- La prise de médicaments toxiques pour le rein : comme les anti-inflammatoires ou le méthotrexate ;
- L’exposition à des toxiques éliminés par le rein: certaines substances endommagent particulièrement le rein lors de leur élimination ; C’est notamment le cas du plomb, du cadmium et du mercure.
- En cas de naissance très prématurée.
Quels symptômes ?
L’insuffisance rénale chronique cause des symptômes peu spécifiques :
- Une grande fatigue ;
- Une pâleur ;
- Des troubles digestifs (perte d’appétit, nausées, vomissement) ;
- Une perte de poids ;
- Des myalgies (douleurs aux jambes) et des crampes ;
- Des œdèmes : accumulation de liquide hors des cellules ;
- Des troubles du sommeil ;
- Une anémie : à cause d’une lacune en érythropoïétine.
Au fil du temps, l’insuffisance rénale chronique a tendance à s’accroître, diminuant peu à peu le débit de filtration glomérulaire. Cependant, ce phénomène n’est pas toujours systématique et n’entraîne pas forcément de complications.
Les complications les plus communes de l’insuffisance rénale chronique sont :
- Cardiovasculaires : ce sont les principales complications.
- Augmentation de la pression artérielle : à cause de l’accumulation de sodium (sel) dans l’organisme. Cette augmentation de la tension artérielle accélère elle-même les lésions rénales et a un retentissement sur le cœur (malade coronarienne, insuffisance cardiaque) et les vaisseaux (artérite des membres inférieurs…). L’HTA aboutie à une insuffisance rénale et réciproquement ;
- L’anémie : par défaut d’érythropoïétine (EPO).
- Des œdèmes persistants : causés par les troubles hydro-électriques ;
- Des infections bactériennes et virales plus fréquentes ;
- Des carences nutritionnelles : en particulier la vitamine D et le calcium.
Diagnostic et traitement de l’insuffisance rénale chronique
Quel diagnostic ?
L’insuffisance rénale chronique demeure longtemps silencieuse, sans aucun signe clinique. Elle est souvent découverte fortuitement à l’occasion d’un bilan sanguin (prise de sang) de routine.
Le diagnostic de l’insuffisance rénale chronique repose sur une analyse de sang et d’urines, qui permettent de calculer le débit de filtration glomérulaire ou DFG. Un patient est considéré comme insuffisant rénal lorsque son DFG est en dessous de 60 ml/min.
De plus, les analyses urinaires permettent de quantifier certains éléments qui ne sont normalement pas présents dans les urines, et dont la présence indique un défaut de filtration du rein :
- La protéinurie : qui est la quantité de protéines dans les urines, qui normalement ne passe pas le filtre rénal ;
- Une leucocyturie : nombre de globules blancs dans les urines.
La prise en compte de ces différents paramètres permet de définir le stade de l’insuffisance rénale.
La cause de l’insuffisance rénale est systématiquement recherchée pour permettre la mise en place d’un traitement spécifique dans le but de ralentir l’évolution de la maladie.
Quel traitement ?
Le traitement de l’insuffisance rénale chronique est adapté au cas par cas, et en fonction de l’origine de la maladie.
Les objectifs de la prise en charge d’une insuffisance rénale sont multiples :
- Traiter la maladie à l’origine de l’insuffisance rénale ;
- Ralentir l’évolution de la perte de fonction rénale par la mise en place de mesures protectrices ;
- Prévenir les risques de complications notamment cardiovasculaires ;
- Maintenir la qualité de vie ;
- Suppléer la fonction rénale en cas d’insuffisance rénale terminale.
Le fait de traiter la pathologie à l’origine de l’insuffisance rénale chronique permet de ralentir la dégradation de la fonction rénale.
Le traitement de la cause est indispensable :
- Des médicaments antihypertenseurs comme les inhibiteurs de l’enzyme de conversion (Ramipril, Enalapril etc.) ou les antagonistes de l’angiotensine II (Candésartan etc.) pour traiter l’hypertension artérielle.
- Le contrôle glycémique (taux de sucre sanguin) afin de protéger les structures filtrantes du rein en cas de diabète. Des médicaments hypoglycémiants (Metformine) ou de l’insuline peuvent être prescrits.
- Le traitement de la polykystose rénale grâce au Tolvaptan pour ralentir la formation des kystes, et donc protéger le rein.
Des mesures d’auto-surveillance et un ensemble de règles hygiéno-diététiques peuvent être mises en place en complément :
- Autocontrôle de la tension artérielle: pour qu’elle reste dans le seuil fixé par le médecin ;
- Limitation des apports en sel : par un régime alimentaire avec peu ou pas de sel afin de limiter les risques de déshydrations et œdèmes ;
- Contrôle de l’apport en protéines ;
- Limitation des facteurs de risque cardiovasculaires : comme le tabac, diminuer les apports en cholestérol ou la pratique d’une activité physique quotidienne ;
- L’éviction des médicaments toxiques pour le rein comme les anti-inflammatoires et l’adaptation des doses de médicaments en fonction du débit de filtration glomérulaire.
Les complications de l’insuffisance rénale chronique sont également prises en charge :
- L’hypertension artérielle : car c’est aussi une complication de l’insuffisance rénale. Un sujet qui développe de l’insuffisance rénale chronique sans hypertension au départ aura in fine de l’HTA. Le contrôle de la tension est donc fondamental dans la prise en charge de l’insuffisance rénale ;
- Les anémies sévères : par injection d’érythropoïétine (EPO) ;
- Les troubles électrolytiques :
- En cas d’hyperkaliémie (augmentation du potassium sanguin) : au départ par des règles nutritionnelles puis par des médicaments ;
- En cas d’excès en phosphate : au départ par des règles nutritionnelles puis par des médicaments ;
- En cas d’acidose métabolique : où le sang acquiert un pH trop acide, il faut utiliser des perfusions de bicarbonate afin de revenir à l’équilibre.
- Les carences en vitamine D et en calcium.
En cas d’insuffisance terminale (DFG < 15 ml/min), une supplémentation est nécessaire. Elle repose sur l‘utilisation de moyens techniques comme la dialyse et la transplantation rénale.
La dialyse est une méthode d’épuration à travers une membrane artificielle ou biologique. Cette technique permet de filtrer le sang lorsque le rein n’est plus capable de le réaliser efficacement. Deux méthodes existent :
- L’hémodialyse ou rein artificiel : il s’agit du filtrage du sang par une circulation extracorporelle utilisant une membrane artificielle. En pratique, le sang circule du patient vers le dialyseur qui le filtre, avant de lui être restitué. L’hémodialyse se déroule en séance de 3 à 4 heures à une fréquence de 3 fois par semaine. Cette méthode peut être réalisée soit : dans un centre de dialyse, dans une unité d’auto-dialyse ou à domicile avec une tierce personne formée à la technique.
- La dialyse péritonéale: il s’agit du filtrage du sang à travers le péritoine (membrane recouvrant le tube digestif) qui fait office de membrane biologique. Elle consiste en l’introduction d’un liquide de dialyse dans l’abdomen avant d’être évacué par un cathéter. Cette dialyse se déroule à domicile et peut-être réalisée automatiquement par un appareillage durant la nuit.
La transplantation rénale est une méthode chirurgicale visant à prélever l’organe sain pour le donner à un malade. C’est le meilleur traitement contre l’insuffisance rénale terminale car elle permet restituer l’ensemble de la fonction rénale.
Dès lors qu’un patient nécessite une greffe, il est inscrit sur une liste d’attente afin de trouver un donneur compatible. Celui-ci peut être une personne de la famille ou de l’entourage. Le don par un individu sain est une pratique très encadrée qui comporte des risques pour le donneur. Une personne peut vivre avec un rein mais, cela aura un retentissement sur sa vie. C’est pour cette raison que l’équipe médicale procède à des entretiens spécifiques afin que le donneur prenne une décision éclairée.
À savoir ! Le don de rein de son vivant est une pratique encouragée par le plan greffe 2012-2016.Une fois la greffe réalisée, le patient doit prendre un traitement immunosuppresseur à vie afin que son système immunitaire ne détruise pas le greffon. Un suivi médical régulier est alors indispensable.
Publié le 18 août 2017. Mis à jour par Charline D., Docteur en pharmacie, le 2 juin 2021.
– Dossier : Insuffisance rénale. INSERM. Mis à jour en mars 2012.
Cet article vous a-t-il été utile ?