Le pharmacien qui soigne à domicile : un métier méconnu au chevet des malades atteints de BPCO
Ils ne sont pas derrière un comptoir. Ils sonnent à votre porte, inspectent votre salon, vérifient vos prises électriques. Les pharmaciens spécialisés en prestation de santé à domicile exercent un métier que peu de gens connaissent. Rencontre avec l’un d’eux, Vincent Clapes, qui consacre ses journées aux patients BPCO.
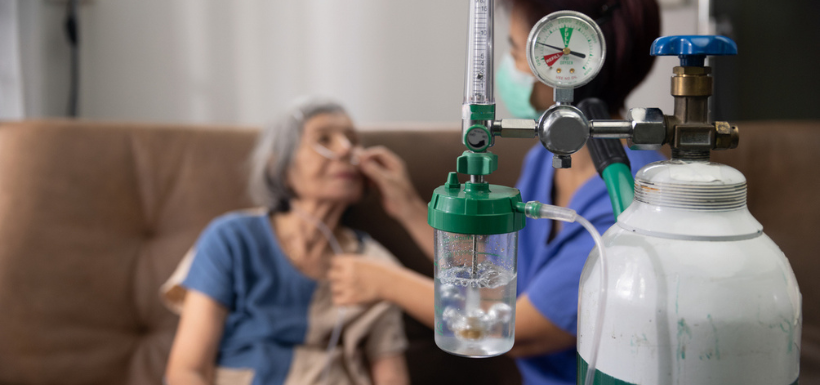
Bayonne, il y a quelques mois. Un patient atteint d’une maladie respiratoire chronique allume une cigarette chez lui. Rien d’anodin, sauf qu’il est sous oxygène. L’incendie qui s’ensuit ravage une partie de son domicile. Un accident dramatique, mais pas surprenant pour Vincent Clapes. Ce pharmacien spécialisé dans l’oxygénothérapie à domicile connaît ce risque par cœur et passe une bonne partie de son temps à l’éviter.
« L’oxygène rend notre peau bien plus combustible qu’elle ne l’est naturellement », explique-t-il. « Un patient qui fume avec son masque, c’est une catastrophe qui peut arriver très vite. » Alors quand il arrive chez un nouveau patient, Vincent et ses équipes ne se contentent pas de déposer l’équipement et de repartir. Il inspecte les lieux, pose des questions, évalue les risques. Est-ce qu’il y a un poêle à pétrole dans la pièce ? Une multiprise surchargée ? Quelqu’un dans l’entourage qui fume ?
Un seul médicament, mais un métier à part entière
Vincent Clapes a le même diplôme que le pharmacien de votre quartier. Mais sa pratique n’a presque rien en commun avec celle de son confrère derrière le comptoir. « Je me consacre exclusivement à un seul médicament : l’oxygène », dit-il. Car oui, l’oxygène est bien un médicament. Il l’est devenu officiellement dans les années 2000, ce qui a ouvert la porte des prestataires de santé à domicile (PSAD) aux pharmaciens.
Ces entreprises, 2 300 en France, souvent familiales et de taille modeste, interviennent sur prescription médicale pour équiper et suivre les patients à leur domicile : lits médicalisés, fauteuils roulants, appareils contre l’apnée du sommeil, et donc concentrateurs d’oxygène. Elles emploient 33 000 salariés, dont 6 500 professionnels de santé.
La grande majorité des patients de Vincent souffrent de BPCO la bronchopneumopathie chronique obstructive, une maladie des poumons presque exclusivement liée au tabac ou à la pollution, qui détruit progressivement les voies respiratoires et touche plus de 3 millions de Français. Pour eux, l’oxygène n’est pas un confort : c’est une nécessité vitale.
Chez le patient, bien plus qu’une livraison
La première visite dure en moyenne une heure. Vincent et ses équipes installent le concentrateur d’oxygène, une machine encombrante, qui fait du bruit, et dont le patient dépend désormais pour respirer. Il explique le fonctionnement à la personne, mais aussi à ses proches, à l’infirmière qui passe, parfois à l’aide-soignante. Il montre des vidéos réalisées par des pneumologues. Il rappelle le lendemain pour s’assurer que tout va bien.
« Ces gens apprennent parfois leur pathologie au moment où on leur installe le matériel. Le pneumologue leur a dit qu’ils allaient avoir de l’oxygène, mais ils ne réalisent pas encore ce que ça implique dans leur vie quotidienne. »
Car la machine change tout. Elle est branchée sur le secteur, ce qui impose des précautions électriques. Elle limite les déplacements. « La personne est handicapée à 70 % », reconnaît Vincent. Alors pour ceux qui veulent continuer à faire leurs courses ou voir leurs petits-enfants, il existe des solutions de déambulation (des bouteilles d’oxygène portables ou des concentrateurs portatifs sur batterie). Son rôle est aussi de trouver le bon appareil pour le bon patient, en fonction de son mode de vie.
Les yeux du pneumologue à domicile
Quand un patient ne prend pas bien son traitement, par peur, par déni, par lassitude, c’est Vincent qui doit être alerté par ses équipes. « On est un peu les yeux du pneumologue à domicile. » Il rédige des comptes rendus, signale les situations préoccupantes, propose des ajustements. Et quand le risque est trop grand comme un patient qui continue à fumer malgré les mises en garde répétées, il peut évaluer la balance bénéfices-risques avec le médecin, qui prendra la décision finale de maintenir ou non l’oxygénothérapie.
Pour mieux accompagner ses patients fumeurs, Vincent a même passé un diplôme de tabacologue. « Je considère que c’est aussi notre rôle de les aider dans le sevrage tabagique. »
Un secteur sous pression
Derrière ce métier engagé se cache pourtant une réalité économique tendue. Les tarifs des PSAD sont plafonnés par la Sécurité sociale, tandis que leurs charges explosent (carburant, transport, matériel de plus en plus technique et numérique). « On va subir un effet ciseau : une baisse des budgets d’un côté, une hausse de nos charges de l’autre. Il y a un vrai risque d’étranglement », alerte Nicolas Balmelle, vice-président de l’UPSADI, premier syndicat du secteur.
Pourtant, dans un pays qui vieillit et où les maladies chroniques progressent, les PSAD sont une pièce maîtresse du système de santé. Moins coûteux que l’hôpital, plus humains qu’une chambre de service, ils permettent aux patients de rester chez eux, entourés. À condition que l’on s’en donne les moyens.
Vincent, lui, continue de sonner aux portes. Avec sa mallette, ses vidéos explicatives, et cette conviction que soigner, parfois, ça commence par vérifier que le concentrateur d’oxygène n’est pas branché sur une multiprise.
Cet article vous a-t-il été utile ?
