Sclérodermie
La sclérodermie est une maladie auto-immune rare, dont la principale manifestation est un durcissement progressif de la peau. Selon les différentes formes de la maladie, seule la peau est touchée, ou d’autres organes peuvent être affectés.Pathologie très variable en termes de symptômes et d’évolution, son diagnostic peut être long et sa prise en charge doit être adaptée au cas spécifique de chaque patient.
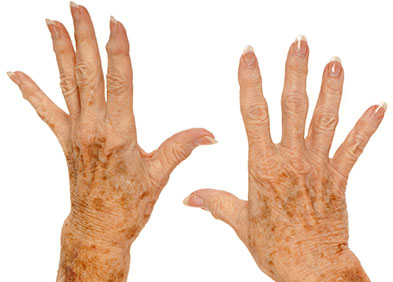
Qu’est-ce que la sclérodermie ?
La sclérodermie est une maladie auto-immune affectant le tissu conjonctif, qui assure la cohésion et le soutien des éléments d’un organe ou des organes entre eux, et les petits vaisseaux sanguins. La réaction immunitaire anormale provoque une inflammation du tissu conjonctif, qui réagit enproduisant du collagène en excès. Cet excès provoque des lésions au niveau des vaisseaux (épaississement de la paroi vasculaire) et un durcissement de la peau (sclérose).
A savoir ! Le collagène est une substance présente naturellement dans la peau, les tendons, les os, les parois des vaisseaux, etc. Il se compose d’un ensemble de fibres qui constituent l’armature du tissu conjonctif. Il intervient également dans les processus de cicatrisation.
Les causes exactes de la maladie demeurent inconnues à ce jour, même si un dérèglement du système immunitaire est directement impliqué. L’exposition à certaines substances chimiques pourrait agir comme un facteur déclenchant de la maladie (silice, métaux lourds, solvants, hydrocarbures, …). La sclérodermie peut être associée à d’autres maladies auto-immunes, comme la polyarthrite rhumatoïde, le lupus ou la polymyosite (maladie auto-immune affectant les muscles).
A noter ! Lorsque la sclérodermie est liée à une exposition professionnelle à la silice, elle est reconnue et prise en charge comme une maladie professionnelle.
La sclérodermie est une maladie rare, sur laquelle peu d’études se sont penchées. En France, les spécialistes estiment entre 5 000 et 7 000 le nombre de personnes touchées par la maladie. Les femmes sont trois à quatre fois plus atteintes que les hommes, et la maladie se déclare le plus souvent à l’âge adulte, entre 40 et 50 ans, sans distinction d’origine ethnique. Des formes infantiles sont possibles. Quelques études suggèrent que certains gènes pourraient prédisposer à la sclérodermie, mais cette maladie ne se transmet pas génétiquement de génération en génération.
Les différentes formes de sclérodermie
La sclérodermie est une maladie dont la sévérité et l’évolution sont très variables selon les patients. Les spécialistes distinguent ainsi plusieurs formes cliniques de sclérodermie :
- La sclérodermie systémique limitée, anciennement appelée le syndrome de CREST ;
- La sclérodermie systémique diffuse, forme la plus grave de la maladie ;
- La sclérodermie localisée, forme la moins grave de la maladie ;
- La sclérodermie sans atteinte cutanée, encore appelée sclérodermie sine scleroderma.
La sclérodermie systémique limitée se manifeste par les symptômes suivants :
- Un syndrome de Raynaud ;
- Un reflux gastro-œsophagien ;
- Une sclérose faible à modérée du derme (durcissement de la peau) ;
- Des télangiectasies (dilatations de petits vaisseaux sanguins se traduisant sur la peau par des fines lignes rouges à violettes, de quelques mm à quelques cm) ;
- Une calcinose (formation de petits dépôts blanchâtres de calcium sous la peau), à l’origine d’une inflammation, voire d’une infection ;
- Plus rarement une fibrose pulmonaire.
Cette forme peut évoluer et toucher d’autres organes, tels que les intestins ou les reins.
A savoir ! Le syndrome de Raynaud est l’un des symptômes majeurs de la sclérodermie systémique. Il s’agit d’un trouble de l’irrigation sanguine au niveau principalement des doigts mais pouvant également toucher les pieds, le nez, la langue et les oreilles. Il se manifeste par des crises de pâleur, une sensation de froid et des troubles de cicatrisation. L’existence d’un syndrome de Raynaud ne signifie pas obligatoirement que la personne souffre de sclérodermie.
La sclérodermie systémique diffuse débute généralement par un syndrome de Raynaud et un reflux gastro-œsophagien, qui précèdent souvent la maladie de plusieurs mois. La sclérose débute généralement au niveau des extrémités (les mains (sclérodactylie) ou plus rarement les pieds). La peau devient tendue, raide, fragile, limitant progressivement la mobilité des doigts et des différentes articulations. Le patient est très rapidement handicapé sur le plan fonctionnel. Le phénomène de sclérose s’étend ensuite progressivement aux bras, aux lèvres et au visage (aspect de masque caractéristique), voire à l’ensemble du corps. Parallèlement, la maladie touche d’autres organes :
- Le système digestif : brûlures gastriques, régurgitations ou vomissements, troubles du transit (constipation ou diarrhées), troubles de l’absorption intestinale à l’origine de carences ;
- Les os et les articulations : arthrites surtout au niveau des poignets, des mains, des genoux et des chevilles, destruction osseuse des extrémités ;
- Les muscles : douleurs musculaires, crampes, faiblesse musculaire, tendinites ;
- Les poumons : essoufflement, toux sèche, douleurs thoraciques, difficultés respiratoires ;
- Le cœur et les vaisseaux : hypertension artérielle, myocardiopathie sclérodermique (atteinte du muscle cardiaque), péricardite (inflammation de l’enveloppe externe du cœur), insuffisance cardiaque ;
- Les reins : protéinurie (présence de protéines dans les urines), hématurie (présence de sang dans les urines), insuffisance rénale.
D’autres atteintes peuvent accompagner l’ensemble de ces symptômes, notamment une sécheresse des muqueuses (buccale, nasale, oculaire, vaginale), des troubles de la mastication et du goût, des troubles neurologiques (langage, mémoire, concentration, équilibre, audition), et plus rarement une atteinte hépatique (ictère).
La sclérodermie localisée débute par l’apparition d’une peau dure et sèche. Dans la grande majorité des cas, seule la peau est touchée et le durcissement de la peau cesse dans les deux ans. Plusieurs types de sclérodermie localisée sont considérés en fonction de l’atteinte cutanée :
- La sclérodermie en plaque ou morphées : Les morphées sont des plaques rondes ou ovales sur la peau, situées n’importe où sur le corps. Elles sont de taille variable, souvent blanches, parfois entourées d’un anneau de couleur lilas. Le nombre et la taille des plaques varient selon les patients. Au niveau des plaques, les poils et la production de sueur disparaissent. Après quelques années, la peau redevient souple, laissant des marques cicatricielles.
- La sclérodermie en goutte : Des petites tâches blanc nacré siègent souvent au niveau du haut du corps.
- La sclérodermie en plaques multiples : Les plaques sont souvent symétriques et peuvent atteindre tout le corps. Cette forme peut parfois évoluer vers une forme systémique diffuse.
- La sclérodermie linéaire se manifeste surtout chez l’enfant, sous forme de bandes blanches au niveau du visage et des membres. La sclérose cutanée peut s’étendre aux muscles et aux os, entraînant des troubles de la croissance et/ou une atrophie musculaire (diminution du volume des muscles). Lorsque l’atteinte se situe sur le cuir chevelu et le visage, cette forme est également désignée par le terme « coup de sabre ».
- La sclérodermie de Degos : Forme très rare, elle entraîne des lésions ponctuelles.
L’évolution et les complications de la sclérodermie
Tout comme les symptômes, l’évolution de la sclérodermie varie beaucoup d’un patient à l’autre. La sclérodermie localisée, moins grave, cesse généralement d’évoluer après quelques années, laissant parfois des tâches cutanées. Mais des récidives restent possibles. Dans le cas de la sclérodermie linéaire, les atteintes osseuses et musculaires peuvent altérer durablement la qualité de vie (boiterie, asymétrie des membres, défaut de croissance…).
La sclérodermie systémique, plus sérieuse, peut durer toute la vie. Dans la forme clinique limitée, la maladie reste souvent stable pendant de longues années et les atteintes de plusieurs organes restent rares. Cependant, une surveillance médicale régulière est fortement recommandée. Pour la forme clinique diffuse, l’atteinte de plusieurs organes vitaux peut engager le pronostic vital.
Deux complications majeures sont à craindre pour les patients atteints de sclérodermie systémique :
- L’hypertension artérielle pulmonaire (10 % des cas) est une atteinte des petites artères irriguant les poumons, qui entraîne une élévation brutale de la pression sanguine dans l’artère pulmonaire. Elle provoque de graves problèmes cardiaques.
- La crise rénale sclérodermique (5 % des cas) est une urgence vitale, marquée par une hypertension artérielle brutale. Elle se manifeste cliniquement par des maux de tête, une altération de la vision, un gonflement des chevilles et des jambes, une diminution du volume des urines et un essoufflement.
Le diagnostic de la sclérodermie
La grande variabilité des symptômes de la sclérodermie rend complexe et long son diagnostic. Un examen approfondi des lésions cutanées peut permettre d’orienter le médecin, lorsque celles-ci sont caractéristiques de la maladie. Des biopsies cutanées peuvent contribuer au diagnostic, en mettant en évidence les dépôts excédentaires de collagène, l’épaississement de la paroi des vaisseaux et la présence de globules blancs autour des vaisseaux.
Pour confirmer le diagnostic et déterminer la forme clinique dont souffre le patient, d’autres examens médicaux peuvent être réalisés :
- Des analyses sanguines pour rechercher un état inflammatoire, détecter d’éventuels auto-anticorps (anticorps dirigés contre une molécule de l’organisme et non pas contre un corps étranger), mais aussi évaluer la fonction rénale (dosage de la créatinine) ;
- Une fibroscopie (introduction d’une petite caméra dans le tube digestif) pour rechercher une atteinte de l’estomac et de l’œsophage ;
- Une capillaroscopie péri-unguéale (examen permettant de détecter des anomalies des petits vaisseaux sanguins au niveau du pourtour des ongles) ;
- Un scanner thoracique pour observer le cœur et les poumons ;
- Des examens cardiaques : un électrocardiogramme et une échographie cardiaque pour évaluer la fonction cardiaque ;
- Des épreuves fonctionnelles respiratoires (EFR) pour évaluer les capacités respiratoires du patient ;
- Des examens radiologiques pour vérifier l’état des os et des articulations, en fonction des douleurs ressenties.
Une fois le diagnostic posé, ces examens sont répétés tous les ans dans le cadre de la surveillance médicale de la maladie. Le suivi des patients atteints de sclérodermie implique des consultations médicales spécialisées tous les trois à six mois. Les spécialistes de la maladie exercent dans les centres de référence des maladies rares, les centres de compétences en maladies auto-immunes. Compte-tenu des organes atteints, la prise en charge est pluridisciplinaire, avec l’intervention de cardiologues, de néphrologues, de rhumatologues, de dermatologues, de gastro-entérologues, de pneumologues, de gynécologues, mais aussi d’infirmiers, de kinésithérapeutes et d’ergothérapeutes.
Le traitement de la sclérodermie
Actuellement, aucun traitement ne permet de guérir la sclérodermie. Les traitements médicamenteux visent à soulager les symptômes et à limiter l’évolution de la maladie. Les formes cliniques de la maladie étant très variées, la prise en charge est personnalisée pour chaque patient.
La prise en charge classique repose sur plusieurs thérapeutiques :
- Des traitements médicamenteux de fond pour ralentir la progression de la maladie et l’intensité des symptômes ;
- Des traitements médicamenteux d’appoint pour soulager les différents signes cliniques de la maladie ;
- Des thérapies non médicamenteuses ;
- Un suivi psychologique, justifié par l’important retentissement de la maladie sur la qualité de vie.
Les traitements de fond comportent trois types de médicaments :
- Les anti-inflammatoires (aspirine, anti-inflammatoires non stéroïdiens (AINS), corticoïdes) et les immunosuppresseurs (cyclophosphamide, méthotrexate, mycophénolate mofétil, azathioprine) limitent l’ampleur de la réaction auto-immune responsable de la maladie et ainsi atténuent l’intensité des symptômes.
- Les médicaments agissant sur les vaisseaux sanguins : des inhibiteurs calciques contre le syndrome de Raynaud, certains médicaments contre l’hypertension artérielle pulmonaire, l’ilomédine et le sildénafil, les inhibiteurs de l’enzyme de conversion contre l’hypertension artérielle, ou encore des diurétiques pour dilater les vaisseaux.
- Les médicaments contre la fibrose : l’hydroxychloroquine ou la colchicine peuvent être prescrits, mais les études ne sont pas concluantes sur leur efficacité.
Dans le cas des sclérodermies localisées, le traitement repose essentiellement sur la prescription de corticoïdes, administrés au niveau local (directement sur les lésions) ou par voie orale.
Les traitements d’appoint correspondent aux différents médicaments utilisés pour soulager les symptômes des patients ou réduire les conséquences de la maladie. Parmi ces traitements, nous pouvons citer :
- Les antalgiques pour soulager efficacement les douleurs associées à la maladie ;
- Les médicaments contre le reflux gastro-œsophagien : anti-acides (anti-histaminiques de type 2, inhibiteurs de la pompe à protons), pansements gastriques (alginates) ;
- Des prokinétiques pour stimuler le péristaltisme intestinal ;
- Des vasodilatateurs (sildénafil) contre l’impuissance masculine (conséquence fréquente des problèmes vasculaires de la maladie) ;
- Des antibiotiques en cas d’infection au niveau d’une calcinose ;
- Des traitements spécifiques des complications éventuelles (prise en charge de l’hypertension artérielle pulmonaire, de l’insuffisance rénale, des difficultés respiratoires ou des atteintes hépatiques).
En parallèle de ces traitements médicamenteux, une prise en charge non pharmacologique est indispensable et repose sur :
- La kinésithérapie douce et progressive pour lutter contre les difficultés articulaires et les problèmes respiratoires, mais pour rééduquer les sphincters ;
- Un suivi nutritionnel pour limiter les carences ;
- Un suivi bucco-dentaire renforcé ;
- Une intervention chirurgicale, parfois nécessaire au niveau des mains ;
- Des cures thermales pour les lésions cutanées ;
- Des séances de PUVAthérapie (exposition contrôlée à des rayons ultra-violets).
Chaque patient réagit différemment à l’ensemble de ces traitements. La prise en charge est donc adaptée au fur et à mesure en fonction de l’efficacité des différentes thérapeutiques prescrites. En parallèle de la prise en charge médicale, quelques mesures d’hygiène de vie sont primordiales pour limiter la progression de la maladie et ses retombées sur la qualité de vie :
- Arrêter de fumer, le tabac pouvant aggraver le syndrome de Raynaud ;
- Ne pas être en surpoids pour éviter de trop solliciter les articulations ;
- Fractionner les repas et privilégier les positions semi-assises pour limiter les remontées acides ;
- Pratiquer une activité physique régulière et adaptée pour maintenir la mobilité musculaire et articulaire ;
- Protéger la peau des agressions extérieures (froid, sécheresse, soleil).
Sclérodermie et grossesse
La sclérodermie est compatible avec un projet de grossesse, sauf dans certaines circonstances particulières :
- Une insuffisance respiratoire chronique ;
- Une hypertension artérielle pulmonaire ;
- Une insuffisance rénale sévère.
Cependant, les femmes atteintes de cette maladie sont plus exposées aux complications pathologiques de la grossesse, notamment au risque de fausses couches et de naissances prématurées. De plus, les symptômes de la sclérodermie ont tendance à s’accentuer chez les femmes enceintes, particulièrement au niveau rénal.
Par ailleurs, la plupart des médicaments prescrits dans le traitement de la sclérodermie sont déconseillés ou contre-indiqués avec la grossesse. Tout projet de grossesse doit donc être discuté et anticipé avec l’équipe médicale qui suit la patiente. La grossesse est ensuite suivie de manière rapprochée.
– La sclérodermie. ORPHANET. Octobre 2007.
– Sclérodermie systémique. Société Nationale Française de Médecine Interne. Paul Legendre et Luc Mouthon. Juin 2015.
– La sclérodermie. Association des sclérodermiques de France. – Consulté le 23 mai 2017.
Cet article vous a-t-il été utile ?