Électromyogramme
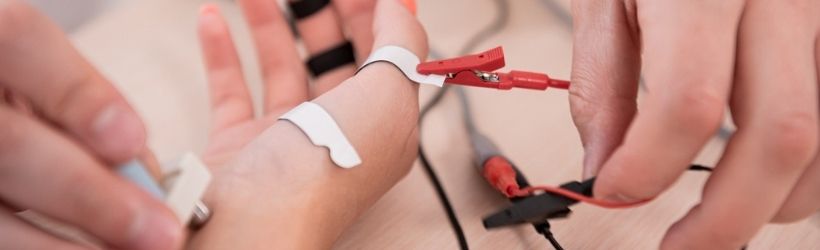
L’électromyogramme, encore appelé l’électroneuromyogramme, est un examen visant l’évaluation du système nerveux périphérique, c’est-à-dire du fonctionnement des nerfs et des muscles. Un médecin le réalise et l’examen regroupe plusieurs types de tests. L’électromyogramme est indispensable pour le diagnostic de nombreuses maladies neurologiques et/ou musculaires.
Qu’est-ce qu’un électromyogramme ?
L’électromyogramme (EMG) est une exploration fonctionnelle, qui permet d’évaluer le fonctionnement des nerfs et des muscles. Il consiste à appliquer un faible courant électrique au niveau des fibres nerveuses, sensitives ou motrices, du système nerveux périphérique. Ce très faible courant (quelques millièmes d’Ampère) appliqué un temps très court (d’un millième à un dixième de seconde) provoque un influx nerveux artificiel et donc la transmission d’un message le long de la fibre nerveuse. La réponse à l’influx nerveux est enregistrée par des capteurs placés sur la peau, sous la forme de potentiels nerveux ou musculaires (courants électriques au niveau des nerfs ou des muscles), transmis à un ordinateur.
Lorsque les fibres nerveuses sont superficielles, l’application du courant est réalisée par des électrodes positionnées sur la peau. Lorsque les fibres nerveuses sont plus profondes, une électrode peut être insérée sous la peau dans le muscle à étudier, plus ou moins profondément, à l’aide d’une aiguille spéciale.
Quels sont les tests réalisés ?
Plusieurs tests peuvent être effectués au cours d’un électromyogramme :
- L’étude des vitesses de conduction des fibres motrices, encore appelée la mesure de la vitesse de conduction nerveuse motrice. En effet, les fibres motrices assurent la transmission du message nerveux du cerveau vers les muscles pour accomplir un mouvement spécifique. Ce test permet d’évaluer le nombre de fibres motrices actives dans une région donnée. L’activité musculaire est enregistrée au repos, pendant et après la contraction musculaire.
- L’étude des vitesses de conduction sensitive, encore appelée la mesure de la vitesse de conduction nerveuse sensitive. Les fibres sensitives assurent la transmission des sensations vers la moelle épinière et le cerveau, pour qu’elles soient analysées. Ce test permet notamment de mettre en évidence une atteinte de la gaine de myéline, entourant les nerfs périphériques.
- Les épreuves de stimulation répétitive, ou stimulation nerveuse répétée, sont utilisées pour évaluer la fiabilité de la transmission du message entre les nerfs et les muscles, sur une série de contractions successives.
Les indications de l’électromyogramme
L’électromyogramme est un examen très utile pour le diagnostic de différentes maladies, parmi lesquelles :
- Des lésions nerveuses associées à un accident ou un traumatisme, pour déterminer précisément la localisation, la nature et l’extension des lésions.
- Les neuropathies périphériques, pour définir le type de neuropathie et orienter vers la cause. Elles peuvent en effet avoir de multiples origines, comme une infection, une maladie systémique, des carences nutritionnelles, un diabète, l’exposition à des substances toxiques, une maladie génétique (maladie de Charcot-Marie-Tooth) ou encore une origine auto-immune. Les neuropathies induisent une réduction de la vitesse de conduction de l’influx nerveux au niveau des territoires concernés.
- Les maladies affectant les motoneurones (cellules nerveuses motrices de la moelle épinière).
- La myasthénie se caractérise par une diminution de la réponse musculaire au cours des épreuves de stimulation répétitive.
- Les myopathies.
L’électromyogramme est l’examen de choix dans le diagnostic des maladies neuromusculaires, mais il peut être utile dans de nombreux autres contextes. Dans le cas des maladies neurologiques d’origine centrale, l’électromyogramme ne présente aucune anomalie, car l’EMG détecte uniquement les anomalies périphériques.
L’électromyogramme en pratique
Un médecin spécialisé, souvent un neurologue, réalise l’électromyogramme. Un technicien l’assiste ou non et l’examen se déroule, le plus souvent dans un service hospitalier ou un cabinet spécialisé. Un examen clinique précède le plus souvent les tests.
En fonction de la maladie suspectée, un ou plusieurs tests constitutifs de l’électromyogramme peuvent être nécessaires. De même, ces tests visent, soit sur un seul territoire, par exemple les mains, soit sur plusieurs territoires (bras, jambes). En fonction des muscles à étudier, le patient est assis ou allongé. Le choix des tests effectués et des territoires étudiés dépend de plusieurs facteurs :
- Les symptômes ressentis par le patient ;
- Les résultats des examens cliniques ;
- Les informations recueillies lors des autres examens effectués.
Déroulé de l’examen
D’une manière générale, l’électromyogramme dure entre 45 et 90 minutes. Aucune préparation n’est nécessaire avant l’examen. En revanche, il faut éviter les produits cosmétiques appliqués sur la peau le jour de l’examen, pour ne pas perturber l’enregistrement du signal. Par ailleurs, le médecin ne réalise pas d’anesthésie.
A noter ! Les patients porteurs d’un pacemaker ou d’un défibrillateur cardiaque doivent le signaler au médecin avant l’examen. En effet, ils nécessitent des précautions complémentaires.Le patient participe à l’examen, en contractant volontairement le ou les muscles à étudier, à la demande du médecin. Le patient peut ressentir des sensations désagréables au moment de l’introduction des capteurs dans les muscles, mais aussi au moment de l’émission du faible courant électrique.
Que faire après un électromyogramme ?
Juste après l’électromyogramme, le patient peut immédiatement reprendre ses activités habituelles. Cependant, il faut éviter les activités sportives intenses à proximité de l’électromyogramme, dans certains contextes.
Les risques liés à cet examen sont minimes et ne concernent que certains patients :
- Un saignement minime ou un hématome à l’endroit de l’insertion de l’aiguille, chez les patients sous anticoagulant ou atteints de troubles de la coagulation ;
- Un malaise vagal, chez les sujets très sensibles et prédisposés.
Rédigé par Estelle B. et publié le 29 mars 2019. Mis à jour par Alexia Fasola, Docteure en Neurosciences le 5 mai 2022.
– L’électromyogramme. afm-telethon.fr. Consulté le 5 mai 2022.
Cet article vous a-t-il été utile ?

