Douleur chez l’adulte
La douleur est une sensation complexe, à la fois physique et émotionnelle. Elle se traduit par une sensation physique : « ça fait de plus en plus mal », « ça pique » ; par une émotion : « c’est insupportable », « c’est inquiétant » ; et par un comportement : cris, grimaces, pleurs. Elle est subjective et repose avant tout sur le ressenti, ce qui la rend difficile à quantifier et à qualifier.

Comprendre la douleur
La douleur peut être aiguë ou chronique. La douleur aiguë, de courte durée, constitue un véritable signal d’alarme : il existe souvent une anomalie au niveau de l’organisme qu’il faut détecter et traiter. Elle disparaîtra en même temps que sa cause.
À l’inverse, la douleur chronique dure dans le temps (au moins trois mois) et doit être traitée comme une maladie à part entière. Elle est parfois résistante aux traitements antidouleur. De manière générale, une douleur aiguë non traitée peut devenir chronique ; c’est pourquoi il est impératif de la traiter aussitôt que possible et de ne pas la laisser s’installer.
À savoir ! Avoir mal n’est pas systématiquement gage de gravité !
Mécanisme de défense
Suite à une lésion, un message nerveux est acheminé jusqu’au cerveau. C’est le cerveau qui convertit ce message en douleur ressentie. C’est ce qu’on appelle douleur nociceptive. Par la même occasion, le cerveau induit des réactions motrices bénéfiques. C’est par exemple le cas lorsque vous vous brûlez la main et que vous avez le réflexe de la retirer de la source de chaleur aussi vite que possible. Enfin, le cerveau est aussi capable de mémoriser cette mauvaise expérience, et ainsi de favoriser « l’apprentissage ». Si vous vous brûlez la main dans une situation donnée, vous serez plus vigilant la prochaine fois que vous vous trouverez dans la même situation.
Dysfonctionnement du système nerveux
Il arrive que le circuit de la douleur soit endommagé par un médicament, une opération chirurgicale ayant atteint un nerf, etc. Dans ce cas, le système nerveux ne joue plus son rôle normalement. Il peut parfois déclencher, de manière anarchique, des douleurs ou des sensations désagréables (picotements, sensation de brûlure, douleur au froid ou au chaud, zones de sensibilité, etc.) sans cause spécifique. On parle alors de douleurs neurogènes ou douleurs neuropathiques.
Intensité variable d’un individu à l’autre
Nous ne percevons pas tous la douleur de la même façon. Il existe une composante émotionnelle, qui rend la souffrance plus ou moins supportable selon les individus. Chez certaines personnes, avoir mal peut créer un stress, de l’anxiété voire même une dépression… Si vous ressentez une douleur inhabituelle et que vous êtes persuadé que vous développez une maladie grave, vous risquez d’avoir encore plus mal. Sur le même principe, détourner son attention de la douleur permet souvent de l’atténuer. En revanche, se concentrer dessus l’intensifie.
Par ailleurs, les souvenirs d’anciennes douleurs peuvent intensifier un épisode douloureux actuel. C’est pourquoi les antécédents de chacun jouent aussi un rôle dans la perception de celle-ci.
Dans une situation de douleur donnée, vous réagirez donc différemment d’un autre patient. Aucun cas n’est transposable, et chaque traitement doit être personnalisé !
Un symptôme ?
La localisation, la durée, la fréquence et le type de douleur que vous ressentez sont des informations nécessaires au professionnel de santé pour poser le bon diagnostic, comprendre son origine et donc le moyen d’y mettre fin. N’hésitez pas à la décrire le plus précisément possible, en utilisant des exemples précis et avec vos mots pour que le personnel soignant ait un maximum d’informations.
Le plus souvent, après vous avoir écouté, le médecin aura besoin de vous examiner pour pouvoir soigner la douleur et ce qui l’a provoquée. Si elle persiste ou ne disparaît pas complètement, signalez-le rapidement pour éviter les complications, et notamment l’apparition d’une douleur chronique. Il est toujours difficile d’estimer a priori précisément l’efficacité d’un traitement. Votre médecin l’adaptera en fonction de l’évolution de la douleur. En effet, la réévaluation de la douleur est un concept clé dans la gestion de sa prise en charge.
Parlez aussi de votre douleur à vos proches. Il ne faut pas sous-estimer l’aide que peuvent vous apporter vos proches dans la gestion de celle-ci. En parler, c’est aussi se donner les moyens de mieux la supporter.
Évaluation
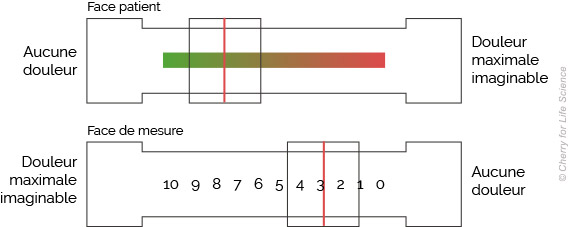
Échelle visuelle analogique de la douleur
Vous êtes la personne la plus à même de « mesurer » votre propre douleur, ainsi que son évolution puisque c’est vous qui la ressentez. Et si vous parvenez vous-même à en apprécier l’évolution au cours d’un traitement, votre médecin pourra d’autant mieux vous aider à adapter votre traitement si les douleurs persistent. Pour cela, plusieurs échelles existent.
L’échelle verbale
Décrivez votre douleur à l’aide d’un des adjectifs suivants : absente, faible à modérée, intense, très intense.
L’échelle numérique
Choisissez le nombre compris entre 0 et 10 qui correspond le mieux à l’intensité de votre douleur, 0 correspondant à « je n’ai pas mal du tout », et 10 étant « le maximum de douleur imaginable ».
L’échelle visuelle analogique
Il s’agit d’une réglette qui peut être présentée au patient horizontalement ou verticalement. Au verso le patient doit positionner le curseur, le long d’une ligne, entre « pas de douleur » et « douleur maximale imaginable ». Le recto est composé d’une règle graduée sur laquelle le curseur marque le score.
D’autres échelles plus spécifiques existent. Elles sont adaptées aux capacités de communication (enfants, personnes âgées non communicantes ou personnes handicapées), aux spécificités de certaines pathologies douloureuses, ou encore au type de douleur (neuropathique par exemple).
Enfin, pour un meilleur suivi, on peut utiliser un carnet de suivi que vous remplirez aussi précisément que possible au fil des jours.
Traitements
De nombreux médicaments sont disponibles, que l’on peut utiliser seuls ou en association. Les antalgiques sont les traitements pharmacologiques de référence. Mais les médicaments ne sont pas le seul remède. Il existe aussi quelques bons réflexes à adopter.
Traitements pharmacologiques
Il existe trois paliers d’antalgiques définis par l’OMS qui permettent de classer les antalgiques des moins puissants aux plus puissants. Ils sont choisis en fonction du mécanisme et de l’intensité des douleurs.
- Le palier 1 regroupe les non opioïdes (paracétamol, anti-inflammatoires non stéroïdiens, salicylés) et convient aux douleurs faibles à modérées.
- Le palier 2 est constitué des opioïdes faibles (tramadol associé ou non au paracétamol, codéine associée au paracétamol, poudre d’opium associée au paracétamol, ou éventuellement dihydrocodéine) soulageant des douleurs modérées à intenses.
- Le palier 3 regroupe les opioïdes forts (morphiniques) et convient aux douleurs intenses à très intenses.
Les antiépileptiques et antidépresseurs sont efficaces pour le traitement des douleurs neuropathiques car au-delà de leur indication habituelle pour le traitement de la dépression et de l’épilepsie, ils impactent la modulation de la douleur et sont donc capables de l’atténuer.
Les anesthésiques locaux (disponibles sous forme de patch, de crème ou de spray notamment) et le gaz anesthésiant par inhalation permettent d’insensibiliser temporairement une zone douloureuse, et sont donc couramment utilisés lors de soins douloureux.
Quel que soit le traitement choisi, les effets secondaires seront systématiquement recherchés et traités.
Votre douleur sera réévaluée régulièrement pour s’assurer de votre tolérance au traitement et de son efficacité.
Traitements non pharmacologiques
Se relaxer, se reposer et avoir une bonne hygiène de vie, c’est un bon remède. Vous aurez moins mal si vous dominez votre stress et si vous évitez les états de trop grande fatigue.
Bien que leur efficacité sur la douleur n’ait jamais été scientifiquement établie, d’autres traitements, tels que les massages, l’acupuncture, la relaxation, l’activité physique, la psychothérapie ou l’hypnose, peuvent aussi s’avérer utiles et compléter l’action de votre traitement pharmacologique. Parlez-en à votre médecin.
Pierre,M
Cet article vous a-t-il été utile ?