Cancer du pancréas
Le cancer du pancréas est une maladie rare, mais il est de plus en plus fréquent en France. Les causes de la maladie sont encore mal connues ; les facteurs de risque les plus importants sont le tabac et le diabète de type 2. Le diagnostic est en général posé tardivement, ce qui explique le mauvais pronostic de la maladie. Le cancer du pancréas devrait devenir la 2ème cause de mortalité par cancer d’ici 2030. Néanmoins, les progrès thérapeutiques récents sont encourageants.
Cancer du pancréas, définition et symptômes
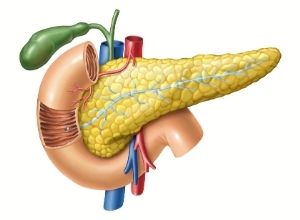
Le pancréas, un rôle majeur
Le pancréas est une glande plate, positionnée dans une boucle formée par l’intestin. Cet organe de 15 cm de long comprend 3 parties : la tête, le corps et la queue.
Au niveau local, le pancréas produit et déverse dans l’intestin des enzymes et des sucs digestifs permettant la digestion des aliments. Les cellules exocrines produisent les sucs digestifs.
Au niveau général, le pancréas produit et déverse dans la circulation sanguine des hormones pancréatiques comme l’insuline et le glucagon. Ces deux hormones sont responsables de la régulation du taux de sucre dans le sang. Les cellules endocrines produisent ces hormones.
Un cancer meurtrier
Les tumeurs du pancréas peuvent être bénignes ou malignes.
Les tumeurs bénignes (5% des cas) ne sont pas cancéreuses. Il s’agit d’amas cellulaires, appelés nodules, qui se développent sur le pancréas sans induire de problèmes de santé graves. Certains nécessitent une ablation chirurgicale. Ce sont le plus souvent des pseudokystes pancréatiques ou des cystadénomes.
Les tumeurs malignes (95% des cas) sont cancéreuses. Parmi elles, il existe :
- Les adénocarcinomes canalaires pancréatiques : ils se développent au niveau de la tête du pancréas à partir des cellules exocrines produisant les sucs digestifs. Ils représentent 95% des cas de cancers.
- Les tumeurs neuroendocrines : elles se développent à partir des cellules endocrines produisant les hormones. Elles représentent 2 à 3% des cas de cancers du pancréas.
- Les cystadénocarcinomes : il s’agit d’une évolution maligne d’un cystadénome (nodule bénin). Ils représentent 1 à 2% des cas de cancers du pancréas.
- Il existe d’autres formes de cancer du pancréas beaucoup plus rares.
Les manifestations d’un cancer du pancréas
Dans les premiers stades de la maladie, le cancer du pancréas est asymptomatique. Les cancers du corps ou de la queue du pancréas entraînent des symptômes encore plus tardivement que les cancers de la tête du pancréas. Ceci explique le diagnostic tardif et le mauvais pronostic du cancer du pancréas.
Les principaux symptômes observés sont les suivants :
- Altération de l’état général: fatigue, perte d’appétit, amaigrissement
- Jaunisse: jaunissement des yeux ou de la peau, urines foncées, selles décolorées, démangeaisons au niveau de la peau
- Douleurs intenses derrière l’estomac, qui irradient vers les côtes ou dans le dos. Ces douleurs peuvent nécessiter des antalgiques de palier 3.
Diagnostic et traitements du cancer du pancréas
Le diagnostic d’un cancer du pancréas
En cas de signes cliniques d’alerte, différents examens vont permettre de préciser la nature et l’étendue du cancer du pancréas. Tous les examens cités ci-dessous ne sont pas forcément nécessaires pour établir le diagnostic.
Echographie abdominale
Cet examen indolore permet d’observer le pancréas afin de visualiser son aspect et de détecter d’éventuelles masses suspectes. Si une tumeur est détectée ou si les images obtenues par l’échographie ne permettent pas de confirmer le diagnostic, un scanner est prescrit.
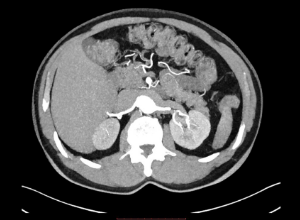
Scanner
Cet examen permet d’évaluer avec précision la santé du pancréas, mais aussi des organes environnants. En cas de cancer, le scanner permet d’obtenir des informations sur la taille, la localisation, l’aspect et la potentielle étendue de la tumeur. C’est grâce aux images du scanner que les médecins vont prendre la décision d’opérer ou non.
Imagerie par Résonance Magnétique (IRM)
L’IRM apporte des informations complémentaires, notamment pour détecter une atteinte du foie ou des métastases à distance.
Echo-endoscopie
Sous anesthésie générale, un endoscope (fibre optique souple) couplé à une sonde d’échographie, s’introduit par la bouche du patient jusqu’au duodénum, à proximité du pancréas. Cet examen permet d‘examiner le pancréas pour détecter les potentielles anomalies.
Biopsie
Une biopsie est un prélèvement d’un échantillon de tumeur. Celui-ci est ensuite analysé pour déterminer la nature exacte du cancer. Si la tumeur est opérable, un échantillon de tumeur est prélevé et analysé à l’occasion du retrait de la tumeur lors de l’opération chirurgicale. Si la tumeur n’est pas opérable du fait de sa taille ou de sa localisation, une biopsie peut être réalisée lors de l’écho-endoscopie.
Bilan biologique
Un bilan biologique permet d’évaluer l’état général du patient.
Analyse du CA 19-9
Le CA 19-9 n’est pas un marqueur permettant le diagnostic. En revanche, c’est un marqueur donnant des indications sur le pronostic, au moment du diagnostic et lors du suivi thérapeutique du patient.
Au diagnostic, si le CA19-9 est faible, c’est un argument en faveur de la chirurgie. A l’inverse, s’il est élevé, il suggère un cancer métastasé.
Lors du suivi thérapeutique, le dosage du CA 19-9 permet d’évaluer l’efficacité du traitement (chirurgie, chimiothérapie et/ou radiothérapie).
Néanmoins, le dosage du CA 19-9 doit être interprété avec précautions : il existe de nombreuses raisons d’avoir des faux négatifs ou des faux positifs.
La prise en charge d’un cancer du pancréas
Le traitement s’adapte toujours au profil du patient et au profil de la tumeur. La balance bénéfice/risque s’évalue individuellement pour chaque patient. Si elle est possible, la chirurgie est le traitement de choix. Elle est quasi-systématiquement suivie d’une chimiothérapie et/ou d’une radiothérapie. Si la chirurgie n’est pas possible, une chimiothérapie sera proposée. Si l’altération de l’état général du patent est trop importante, des soins palliatifs exclusifs sont initiés.
1 ) La chirurgie
La chirurgie consiste à retirer en totalité la tumeur. Les ganglions lymphatiques qui drainent la zone du pancréas opéré sont également retirés. La chirurgie du pancréas est une chirurgie lourde, elle ne se propose qu’en cas de cancers peu évolués. Seuls 15 à 20% des patients sont éligibles. Elle n’est possible que si la tumeur n’est pas trop grosse, bien placée et facile d’accès pour le chirurgien et si le patient présente un bon état général (absence de métastases par exemple, absence de comorbidités comme une fonction cardiaque, rénale ou pulmonaire altérée).
Si c’est possible, la coelioscopie est favorisée.
La tumeur retirée s’analyse ensuite en laboratoire d’anatomo-pathologie. Le médecin analyse les marges de la pièce retirée.
- Si les marges sont saines, l’ensemble des cellules cancéreuses ont à priori été retirées lors de l’opération. Une chimiothérapie débute alors.
- Si les marges contiennent des cellules cancéreuses, une radiothérapie locale peut être nécessaire afin d’éliminer les cellules cancéreuses restantes.
2) La chimiothérapie
Les protocoles de chimiothérapie comportent un ou plusieurs traitements oraux ou injectables. La chimiothérapie permet de ralentir, voire d’arrêter le développement de la tumeur et la prolifération des métastases. Elle permet également de diminuer les symptômes et d’augmenter l’espérance de vie. Dans le cas du cancer du pancréas, on la propose de façon quasi-systématique, que la tumeur ait été retirée par chirurgie ou non. Elle s’utilise seule ou en association à la radiothérapie, on parle alors de radiochimiothérapie.
Lorsque la chimiothérapie est proposée après la chirurgie, elle est dite « adjuvante ». Le traitement de référence dure 6 mois et démarre dans les 12 semaines suivant la chirurgie. Elle dépend de l’état général du patient :
- Chez les patients en bon état général : un protocole 5FU + acide folinique + oxaliplatine + irinotecan est proposé.
- Chez les patients en mauvais état général ou présentant une contre-indication à l’une des molécules ci-dessus : 5FU + acide folinique ou gemcitabine ou gemcitabine + capécitabine sont proposés.
Lorsque la chirurgie n’est pas possible initialement, une chimiothérapie néoadjuvante peut être proposée. Elle a pour objectif de diminuer la taille de la tumeur avant une possible intervention. Dans ce cas, il n’existe pas de consensus ; le patient pourra être inclus dans un essai clinique.
Les médicaments de chimiothérapie détruisent les cellules cancéreuses en priorité, mais détruisent aussi des cellules saines. Ce qui explique les effets indésirables des chimiothérapies. Ceux-ci dépendent des molécules utilisées (liste non exhaustive) :
- Gemcitabine : syndrome pseudo grippal
- 5-FU : fatigue, nausées, vomissements, diarrhée
- Irinotecan : diarrhée
- Oxaliplatine : fourmillements des extrémités
3) La radiothérapie
La radiothérapie a pour but d’irradier la tumeur avec des rayons de haute énergie. Ils se concentrent très précisément sur la tumeur, de sorte à limiter au maximum l’impact du rayonnement sur les cellules saines avoisinantes. La radiothérapie intervient soit après une chirurgie + chimiothérapie en cas de marges non-saines, soit en cas de tumeur non-opérable d’emblée ou demeurant non-opérable même après une chimiothérapie néoadjuvante.
Les séances durent en général 15 min par jour, 5 jours par semaine pendant environ 6 semaines.
La radiothérapie s’indique également pour soulager la douleur en cas de métastases osseuses.
4) Les soins de support
Les soins de supports permettent d’améliorer la qualité de vie des patients. Ils diminuent les effets indésirables des traitements et augmentent donc l’observance du patient. Les soins de supports prennent également en charge le traitement de la douleur et des troubles anxieux si nécessaire.
Les autres traitements du cancer du pancréas
1. L’olaparib
L’olaparib : 5 à 7% des patients atteints d’un cancer du pancréas sont porteurs de la mutation BRCA1 ou BRCA2. Le gène BRCA est impliqué dans la réparation de l’ADN. S’il mute, il ne peut plus tenir son rôle protecteur. La mutation du gène BRCA est également un facteur de risque du cancer de l’ovaire, du sein, et de la prostate.
L’olaparib est un inhibiteur de PARP. Ces enzymes se chargent de réparer l’ADN endommagé des cellules. En présence de l’olaparib, les cellules normales se tournent vers un autre mécanisme de régulation de l’ADN. Les cellules cancéreuses, portant la mutation BRCA, ne disposent pas d’autre moyen de réparer l’ADN et meurent. L’olaparib est un traitement personnalisé, c’est-à-dire qu’il ne peut être prescrit qu’aux patients porteurs de la mutation sur le gène BRCA. Le 3 juillet 2020, l’olaparib a obtenu une AMM (Autorisation de Mise sur le Marche) en France dans le traitement du cancer du pancréas avec mutation des gènes BRCA1/2.
2. Chimiothérapie localisée
Un traitement innovant est actuellement en essai clinique. Il s’agit d’injecter la chimiothérapie directement dans le péritoine du patient, afin de limiter les effets indésirables du traitement et d’augmenter son efficacité. Ce traitement est indiqué en cas de cancer du pancréas étendu avec métastases dans le péritoine. Plus précisément, le protocole comprend une injection de paclitaxel dans le péritoine, accompagné d’injections intra-veineuse de gemcitabine et de paclitaxel.
3. Vectorisation thérapeutique
Les vecteurs thérapeutiques représentent un espoir dans le traitement des cancers. Le principe est le suivant. Le vecteur transporte l’agent anti-cancéreux dans l’organisme de façon non-toxique, identifie les cellules cancéreuses, puis délivre l’agent anti-cancéreux sur la cible. Ainsi, les effets secondaires diminuent fortement. Des essais sur des souris atteintes d’un cancer du pancréas sont extrêmement encourageants. Les essais chez l’homme pourraient commencer dans quelques années.
Nathalie M. PhD Mis à jour par Charline D., Docteur en pharmacie
– Cancer du pancréas, Epidémiologie. arcagy.org. Consulté le 28 Juillet 2016.
– Les cancers du pancréas. fondation-arc.org. Consulté le 28 Juillet 2016.
– Cancers du pancréas – Du diagnostic au suivi.. e-cancer.fr. Consulté le 28 Juillet 2016.
Cet article vous a-t-il été utile ?