Descente d’organes (prolapsus génito-urinaire)
Un prolapsus génito-urinaire, aussi appelé « descente d’organes » dans le langage courant est une pathologie affectant les femmes qui occasionne gêne et inconfort. Il est favorisé par les accouchements difficiles et nombreux ou la ménopause, par exemple.
Définition
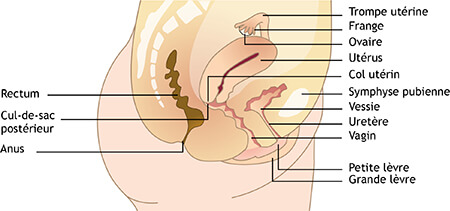
Rappels sur l’anatomie féminine
Le bassin d’une femme abrite divers organes. On parle alors des organes pelviens puisqu’ils sont situés au niveau du pelvis (os du bassin).
D’ordinaire, les organes pelviens sont doublement fixés :
- D’une part grâce au plancher pelvien ou « périnée » qui est composé d’un ensemble de muscles tendus entre le pubis, autrement dit l’avant du bassin, et le sacrum, c’est-à-dire l’arrière du bassin. A noter que, chez la femme, le périnée est fragilisé par la présence d’orifices naturels, notamment le vagin ;
- D’autre part grâce à un système de suspension constitué de ligaments par lequel les organes sont ancrés aux os pelviens.
Ainsi, la solidité du périnée et l’intégrité des ligaments sont des acteurs majeurs du maintien des organes pelviens en bonne position.
Qu’est-ce qu’un prolapsus génito-urinaire ?
Un prolapsus génito-urinaire ou une « descente d’organes » se traduit par un glissement, transitoire ou permanent, d’un ou plusieurs organes, d’ordinaire localisés dans le bassin, vers le bas. Ainsi, les organes concernés peuvent appuyer, voire déformer la paroi vaginale, parfois même jusqu’à ressortir par la vulve.
À savoir ! On parle de cystocèle lorsque la vessie est concernée, d’hystérocèle quand c’est l’utérus, et de rectocèle quand le rectum est impliqué.
La descente des organes pelviens intervient lorsque le plancher pelvien ou les ligaments se relâchent ou se distendent. Au départ, les organes s’appuient juste un peu sur la paroi vaginale. Avec le temps, ils finissent par s’appuyer plus et déformer la paroi vaginale jusqu’à parfois sortir en dehors du vagin. On parle de prolapsus génital ou génito-urinaire selon le ou les organes concernés.
Cette pathologie est féminine. Elle peut exceptionnellement survenir chez un homme à la suite d’une chirurgie du rectum. Le prolapsus peut survenir à tout âge, cependant, celui-ci augmente à mesure que les années passent. Ainsi, le risque qu’une femme soit opérée pour une descente d’organe au cours de sa vie est de 11 à 10%. Certains facteurs semblent favoriser la survenue d’un prolapsus génito-urinaire :
- Les grossesses, d’autant plus lorsqu’il y en a plusieurs ;
- Les accouchements difficiles et longs : avec déchirure du périnée, l’utilisation de forceps, le poids élevé du nouveau-né, etc. Les lésions liées à ce type d’accouchement se réparent progressivement, cependant, un prolapsus peut se manifester plusieurs années après ;
- Un relâchement ligamentaire et musculaire lié au vieillissement, à la ménopause, à l’obésité ou à certaines carences nutritionnelles ;
- Des complications chirurgicales à la suite de certaines opérations chirurgicales au niveau pelvien (hystérectomie par exemple) ;
- Une hyperpression abdominale répétée en lien avec une pratique sportive intense, un surpoids, au port répété de charges lourdes, une toux chronique ou encore une constipation chronique.
Par ailleurs, des anomalies anatomiques de la colonne vertébrale et du bassin ainsi que des anomalies au niveau des tissus conjonctifs et musculaires peuvent également jouer sur l’apparition d’un prolapsus.
Symptômes
Les symptômes d’une descente d’organes sont inexistants au début de la pathologie, ils se manifestent progressivement à mesure que le prolapsus s’aggrave. De plus, les symptômes sont différents selon les organes et tissus concernés par le prolapsus. Ils sont, en revanche, tous amplifiés par l’effort physique et ont un fort retentissement sur la qualité de vie du patient.

Les symptômes ressentis peuvent être :
- Gêne dans le bas ventre, pesanteur vaginale ;
- Sensation d’avoir une « boule » intra-vaginale ou qui ressort de la vulve lors des poussées abdominales. Cette « boule » est plus facilement perçue en position debout, en cas d’effort ou accroupie. Elle peut nécessiter une réintégration manuelle avant de s’asseoir ;
- Douleur en cas d’extériorisation du prolapsus. Cette douleur est plus intense en position debout prolongée tandis qu’elle diminue au repos ou couché ;
- Des troubles urinaires (difficulté pour uriner, jet urinaire faible et mictions saccadées ou incomplètes ou, au contraire, incontinence urinaire d’effort) ;
- Des troubles sexuels (gêne pendant les rapports sexuels, saignements après l’acte sexuel, écoulements vaginaux) ;
- Troubles digestifs (plus tardifs) se traduisant par une constipation chronique ou des difficultés à évacuer le contenu du rectum ou bien une incontinence fécale.
Diagnostic
Tout d’abord, les symptômes décrits par la patiente permettent d’évoquer le prolapsus génito-urinaire. Le diagnostic est confirmé grâce à un examen gynécologique. Ce dernier permet d’identifier l’organe concerné par la descente et donc de qualifier le prolapsus en fonction de l’organe : cystocèle, hystérocèle ou rectocèle. Il permet également d’apprécier l’importance du prolapsus.
Le médecin procède également à un toucher vaginal et rectal afin d’apprécier le tonus et la force de contraction des muscles du périnée.
Une incontinence d’effort est aussi recherchée.
Lorsqu’un traitement chirurgical du prolapsus s’avère nécessaire, des examens complémentaires sont nécessaires :
- Un bilan urodynamique afin de rechercher une éventuelle incontinence urinaire associée ;
- Une échographie abdominopelvienne pour visualiser les organes génitaux et urinaires ;
- Une IRM pelvienne dynamique afin d’explorer l’ensemble des organes du bassin ;
- Une analyse d’urines en cas de suspicion d’infection urinaire.
Traitement
Le traitement d’un prolapsus génital-urinaire dépend du stade de la pathologie, de l’âge de la patiente et de ses symptômes.
En cas de symptômes peu importants ou de contre indication à la chirurgie, des mesures conservatrices sont mises en place :
- Respect de règles hygiéno-diététiques (perte de poids si besoin, pratique d’activité sportive douce, traiter et prévenir la constipation chronique) ;
- Recours à un pessaire (dispositif intra-vaginal généralement en silicone à insérer au fond du vagin afin de maintenir les organes et limiter la gêne occasionnée par leur descente) ;
- Rééducation périnéale pour renforcer la musculature périnéale et ralentir l’évolution du prolapsus.
Un traitement chirurgical est préférable lorsque la gêne provoquée par le prolapsus est importante. Elle permet de repositionner les organes (vessie, vagin, rectum) dans le petit bassin et de compenser les défaillances du périnée. L’intervention est réalisée par un urologue ou un chirurgien obstétricien. Plusieurs techniques chirurgicales existent. Elles se choisissent selon l’état de santé de la patiente et de son âge :
- Par voie abdominale : le chirurgien suspend l’organe qui a glissé au ligament se trouvant à l’avant de la colonne vertébrale. L’intervention a lieu par coeliochirurgie. C’est la technique la plus utilisée chez les femmes jeunes ;
- Par voie vaginale lorsque la femme est plus âgée ou qu’elle présente une contre indication à l’intervention par voie abdominale.
Prévention
Le périnée est souvent fragilisé par les grossesses et les accouchements. Sa perte de tonicité est à l’origine de divers problèmes : fuites urinaires dans certaines circonstances (toux, rires, effort), sensation de gêne et de pesanteur dans le bas du ventre ou perte de sensations lors des rapports sexuels. A plus long terme et en l’absence de prise en charge adaptée, la perte de tonicité peut provoquer une incontinence urinaire et un prolapsus génito-urinaire.
Il est donc important pendant une grossesse de bien suivre les recommandations du gynécologue, à savoir : éviter les efforts, se reposer et suivre les cours de préparation à l’accouchement. Après l’accouchement et dans les semaines qui suivent, il est primordial de ne pas porter de charges lourdes et de suivre la rééducation post-natale périnéale et abdominale afin de remuscler le périnée.

- Prévenir l’excès de poids en adoptant une bonne hygiène de vie avec une alimentation équilibrée ;
- Adapter toute activité sportive ;
- Prévenir et traiter la constipation ;
- Arrêter de fumer ;
- Avoir un suivi un gynécologique régulier.
Charline D., Docteur en pharmacie
Cet article vous a-t-il été utile ?