Salpingite
Une salpingite est une inflammation de l’une, voire des deux trompes utérines qui connectent l’utérus aux ovaires. Elle est fréquente chez les jeunes femmes et souvent liée à une infection bactérienne transmise sexuellement.
Définition et symptômes d’une salpingite
Une infection des trompes utérines fréquente chez les jeunes femmes
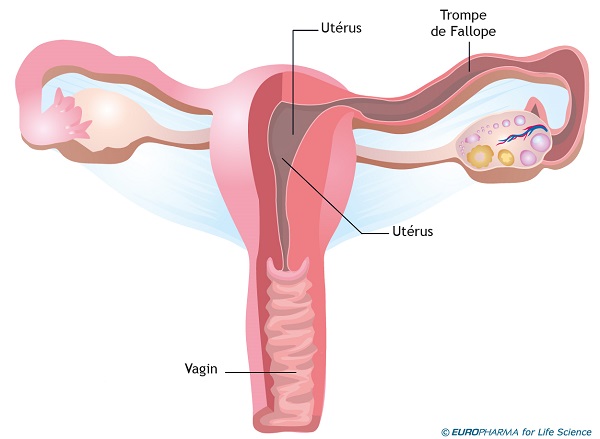
L’appareil génital féminin, dont la fonction principale est la reproduction, est constitué des trois structures suivantes :
- les ovaires,
- tractus génital comprenant l’utérus, les trompes utérines et le vagin,
- les glandes mammaires.
Les ovaires, localisés de part et d’autre de l’utérus, sont impliqués dans la production de cellules reproductrices (ou ovules) et dans la régulation hormonale. L’utérus est situé en arrière de la vessie et en avant du rectum. C’est un organe creux et extensible destiné à accueillir le fœtus. Il est prolongé par deux conduits de quelques millimètres de diamètre et d’une dizaine de centimètres de long : ce sont les trompes utérines ou les trompes de Fallope. Chacune d’elles est reliée à un ovaire, conduisant ainsi, chaque ovule à l’utérus afin qu’il soit fécondé.
Une salpingite est une infection des trompes utérines. Cette pathologie est fréquente chez les femmes, particulièrement chez les jeunes, et résulte généralement d’une infection par une bactérie transmise sexuellement. Dans 50% voire 70% des cas, elle passe inaperçue et est révélée à l’occasion d’un bilan de stérilité, dont elle peut être à l’origine.
L’inflammation peut avoir plusieurs origines. Le plus souvent, elle résulte d’une contamination lors d’un rapport sexuel non protégé ; il s’agit donc d’une IST (infection sexuellement transmissible). En effet, les bactéries remontent le vagin, traversent le col de l’utérus pour atteindre l’utérus puis arrivent au niveau des trompes. On parle d’infection génitale « haute ». Les bactéries les plus souvent en cause dans le cadre d’une IST sont : Chlamydiae trachomatis, Neisseria gonorrhoeae, Mycoplasma hominis ou Ureaplasma urealyticum.
Parfois, l’infection peut être liée à une intervention ou examen au niveau de l’utérus, par exemple une interruption volontaire de grossesse (IVG), une hystéroscopie (examen radiologique de l’utérus), la pose d’un stérilet ou un curetage utérin.
Enfin, la contamination peut survenir à la suite d’une appendicite ou d’une sigmoïdite (inflammation de la partie sigmoïde du colon) impliquant des bactéries vivant dans le tube digestif comme Escherichia Coli.
Plusieurs facteurs de risque à la salpingite sont connus notamment :
- l’âge de la femme (essentiellement entre 20 et 25 ans),
- le nombre de partenaires sexuels,
- le port d’un stérilet,
- un antécédent d’IST,
- la présence d’une infection de l’urètre (ou urétrite) récente chez le partenaire sexuel, ou encore
- la réalisation d’une intervention ou d’un examen endo-utérin.
Salpingite : des symptômes souvent absents
Dans la majorité des cas, la salpingite passe inaperçue, il n’y a donc aucun symptôme et le diagnostic est plus tardif, à l’occasion notamment d’un bilan de stérilité.
Lorsqu’il y a des symptômes, on parle de salpingite aiguë. Elle nécessite une prise en charge en urgence afin de limiter les risques de complications. Les symptômes sont divers :
- Douleurs pelviennes, plus précisément des douleurs des ovaires irradiant vers les cuisses et les organes génitaux. Elles sont plus intenses après un rapport sexuel, en fin de journée et à l’effort ;
- Fièvre élevée;
- Écoulements vaginaux jaunâtres;
- Brûlures lors de la miction (action d’uriner) et besoin fréquent d’uriner ;
- Perte de sang en dehors des règles;
- Troubles intestinaux (ballonnements abdominaux, nausées,constipation).
Avec un traitement, les symptômes d’une salpingite aiguë disparaissent en 2 à 3 jours et la patiente guérit sans séquelle. Cependant, les récidives sont possibles, dans 20% des cas lorsque le traitement est mal suivi ou si une nouvelle contamination a lieu.
En revanche, sans traitement, l’évolution est imprévisible. Elle guérit parfois spontanément, avec ou sans séquelles, comme elle peut dans certains cas engendrer certaines complications. Les complications précoces comme l’abcès de l’ovaire, la pelvipéritonite (inflammation du péritoine) et la phlébite pelvienne, sont rares mais sévères et représentent une urgence médicale. Il existe également des complications survenant plus tardivement comme la stérilité en raison des lésions au niveau des trompes, un risque de grossesse extra-utérine, des douleurs chroniques et enfin un « syndrome des ovaires polykystiques » (infection des ovaires caractérisée par la présence de kystes).
Salpingite, diagnostic et traitement
Comment diagnostiquer une salpingite ?
Au cours d’une consultation pour suspicion de salpingite, le médecin généraliste ou le gynécologue réalise une palpation abdominale et un toucher vaginal. S’il y a présence d’une salpingite, l’examen gynécologique révèle des douleurs de la trompe gauche ou droite ou au niveau du vagin, de l’utérus et des ovaires. Afin de confirmer le diagnostic, plusieurs examens peuvent être réalisés :
- Des analyses de sang pour détecter l’élévation du nombre de globules blancs (cellules immunitaires), conséquence d’une infection ou d’une inflammation ;
- Des sérologies (recherches de certains anticorps dans le sang) pour dépister la syphilis, les hépatites et le VIH;
- Des prélèvements avec analyse bactériologique afin d’identifier le germe responsable ;
- Un ECBU (examen cytobactériologique des urines) pour éliminer la possibilité d’une infection urinaire ;
- Une échographie de la partie inférieure du bassin afin de détecter les complications.
L’objectif de ces examens est d’éliminer les autres causes pouvant provoquer des symptômes similaires à la salpingite, comme l’appendicite, l’endométriose ou une pyélonéphrite aiguë (infection du rein) par exemple.
Dans certains cas, une cœlioscopie peut être prescrite, soit pour confirmer le diagnostic, soit en cas de suspicion de complication, soit dans le cas où la patiente envisage une grossesse future.
Par ailleurs, en cas de salpingite, le ou les partenaires de la patiente doivent également réaliser un ECBU, des prélèvements bactériologiques au niveau de l’urètre et des sérologies pour la syphilis, les hépatites et le VIH.
Traitement d’une salpingite
Dès le diagnostic confirmé, le traitement de la salpingite repose essentiellement sur la prise d’antibiotiques. Le traitement doit être débuté le plus tôt possible, sans attendre le résultat permettant d’identifier la bactérie en cause. Si besoin, une fois les résultats disponibles, le choix de l’antibiotique est adapté. Le traitement dure 14 jours, voire 21 jours s’il y a des complications.
Des antalgiques et antipyrétiques contre la douleur et la fièvre peuvent également être associés. Un arrêt de travail est nécessaire afin que la patiente puisse se reposer.
En cas de formes sévères de salpingite, l’hospitalisation de la patiente est nécessaire afin de procéder à une administration par voie intraveineuse des antibiotiques, et si besoin, à une intervention chirurgicale par cœlioscopie (par exemple, en cas d’abcès).
Par ailleurs, afin d’éviter toutes récidives, il est primordial que le ou les partenaires sexuels de la patiente soient eux aussi traités par antibiotiques.
Une fois le traitement instauré, le suivi médical repose sur :
- Une prise régulière de la température jusqu’à disparition de la fièvre ;
- Des palpations abdominales et touchers vaginaux réguliers tant qu’il y a des douleurs ;
- Des analyses de sang toutes les semaines jusqu’au retour à la normale des résultats ;
- Des prélèvements bactériologiques de contrôle ;
- Une cœlioscopie de contrôle, trois mois après la fin du traitement, dans les cas suivants : persistance des douleurs, désir de future grossesse.
Prévenir une salpingite
La prévention de la salpingite repose sur l’utilisation systématique d’un préservatif lors d’un rapport sexuel. En complément, certaines mesures d’hygiène intime permettent également de réduire le risque :
- Effectuer une toilette intime une à deux fois par jour seulement ;
- De pas nettoyer l’intérieur du vagin, mais uniquement les parties génitales externes ;
- Privilégier les savons doux non parfumés ou un produit d’hygiène intime non agressifs pour les muqueuses ;
- Éviter les gants de toilette ;
- Sécher bien la vulve après la toilette ;
- Aux toilettes, toujours s’essuyer d’avant en arrière.
Mis à jour par Charline D., Docteur en pharmacie le 16 octobre 2023
Sources :
– Salpingite. Ameli. Le 23 mars 2017. Mis à jour le 13 avril 2023.
– Appareil génital. Larousse. Consulté le 15 septembre 2017.
Cet article vous a-t-il été utile ?