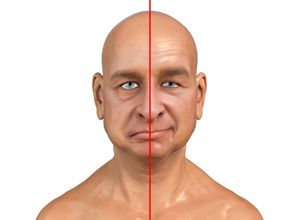
Paralysie faciale
Souvent, lorsque l’on emploie le terme de paralysie faciale, on parle en réalité de paralysie faciale périphérique. Ce type de paralysie est largement majoritaire et généralement d’origine virale. Le visage semble figé et sans expression. Le traitement repose sur quelques mois de rééducation et la prise de médicaments.
Qu’est-ce que la paralysie faciale ?
La paralysie faciale périphérique désigne la perte partielle ou totale du fonctionnement de certains muscles faciaux. Elle résulte d’une atteinte du nerf facial, dont l’origine est bien souvent méconnue.
À savoir ! Le nerf facial est complexe et possède plusieurs fonctions. Il part du bas et de l’arrière du crâne pour finir au niveau du visage en passant par l’oreille. Il permet de commander les muscles de la face et d’une partie de l’oreille, la perception du goût au niveau de la langue, les sécrétions nasales, lacrymales et salivaires et assure la sensibilité d’une partie de l’oreille.Lorsque le nerf facial est atteint, l’ensemble de ses fonctions sont altérées. On distingue un nerf facial innervant la partie gauche du visage et un autre pour le côté droit. Ainsi, les troubles affectent généralement qu’une seule partie du visage. On parle de paralysie faciale périphérique, lorsque le nerf est atteint sur son trajet à l’extérieur du cerveau et de paralysie faciale centrale lorsqu’il est touché à l’intérieur du cerveau.
La paralysie faciale centrale, aussi appelée déficit facial central, prédomine sur la partie basse du visage. Elle se traduit par un affaissement de la commissure des lèvres, une impossibilité de siffler ou gonfler les joues, une attraction de la bouche vers le côté non atteint lors d’un sourire. Ce déficit est très souvent associé à une paralysie d’une moitié du corps (hémiplégie). De plus, les mouvements réflexes sont conservés contrairement aux mouvements volontaires.
Quelles en sont les causes ?
Les causes de la paralysie peuvent être nombreuses :
- Traumatiques, en cas de choc ou accident responsable d’une fracture de la base du crâne ou d’une plaie au niveau de la glande salivaire, de séquelles de chirurgie de l’oreille, de la glande parotide ou d’un nerf, d’un traumatisme du nerf facial chez le nouveau-né lors d’un accouchement ;
- Infectieuses, par exemple au cours d’un zona de l’oreille, d’une infection au VIH, de la maladie de Lyme ou d’une infection locale comme une otite ;
- Pathologiques avec certaines maladies, par exemple le diabète, la sclérose en plaques, la sarcoïdose ou la polyradiculonévrite (maladie auto-immune des nerfs périphériques) ;
- Tumorales dues à une tumeur neurologique ou de la glande parotide.
Cependant, pour 72% des paralysies faciales périphériques, aucune cause n’est identifiée. On parle alors de « paralysie faciale aiguë idiopathique ». Cette affection toucherait 15 à 30 individus sur 100 000 avec un pic vers 40 ans.
Les symptômes de la paralysie faciale
Les symptômes de la paralysie faciale peuvent s’installer brutalement, notamment après un traumatisme ou un zona, ou au contraire progressivement lorsqu’elle est le fait d’une pathologie telle que le diabète.
Certains signes peuvent annoncer la survenue de l’affection :
- Engourdissement de la face ;
- Douleurs à l’arrière des oreilles.
L’intensité des symptômes varie d’un patient à un autre. On peut ainsi avoir une paralysie de la face qui est totale ou simplement partielle.
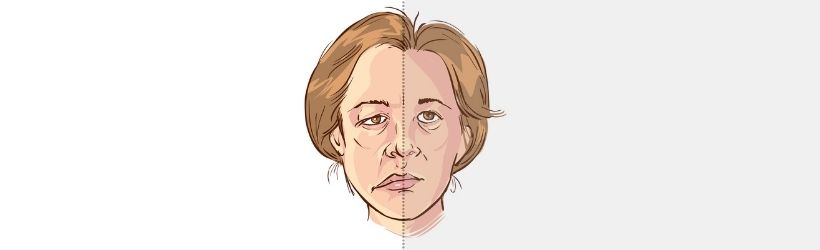
Les symptômes se traduisent par une absence de mimiques avec d’un côté du visage l’œil et la bouche qui semblent pendre donnant une allure asymétrique au visage.
Ce dernier est qualifié de peu expressif. Les rides du front sont effacées et il est impossible pour le patient de le plisser. L’œil est ouvert et larmoyant avec une paupière inférieure pendante. Le patient ne peut pas fermer son œil ce qui implique un risque de lésions de la cornée. La bouche est déformée et paraît tendre vers le côté non touché du visage lors des mouvements. Le patient ne peut pas siffler, gonfler les joues et boit, mange et parle très difficilement. Les joues sont creusées, la commissure des lèvres est tombante et le sillon naso-labial (entre le nez et la bouche) est effacé.
À savoir ! Lorsque la totalité du visage est paralysée : il est sans expression, on dit qu’il est « atone ».Des signes non musculaires sont également caractéristiques de la paralysie faciale périphérique : une sécheresse oculaire, une altération du goût, une diminution des sécrétions salivaires et de la sensibilité d’une partie de l’oreille, et une amplification des sons perçus provoquant une sensation douloureuse.
L’évolution de la paralysie
Une paralysie faciale idiopathique (sans cause connue) évolue favorablement dans la majorité des cas. La guérison débute dans les 15 jours et survient en moins de 2 mois. En cas de paralysie complète, la récupération est plus lente et peut rester partielle dans 20% des cas. Les séquelles existent et peuvent être : une persistance d’un trouble de la mobilité sur la moitié du visage, une contraction faciale (hémi-spasme), des mouvements involontaires lors d’un mouvement concernant une autre partie du visage (par exemple fermeture d’un œil lors du gonflement des joues), et dans de rares cas des larmoiements lors des repas (syndrome des larmes de crocodiles).
En cas de non-récupération après 6 mois ou si la paralysie faciale récidive, le médecin prescrit des examens complémentaires afin de rechercher une cause qui n’aurait pas été détectée lors des premiers examens.
Lorsque la paralysie est due à une cause sous-jacente, son évolution dépendra de celle de la pathologie.
Comment est diagnostiquée cette pathologie ?
Dans un premier temps, le médecin traitant réalise un examen clinique complet au cours duquel il évalue le fonctionnement musculaire. Il localise l’atteinte du nerf, en recherche sa cause et évalue le degré de sévérité de l’affection ainsi que sa rapidité d’installation. Le patient est ensuite adressé vers un spécialiste tel que le neurologue, le médecin ORL et l’ophtalmologiste.
Pour confirmer le diagnostic, d’autres examens peuvent être prescrits : un bilan sanguin, un bilan ORL (test d’audition et examen du tympan), une exploration de l’activité nerveuse au niveau du nerf (électroneuronographie) et de l’activité musculaire au niveau de la face (électromyographie). Dans certains cas plus graves, une IRM ou un scanner peuvent être utiles.
Quels sont les traitements contre la paralysie faciale ?
L’objectif du traitement de la paralysie est d’accélérer la récupération, prévenir les complications et atténuer les symptômes. Lorsqu’une cause existe, les traitements la ciblent. Ils peuvent également être prescrits en cas de séquelles. Les traitements sont adaptés selon le type de paralysie et son évolution. C’est l’équipe médicale (médecin traitant, ORL, neurologue, ophtalmologiste, etc.) qui décide de sa nature.
Lorsque la paralysie est idiopathique, le traitement médicamenteux initial repose sur la prescription de corticoïdes à forte dose, le port d’un pansement sur les yeux la nuit et des instillations de collyre ou de pommade antiseptique le jour afin de limiter le risque de complications oculaires. Dans certains cas de paralysies sévères, la prescription d’un traitement antiviral semble efficace. La kinésithérapie permet de rééduquer le visage par des massages et la pratique régulière de mouvements de la face afin de maintenir le tonus musculaire. Plus rarement, une intervention chirurgicale peut être nécessaire pour décomprimer le nerf ou protéger la cornée.
Lorsque la paralysie a une cause identifiée, le traitement dépend de cette dernière. Il peut être médicamenteux : antiviraux pour le zona, antibiotique pour la maladie de Lyme, etc. Le traitement peut également être chirurgical : décompression du nerf, suppression d’une tumeur, etc.
En cas de séquelles, peuvent être proposés : une rééducation par kinésithérapie, une intervention chirurgicale pour restaurer les connexions nerveuses, des injections de toxine botulique ou une correction chirurgicale de certains troubles moteurs.
Publié le 16 novembre 2017 par Charline D. Mis à jour par Alexia F., Docteure en Neurosciences, le 23 mai 2022.
– Paralysie faciale. cen-neurologie.fr. Consulté le 23 mai 2022.
Cet article vous a-t-il été utile ?