Migraine
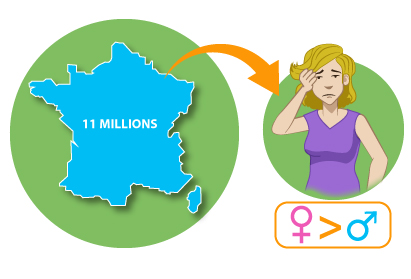
Caractérisée par des crises répétées sous forme de violents maux de tête (céphalées), la migraine est une maladie neurologique plutôt bénigne mais très handicapante : 12% des adultes ainsi que 5 à 10% des enfants sont concernés, soit 11 millions d’individus. Mais ce mal de tête pulsatif pourrait toucher un plus grand nombre de victimes étant donné l’ignorance encore trop importante de malades vis-à-vis de la douleur.
Les différentes migraines : description
Tout le monde est susceptible de subir une migraine, mais c’est la répétition des crises, pouvant intervenir plusieurs fois par an, comme plusieurs fois par semaine et durer quelques heures, voire quelques jours, qui permet de parler de maladie migraineuse.
La migraine est l’une des pathologies neurologiques les plus fréquentes dans la population, source de handicap fonctionnel important, de coûts indirects élevés (arrêts de travail, diminution de l’efficacité au travail…) et de dégradation de la qualité de vie des patients atteints. En France, tandis qu’on estime le nombre d’individus concernés à 12%, seulement deux tiers d’entre euxsont régulièrement suivis en consultation. Le suivi médical permet au patient migraineux d’avoir un diagnostic fiable. Il permet d’organiser sa vie quotidienne avec la migraine, de comprendre les conséquences et la sévérité de la migraine, ses causes, ses facteurs déclenchants et au final mettre en place un traitement efficace.
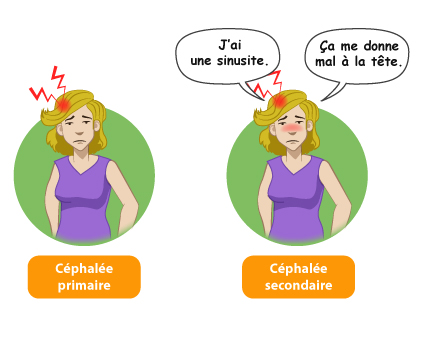
Céphalée primaire ou secondaire ?
Le terme de « céphalée » fait référence plus familièrement à ce que l’on appelle aussi les « maux de tête ». La céphalée est une douleur ressentie au niveau du crâne et/ou du visage. Les céphalées touchent une grande partie de la population. Elles peuvent avoir de multiples causes. On distingue les céphalées primaires, qui sont des pathologies en elles-mêmes, des céphalées secondaires, liées à un autre problème médical dont certaines sont des urgences.
Comment les différencier ?
Un interrogatoire et un examen clinique sont nécessaires, et souvent suffisants, pour déterminer si une céphalée est primaire ou secondaire. La pratique d’un examen complémentaire (scanner ou IRM) n’est justifiée qu’en cas de signes cliniques ou d’évolution de la douleur atypique.
Prévalence
La migraine affecte 11 millions de personnes (dont une majorité sont des femmes), soit environ 12% de la population adulte et 5 à 10 % des enfants.
Quel que soit l’âge, la prévalence* de la migraine est plus importante chez la femme que chez l’homme (les femmes sont 2 à 3 fois plus touchées que les hommes), contrairement aux céphalées épisodiques non migraineuses (comme les céphalées de tension) qui sont à peu près toujours équivalentes chez l’homme et la femme.
La migraine débute avant 40 ans dans 90% des cas. Elle diminue progressivement après 40 ans. Après la ménopause, la prévalence de la migraine décroît fortement chez la femme.
La chronicité est plus importante chez la femme (4,18% de la population) que chez l’homme (1,62%).
A savoir ! La prévalence se définit par le nombre de personnes atteintes de la maladie à un moment donné.
Causes et conséquences de la migraine
Les causes
Chez les individus migraineux, une prédisposition génétique est souvent en cause : les neurones souffrent d’une plus grande excitabilité que celle d’une personne lambda. Le patient se trouve donc plus vulnérable face à des facteurs déclenchants (souvent cumulés) comme le stress, la fatigue, l’état émotionnel, les hormones… Mais attention, prédisposition génétique ne signifie pas forcément hérédité : la migraine ne se transmet pas forcément aux générations suivantes.

Plus de deux tiers des migraineux souffrent de migraine sans aura (correspondant aux signes annonciateurs et associés). Les autres subiraient des troubles neurologiques transitoires, heureusement réversibles, avant la crise proprement dite.
Conséquences de la migraine
Les symptômes de la migraine rendent pénible toute activité et obligent souvent les patients à s’allonger dans le noir. En dehors des crises, le patient migraineux évite les situations déclenchantes ainsi que les facteurs favorisants qu’il a identifié. Ces conduites d’évitements altèrent sa qualité de vie : soirée chez des amis gâchée, spectacle annulé…
Les situations susceptibles de déclencher les migraines, quelles sont-elles ?
- Un changement soudain de rythme de vie : le stress, une contrariété, un sommeil irrégulier, des troubles de l’alimentation, le manque d’exercice physique ;
- La consommation de certains aliments ou certaines boissons ayant un effet excitant sur l’organisme : l’alcool est considéré comme le facteur le plus puissant. Les additifs comme les nitrites (présents notamment dans la charcuterie), l’aspartame (en remplacement du sucre dans les produits allégés) sont d’autres éléments pointés du doigt ;
- Des facteurs sensoriels : certains bruits et odeurs puissantes difficiles à supporter ;
- Des facteurs hormonaux : chez la femme, la diminution brutale de certaines sécrétions hormonales au cours du cycle menstruel peut entraîner une migraine dite cataméniale ;
- Les conditions météorologiques telles qu’un temps pluvieux ou venteux peut aussi jouer sur le déclenchement des migraines.
À savoir ! Les migraines menstruelles (ou cataméniales) surviennent 2 jours avant ou pendant les trois premiers jours des règles, et sont caractérisées par des céphalées particulièrement fortes et de longue durée accompagnées parfois de nausées et vomissements sévères. Il s’agit en général de migraines sans aura, donc sans anomalies neurologiques transitoires. Elles sont caractéristiquement plus difficiles à traiter que d’autres migraines, fréquemment réfractaires aux médicaments habituels, et ont tendance à récidiver après une amélioration passagère. Le diagnostic est établi au moyen d’un calendrier des règles et des crises.
En identifiant ses propres facteurs déclenchants et en adoptant une bonne hygiène de vie, il devient ainsi possible de réduire la fréquence de ses crises migraineuses.
Par ailleurs, la migraine a aussi des répercussions socio-économiques importantes (arrêt de travail, diminution de la productivité professionnelle). Les conséquences varient généralement en fonction de l’intensité de la douleur, de la durée et de la fréquence des crises et des vomissements associés.
La crise migraineuse
Comment agir en cas de crise migraineuse ?
Les crises migraineuses sont imprévisibles. Toutefois, des signes prémonitoires sont parfois identifiés la veille ou quelques heures avant la crise de migraine : fatigue ou hyperactivité, somnolence, bâillements répétés, irritabilité, sensation de faim, euphorie ou état dépressif, constipation, sensation de froid…
Des signes neurologiques particuliers, précédant la migraine, sont appelés « aura ». Ces symptômes s’installent progressivement en quelques minutes et peuvent durer de 30 minutes à 1 heure. Ces migraines avec aura concerneraient près de 20 à 30% des migraineux.
Lorsque la migraine apparaît, l’aura disparaît totalement. Ces signes annonciateurs ont pour habitude de se produire du côté opposé de la tête à celui de la migraine et peuvent différer selon les personnes.
- L’aura peut être d’ordre visuelle : apparition de taches, points lumineux, perception déformée, vision floue, voire perte d’une partie du champ de vision ; On parle aussi dans ce cas présent de migraine ophtalmique.
- Mais aussi d’ordre sensitive : fourmillements et engourdissements d’un bras, du visage, picotements des doigts ou des lèvres ;
- Et enfin d’ordre aphasique : difficultés à s’exprimer, sensation de manque de mot.
Si le patient décide de ne pas prendre de traitement, la durée de la crise peut être de l’ordre de quelques heures (pas plus de 6 heures chez la moitié des migraineux). Chez environ 10% des personnes, la crise peut durer toutefois plus de deux jours.
Après la crise un bien-être est ressenti, ainsi qu’une grande fatigue parfois, qui peut durer plusieurs jours. Les critères IHS (Internationale Headache Society) définissent le caractère migraineux de la crise. La fréquence des crises de migraine est variable d’une personne à l’autre, de quelques-unes par an à plusieurs par mois.
Les maux de tête peuvent survenir à n’importe quel moment, il se peut alors que le patient n’ait pas toujours à disposition les médicaments nécessaires pour le soulager.
Voici quelques bons gestes simples à adopter :
- S’allonger dans une pièce calme et plutôt sombre ;
- Déposer un gant de toilette froid sur son front ;
- Ne pas hésiter à boire beaucoup d’eau pour éviter une déshydratation trop importante.
Traitements
Les traitements médicamenteux

- La prise d’antalgiques de niveau 1 tels que le paracétamol ou l’aspirine seule, associés ou non à un anti-nauséeux : ils présentent une efficacité plutôt modérée sur la douleur ;
- Un anti-inflammatoire non stéroïdien (ou AINS) (tel que le diclofénac, l’ibuprofène, le kétoprofène). Ces médicaments ne doivent pas être associés entre eux, ni à l’aspirine.
- Les triptans (tels que le zomigoro, l’imigrane) sont une autre classe de médicaments antimigraineux mais qui sont délivrés uniquement sur ordonnance. Ce type de traitement a une efficacité clinique au moment de la crise et non en cas de prévention ou lors de la phase d’aura. Ces médicaments peuvent être associés aux antalgiques et aux AINS mais sont déconseillés en association avec les dérivés ergotés ou IMAO.
- Enfin, les antalgiques contenant un opiacé (codéine, tramadol) ou un dérivé de la morphine sont aussi déconseillés en raison d’un risque d’abus.
Les plantes pour soulager les maux de tête : les meilleurs exemples
Les médecines douces permettent de se soulager et d’atténuer les douleurs, même si elles ne parviennent pas systématiquement à interrompre la crise. Parmi les meilleurs alliés des migraineux, on peut trouver :
- La grande camomille (Tanacetum parthenium): il s’agit de la plante emblématique de la migraine. Son efficacité a même été reconnue par l’OMS pour prévenir les crises de migraine.En traitement de fond sur plusieurs mois, cette plante permettrait de réduire la fréquence et l’intensité des symptômes (douleurs, nausées, vomissements, sensibilité aux bruits et aux odeurs).Comment l’utiliser ? On peut la prendre sous forme de tisanes ou sous la forme d’EPS (extrait fluide de plante fraîche standardisée) (disponible en pharmacie) à raison d’une cuillère à café le matin dans un grand verre d’eau avant le petit déjeuner, durant plusieurs mois.
- Le saule blanc : les éléments contenus dans l’écorce du saule blanc permettraient de calmer les maux de tête, surtout lorsque ceux-ci sont accompagnés de fièvre. Elle est considérée comme une véritable aspirine naturelle et ce, depuis près de 2 000 ans.
Comment l’utiliser ? L’écorce de saule blanc peut s’utiliser sous la forme de décoction (à raison de 3 à 5 tasses par jour) avec une à deux cuillères à café d’écorce pour une tasse d’eau froide que l’on porte à ébullition durant cinq minutes avant de filtrer. On peut également la trouver en gélules ou en extraits secs ou liquides en pharmacie. - Les plantes riches en caféine : les plantes riches en caféine comme le café, le thé ou le maté sont souvent conseillées pour combattre les maux de tête. Dès l’apparition des premiers symptômes, la consommation d’une tasse de café permet de limiter rapidement l’intensité des maux de tête. En effet, cela favoriserait le « resserrage » des vaisseaux sanguins du cerveau et donc réduirait la douleur ainsi engendrée.
- La menthe poivrée (Mentha piperita) : utilisée sous la forme d’huile essentielle, la menthe poivrée permet de soulager rapidement les céphalées (dites de tension notamment) et cet usage serait d’ailleurs reconnu par l’Organisation Mondiale de la Santé (OMS) ainsi que l’Agence Européenne du Médicament (EMA).
Comment l’utiliser ? Pour ce faire, procédez à une application répétée (sous forme de massage) de cette huile sur le front, les tempes, la nuque et les lobes de l’oreille pour vous soulager : cette application serait tout aussi efficace que l’usage du paracétamol et ce en 15 minutes chrono !
À savoir ! L’acupuncture peut être aussi envisagée comme un véritable traitement de fond. Dans la lignée de la médecine traditionnelle chinoise, cette technique vise principalement à rétablir les flux énergétiques bloqués à certains endroits du corps (qui pourraient éventuellement être responsables de la migraine) en stimulant les méridiens (trajets de circulation d’un souffle) à l’aide de fines aiguilles.
Si les migraines sont favorisées par des facteurs ostéo-articulaires (dysfonctionnements musculo-squelettiques), l’ostéopathie pourrait apporter des solutions.
Si elles le sont davantage par des conditions de stress, la relaxation ou la sophrologie pourraient s’avérer intéressantes.
Les cas nécessitant une consultation
Enfin, dans certains cas, il peut s’avérer nécessaire de consulter auprès d’un médecin, notamment dans les situations suivantes :
- Lors de doutes sur la migraine en elle-même ;
- En cas de grossesse ;
- En cas d’altération trop importante de la vie sociale et professionnelle ;
- En cas de prise d’une contraception hormonale ;
- En cas de suivi d’un traitement incompatible avec les antalgiques ou les anti-inflammatoires non stéroïdiens (AINS) ;
- En cas de nécessité d’utilisation des médicaments contre la douleur plus de trois jours par semaine ;
- En cas d’inefficacité du traitement employé en automédication ou bien de crises récidivantes plus intenses. Dans ce cas, précisez au médecin le produit employé, le dosage et la fréquence des prises ;
- En cas de présentation d’effets secondaires au traitement entrepris par soi-même.
Lucie B., Biologiste spécialisée en E-santé, mis à jour par Charline D. le 10 avril 2020.
– Migraine : les symptômes, les facteurs déclenchants, l’évolution. Ameli Santé. Consulté le 10 avril 2020.
– Les traitements des migraines. Vidal. Consulté le 10 avril 2020.
Cet article vous a-t-il été utile ?