Ostéoporose
L’ostéoporose est une maladie osseuse fréquente, majoritairement liée au vieillissement. Cette maladie concerne 39 % des femmes âgées de plus de 65 ans et plus de 70 % au-delà de 80 ans. L’ostéoporose se caractérise par une diminution de la masse de l’os et une altération de la structure de l’os. La principale conséquence de l’ostéoporose est l’élévation du risque de fractures. Chaque année, on dénombre 400 000 fractures ostéoporotiques en France. Des fractures qui peuvent fortement compromettre l’autonomie des personnes âgées.
Qu’est-ce que l’ostéoporose ? Une maladie dégénérative de l’os
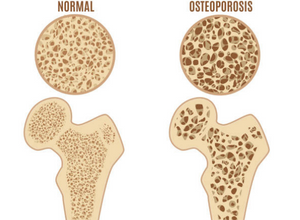
L’ostéoporose est une maladie qui affecte le squelette. Elle est caractérisée par une baisse de la résistance/ masse osseuse qui prédispose le patient à un risque plus important de fracture.
La densité osseuse combinée à la qualité osseuse reflète la résistance osseuse. La densité osseuse dépend du capital osseux et du niveau de perte osseuse ultérieure. La qualité osseuse dépend de plusieurs facteurs : l’architecture, le niveau de renouvellement du tissu osseux, l’accumulation de microlésions et la minéralisation.
L’os est un tissu vivant soumis à un remodelage permanent, fruit de processus de réparation et de renouvellement. L’os ancien est détruit par des cellules appelées ostéoclastes, tandis que l’os nouveau est formé par d’autres cellules, les ostéoblastes. Ce remodelage osseux est régulé par différents facteurs, dont des facteurs hormonaux.
Pour en savoir plus sur l’actualité de l’ostéoporose, retrouvez notre article consacré à la journée mondiale de l’ostéoporose : https://www.sante-sur-le-net.com/journee-mondiale-de-losteoporose/
D’où vient l’ostéoporose ? Les causes
L’ostéoporose correspond à un déséquilibre du remodelage osseux qui engendre une perte excessive de la masse osseuse et de son architecture. Cette perte conduit à une diminution de la résistance osseuse, et par conséquent à un plus grand risque de fracture. Deux types d’ostéoporose peuvent être distingués en fonction de leur cause : l’ostéoporose primaire et la secondaire.
L’ostéoporose primaire est la forme la plus fréquente, elle est liée principalement au vieillissement et touche 2 à 3 fois plus les femmes que les hommes, en raison de facteurs hormonaux. Pour rappel, 60 à 80 % du capital osseux de l’organisme est déterminé génétiquement. Le reste est lié aux habitudes de vie.
Le squelette grandit le plus juste avant la puberté : c’est à ce moment-là que les mesures de prévention sont les plus efficaces. La masse osseuse augmente rapidement pendant la première phase de la vie pour atteindre un maximum généralement vers l’âge de 20 ans. La trentaine passée, la masse osseuse diminue lentement au début, puis s’accélère, pour finalement aboutir à un déficit de 3 à 5 % tous les 10 ans.
Par ailleurs, chez la femme ménopausée – en raison de la baisse de l’exposition aux œstrogènes, cette perte de masse osseuse s’accélère rapidement dans un premier temps, puis elle est plus modérée au bout de 3 à 5 ans. Les spécialistes parlent volontiers d’ostéoporose post-ménopausique.
A l’âge de 80 ans, un homme a perdu environ 25 % de sa masse osseuse, et une femme 40 %. Cette réduction de la masse osseuse expose à des risques de fracture notamment du col fémoral, du poignet et des vertèbres.
Dans le cas de l’ostéoporose secondaire, l’atteinte osseuse est liée à :
- La prise prolongée de certains médicaments, notamment la progestérone, les corticoïdes, les hormones thyroïdiennes, certaines chimiothérapies ou encore certains anticonvulsivants ;
- D’autres maladies, comme des pathologies endocriniennes ou une maladie rénale chronique.
L’ostéoporose secondaire peut donc survenir à tous les âges de la vie. Elle se retrouve dans moins de 5 % des cas d’ostéoporose chez les femmes et environ 20 % chez les hommes.
Certaines pathologies, comme la polyarthrite rhumatoïde ne provoquent pas directement l’ostéoporose, mais peuvent accélérer son évolution.
Quelles sont les conséquences de l’ostéoporose ? Les fractures ostéoporotiques
L’ostéoporose est une maladie chronique, qui évolue au fil du temps. Dans les premiers stades, elle passe inaperçue. Puis progressivement, elle augmente le risque de fractures ostéoporotiques. Ces fractures se différencient des fractures traumatiques à deux niveaux :
- Elles surviennent à la suite d’un traumatisme mineur, voire en l’absence de traumatisme ;
- Elles touchent des os rarement touchés par des fractures traumatiques.
Les fractures ostéoporotiques les plus courantes sont les fractures vertébrales, les fractures du col du fémur et les fractures du poignet. Ces fractures peuvent nuire profondément à l’autonomie des patients et provoquer ou accélérer la dépendance des personnes âgées.
Les fractures vertébrales
Ces fractures surviennent à l’occasion de traumatismes mineurs (chute de sa hauteur) ou d’efforts modérés, ou même de manière spontanée.
Lors d’un épisode fracturaire vertébral compliquant une ostéoporose post-ménopausique, les douleurs siègent au niveau du rachis sans irradiation à caractère neurologique. Ces douleurs sont souvent très intenses, obligeant le malade à rester allongé pendant quelques jours à quelques semaines. Ces épisodes fracturaires peuvent parfois s’accompagner de troubles du transit intestinal.
Toutefois, on estime que 60 % des fractures vertébrales ostéoporotiques sont asymptomatiques (c’est-à-dire sans signe clinique). La diminution de taille des patients est alors le seul signe d’appel.
Au décours de la fracture vertébrale, les douleurs prennent une allure plus mécanique, dorsale ou lombaire, survenant lors de la mise en charge, de la marche, de la station debout, de la station assise ou des mouvements d’effort. Elles sont habituellement calmées par le repos. Elles peuvent s’accompagner de déformations vertébrales.
Les fractures du col du fémur
Il s’agit d’une fracture de l’extrémité supérieure du fémur, cette fracture est très douloureuse et empêche les mouvements du membre inférieur. Un alitement est donc nécessaire.
À savoir ! L’alitement prolongé peut entrainer des complications telles que des phlébites, infections urinaires ou encore pulmonaires. Ce risque est d’autant plus important que la fracture survient chez un sujet âgé.Les fractures du poignet
Les fractures du poignet sont appelées « fractures alarmes » car elles sont souvent la première manifestation de l’ostéoporose. Elles sont fréquentes chez les patientes atteintes d’ostéoporose post ménopausique. Elles surviennent généralement à la suite d’une chute amortie avec les mains (poignet en extension) et nécessite une immobilisation de l’avant-bras et parfois une intervention chirurgicale.
Comment savoir si je fais de l’ostéoporose ? Le diagnostic
Le dépistage de l’ostéoporose constitue un enjeu majeur de santé publique. Sans mesures de prévention ni traitement efficace, près de 40 % des Françaises et 15 % des Français âgés de 50 ans présenteront un risque de fracture ostéoporotique dans les années à venir.
Le dépistage et le diagnostic de l’ostéoporose repose sur un examen de référence, l’ostéodensitométrie. L’ostéodensitométrie est un examen médical de routine totalement indolore. Il permet de mesurer le contenu minéral osseux exprimé par rapport au capital osseux initial du patient. La mesure est faite au niveau de certaines zones clés du corps : hanche, colonne lombaire, poignet.
À savoir ! La densitométrie permet la mesure de la densité minérale osseuse (DMO). Elle est exprimée en g/cm2. Cet examen constitue un excellent reflet de la masse osseuse. A noter qu’il existe une variabilité de la DMO au sein de la population. Pour diagnostiquer et évaluer la sévérité de l’ostéoporose, les médecins utilisent un score déterminé à partir de l’ostéodensitométrie, le T-score. Trois situations se présentent :-
- Densité minérale osseuse normale : T-score > -1 ;
- Patient ostéopénique : -2,5 < T-score ≤ -1 : le patient n’est pas encore au stade de l’ostéoporose, mais sa masse osseuse commence à décliner ;
- Patient ostéoporotique : T-score ≤ -2,5.
- Patient ostéoporotique sévère : T score inférieur ou égal à – 2,5 et avec une ou plusieurs fractures
Le dépistage de l’ostéoporose est recommandé précocement dans un certain nombre de contextes :
- Une baisse de la taille de plus de 3 cm (sans douleur dans la majorité des cas) ;
- La survenue d’une fracture après 45 ans, en dehors d’un traumatisme important, quelle que soit sa localisation (poignet, côtes…) et même si la consolidation s’est faite correctement ;
- En présence d’un ou plusieurs facteurs de risque d’ostéoporose :
- Des antécédents familiaux ou personnels de fractures ;
- Une ménopause précoce (avant l’âge de 45 ans) ;
- Un tabagisme important ;
- Un faible indice de masse corporelle (IMC) ;
- Une consommation excessive d’alcool ;
- Des antécédents de corticothérapie prolongée ;
- Une immobilisation prolongée.
Chez la personne âgée, ce dépistage est recommandé systématiquement.
À savoir ! Comment faire la différence entre ostéoporose et arthrose ? L’ostéoporose et l’arthrose partagent un point commun, elles sont le plus souvent des maladies liées au vieillissement. Mais elles sont fondamentalement différentes. L’ostéoporose est une maladie de l’os, alors que l’arthrose est une maladie de l’articulation, en particulier du cartilage.D’autres facteurs sont pris en compte dans le diagnostic de l’ostéoporose, notamment l’âge du patient, mais aussi les éventuels facteurs de risque de chute, tels que des troubles visuels, des troubles psychomoteurs, des difficultés à se lever d’une chaise, ou encore la prise de médicaments psychotropes.
Quels sont les traitements de l’ostéoporose ?
La mise en place d’un traitement contre l’ostéoporose n’est pas systématique, car aucun traitement ne permet de la guérir. L’objectif des médicaments est de prévenir le risque de fracture. Ces médicaments doivent être pris sur plusieurs années, et présentent des effets secondaires. Avant toute prescription, le médecin devra évaluer la pertinence du traitement, en fonction de la situation du patient.
Pour limiter l’évolution de l’ostéoporose, il est capital de couvrir les besoins quotidiens en calcium et/ou en vitamine D. Tout déficit ou carence doit être compensé par l’alimentation et si besoin par un supplément nutritionnel adapté. Toute supplémentation doit être envisagée avec un professionnel de santé.
Les médicaments les plus utilisés dans le traitement de l’ostéoporose restent encore aujourd’hui les bisphosphonates. Ils sont disponibles par voie orale, à prendre quotidiennement ou mensuellement, ou par voie injectable (administré tous les trois mois ou une fois par an). Par voie orale, ces médicaments peuvent provoquer des effets secondaires importants (irritation de l’œsophage, troubles digestifs, réactions cutanées, ostéonécrose de la mâchoire).
Le raloxifène, administré par voie orale, est indiqué dans la prise en charge et la prévention de l’ostéoporose de la femme ménopausée. Il augmente le risque de thrombose veineuse et ne peut donc pas être utilisé chez les femmes ayant des antécédents de phlébite.
Le tériparatide est administré par voie sous-cutanée, tous les jours. Compte-tenu de son coût, il est réservé au traitement de l’ostéoporose chez l’homme et la femme ménopausée ayant eu au moins deux fractures vertébrales et sa durée est limitée à 18 mois.
Grâce aux progrès thérapeutiques, deux anticorps monoclonaux sont désormais disponibles dans le traitement de l’ostéoporose. Le dénosumab bloque les ostéoclastes, mais expose à certains effets secondaires (baisse du taux sanguin de calcium, nécrose de la mâchoire, fractures atypiques du fémur). Il s’administre tous les 6 mois par voie sous-cutanée. Le second anticorps, le romosozumab, agit sur les ostéoblastes. Il est indiqué dans le traitement de l’ostéoporose grave chez les femmes ménopausées présentant un risque élevé de fracture. Ce traitement est associé à un risque élevé d’accidents cardiovasculaires. Il s’administre une fois par mois pendant 12 mois par voie sous-cutanée.
Les médicaments de l’ostéoporose
| Classes thérapeutiques | Médicaments |
| Bisphosphonates |
Acide alendronique Acide risédronique Acide zolédronique (Ibandronate) |
| Modulateur sélectif des récepteurs androgéniques (SERM) |
Raloxifène |
| Analogue de l’hormone parathyroïdienne |
Tériparatide |
| Anticorps monoclonaux |
Dénosumab Romosozumab |
Parallèlement à ces traitements, les traitements hormonaux de la ménopause, encore appelés le traitement hormonal de substitution (THS), peuvent contribuer à ralentir la perte osseuse. Ils comprennent la prise d’œstrogènes, couplés selon les cas à la prise d’un progestatif.
Peut-on prévenir l’ostéoporose ?
Dès l’enfance, et tout au long de la vie, il est possible de constituer puis de préserver sa masse osseuse. Le mode de vie ne peut pas éviter la survenue de l’ostéoporose, qui reste inexorablement liée à l’âge, mais il peut retarder le début de l’ostéoporose et en limiter les conséquences, donc les fractures.
Pour une bonne santé osseuse, il faut dès l’enfance et l’adolescence, et tout au long de la vie d’adulte :
- Consommer des aliments riches en calcium et en vitamine D, pour couvrir l’ensemble des besoins quotidiens.
- Pratiquer une activité physique régulière et adaptée à sa capacité physique.
- Adopter une alimentation saine et équilibrée.
- Contrôler son poids corporel. Un faible indice de masse corporelle (IMC) (lien vers fiche : ) favorise la survenue de l’ostéoporose.
- Modérer sa consommation d’alcool, car l’alcool favorise l’aggravation de l’ostéoporose.
- Arrêter de fumer, car le tabac aussi est un facteur d’aggravation de l’ostéoporose.
La prévention est d’autant plus efficace qu’elle début tôt au cours de la vie et qu’elle se maintient au fil des années.
Pour en savoir plus sur l’ostéoporose et retrouver toute l’actualité, rendez-vous sur notre site spécialisé : https://www.mon-osteoporose.fr/
Mis à jour le 22 janvier 2024 par Estelle B., Docteur en Pharmacie
– Ostéoporose. www.ameli.fr. Consulté le 15 janvier 2024.
– Les médicaments de l’ostéoporose. www.vidal.fr. Consulté le 15 janvier 2024.
Cet article vous a-t-il été utile ?