Fibrillation atriale (ou fibrillation auriculaire)
La fibrillation atriale, ou fibrillation auriculaire (FA), est l’un des troubles du rythme cardiaque les plus fréquents. Les battements du cœur sont irréguliers : ils sont accélérés. Elle touche particulièrement les personnes âgées (4% après 65 ans et plus de 10% au-delà de 80 ans) et les patients ayant des antécédents de maladies cardiaques (par exemple une hypertension artérielle ou une atteinte des valves cardiaques). Sans traitement, elle est à l’origine de complications graves comme les Accidents Vasculaires Cérébraux (AVC) et l’insuffisance cardiaque.
Fibrillation atriale, définition et symptômes
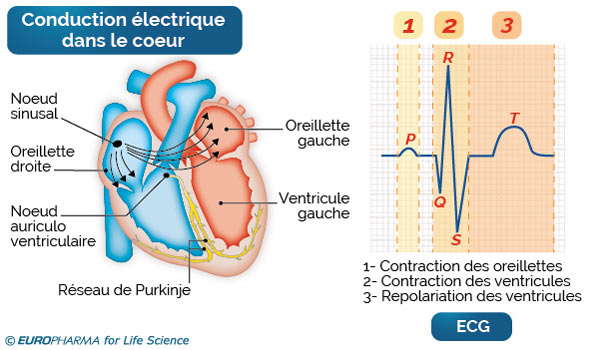
Le cœur est une pompe qui propulse le sang vers l’ensemble du corps via des artères. Cette pompe est en réalité constituée de muscles et de cavités (les oreillettes ou atria et les ventricules). C’est la contraction du muscle cardiaque qui envoie le sang hors du cœur. Cette contraction se déroule en plusieurs phases dans un ordre bien précis (le cycle cardiaque).
C’est une impulsion électrique, générée dans un point spécial du cœur, appelé nœud sinusal, situé dans l’oreillette droite, qui donne le signal de la contraction. Le courant électrique se propage ensuite aux 2 oreillettes, puis à un relais appelé nœud auriculo-ventriculaire. L’influx progresse ensuite dans les parois des ventricules par le réseau de Purkinje, provoquant leur contraction.
Cette activité électrique cardiaque peut se mesurer et se visualiser grâce à un électrocardiogramme (ECG).
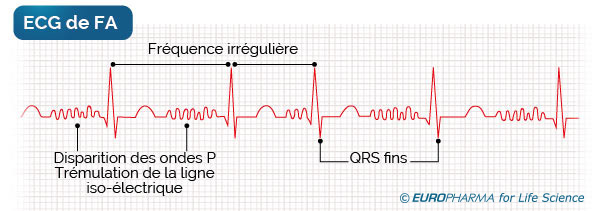
La fibrillation atriale survient lorsque l’activité électrique se dérègle au niveau des oreillettes, déclenchant un « ouragan électrique ». Les oreillettes se contractent alors très vite et sans coordination. Les ventricules s’épuisent à compenser la défaillance des oreillettes en augmentant leur fréquence de battement. Le cœur perd en efficacité.
Les facteurs déclenchant l’apparition d’une fibrillation auriculaire sont :
- Toutes les maladies cardiaques (cardiopathies) ;
- L’hyperthyroïdie ;
- L’hypertension ;
- Un infarctus aigu du myocarde ;
- La BPCO, l’obésité, le diabète et les maladies rénales chroniques font également partie des facteurs favorisants de la fibrillation atriale.
Parfois aucune cause n’est retrouvée (FA idiopathique).
L’alcoolisme et le tabagisme sont des facteurs de risques pour toutes ces pathologies menant à la FA.
Deux formes de fibrillation atriale
La fibrillation auriculaire peut se présenter sous 2 formes :
- FA paroxystique: se manifeste sous forme de crises aigües de quelques secondes à quelques heures. La personne ressent de façon brutale des palpitations (battements cardiaques rapides et désordonnées) dans la poitrine. Ces crises, souvent angoissantes, peuvent s’accompagner de fatigue, mais dans d’autres cas elles passent inaperçues même pour le sujet atteint ;
- FA permanente: les troubles sont permanents et souvent associés à ceux d’une cardiopathie sous-jacente. Le patient ressent des palpitations et des douleurs dans la poitrine. Il est essoufflé. Ces symptômes sont parfois masqués et on découvre la FA à l’occasion d’une insuffisance cardiaque ou d’un infarctus.
Le plus souvent, la FA paroxystique évolue vers une forme permanente.
À savoir ! La fibrillation atriale est souvent responsable de la décompensation (aggravation) d’une maladie cardiaque installée.La FA est responsable de 2 types de complications :
- La formation de thrombus (ou caillot de sang) dans l’oreille gauche. Du fait de la mauvaise contraction de l’atrium (oreillette), le sang stagne et peut s’agréger pour former un thrombus. La migration de ce caillot dans les vaisseaux sanguins jusqu’au cerveau est responsable d’un AVC. La migration peut également se produire au niveau des artères des jambes.
- Au fil du temps, la FA souvent associée à une pathologie cardiaque sous-jacente mène vers l’insuffisance cardiaque congestive. La pompe ne fonctionne plus correctement et des symptômes tels que l’essoufflement et un œdème des poumons apparaissent.
Fibrillation auriculaire, diagnostic et traitement
Le diagnostic de la FA repose sur l’interrogatoire du malade, sur l’auscultation et sur divers examens :
- Un ECG qui permet de détecter le rythme cardiaque anormal.
- Un Holter ECG
En cas de FA paroxystique, le trouble du rythme n’étant pas permanent, on équipe le patient d’un Holter ECG qui enregistre le rythme cardiaque sur 24 heures. Il s’agit d’un petit boitier porté par le malade toute la journée pendant qu’il vaque à ses occupations habituelles ;
- Une échocardiographie (échographie du cœur), pour rechercher une cardiopathie.
Le suivi médical est réalisé par le médecin traitant et le cardiologue. Régulièrement, des examens sanguins et des bilans cardiovasculaires sont effectués afin de suivre l’évolution de la maladie et l’impact du traitement mis en place.
Prise en charge de la fibrillation atriale
Le traitement de la FA a 2 objectifs : prévenir la formation de caillot (et donc d’AVC) et ralentir la fréquence cardiaque.
On utilise des médicaments dits « anticoagulants » comme la warfarine (un antivitamine K, en injection) ou les Nouveaux Anticoagulants Oraux tels que le dabigatran, le rivaroxaban ou l’apixaban. Ces médicaments, très efficaces pour lutter contre les AVCs, exposent à des complications de saignements, notamment suite à des chutes, fréquentes chez les personnes âgées. Pour les antivitamines K, des contrôles sanguins réguliers sont nécessaires.
Parfois des antiagrégants plaquettaires sont prescrits (aspirine).
Pour normaliser la fréquence cardiaque, on utilise des bétabloquants (propanolol), certains inhibiteurs calciques (diltiazem) ou les digitaliques (digoxine).
Le patient doit être régulier dans la prise de ces traitements, à savoir tous les jours aux mêmes heures. Le traitement anticoagulant ne doit pas être interrompu sans un avis médical. Ce type de pathologie requiert généralement un traitement à vie. L’automédication est fortement déconseillée en raison d’un risque d’interaction médicamenteuse trop important.
A noter ! Avec les anticoagulants, certaines précautions doivent être respectées :- Le respect strict des doses prescrites ;
- Le signalement de la prise du traitement à tous les professionnels de santé ;
- La surveillance des effets indésirables tels qu’un saignement des gencives, des selles sanglantes, des règles plus abondantes, du sang dans les urines, une pâleur inhabituelle, une fatigue anormale, des maux de tête importants, etc.
- En cas de prise d’AVK, un bilan sanguin est à réaliser chaque mois. Il est également conseillé de limiter les aliments riches en vitamine K (choux, brocolis, etc.) pour ne pas déséquilibrer les résultats de l’INR.
En cas de besoin, il est parfois nécessaire de régulariser le rythme cardiaque par cardioversion électrique (application d’un courant électrique bref sur la poitrine du patient) ou à l’aide de certains médicaments (amiodarone).
À savoir ! La fréquence cardiaque est le nombre de battements cardiaques par minute (mesurable par la prise du pouls). Le rythme cardiaque représente lui la qualité et la coordination des différentes phases de contraction du cœur. L’ECG met en évidence à la fois la fréquence (nombres de complexe PQRST par minutes) et le rythme cardiaque (forme et taille des ondes PQRST).Il est également conseiller d’arrêter de fumer et de prendre certaines mesures en cas de surpoids grâce à une alimentation équilibrée et une activité physique régulière (en fonction de ses capacités).
Publié le 27 septembre 2017 par Isabelle V., journaliste scientifique. Mis à jour le 11 octobre 2022 par Charline D., Docteur en pharmacie.
– Fibrillation auriculaire : symptômes, diagnostic, évolution. ameli.fr. Consulté le 11 octobre 2022.
Cet article vous a-t-il été utile ?