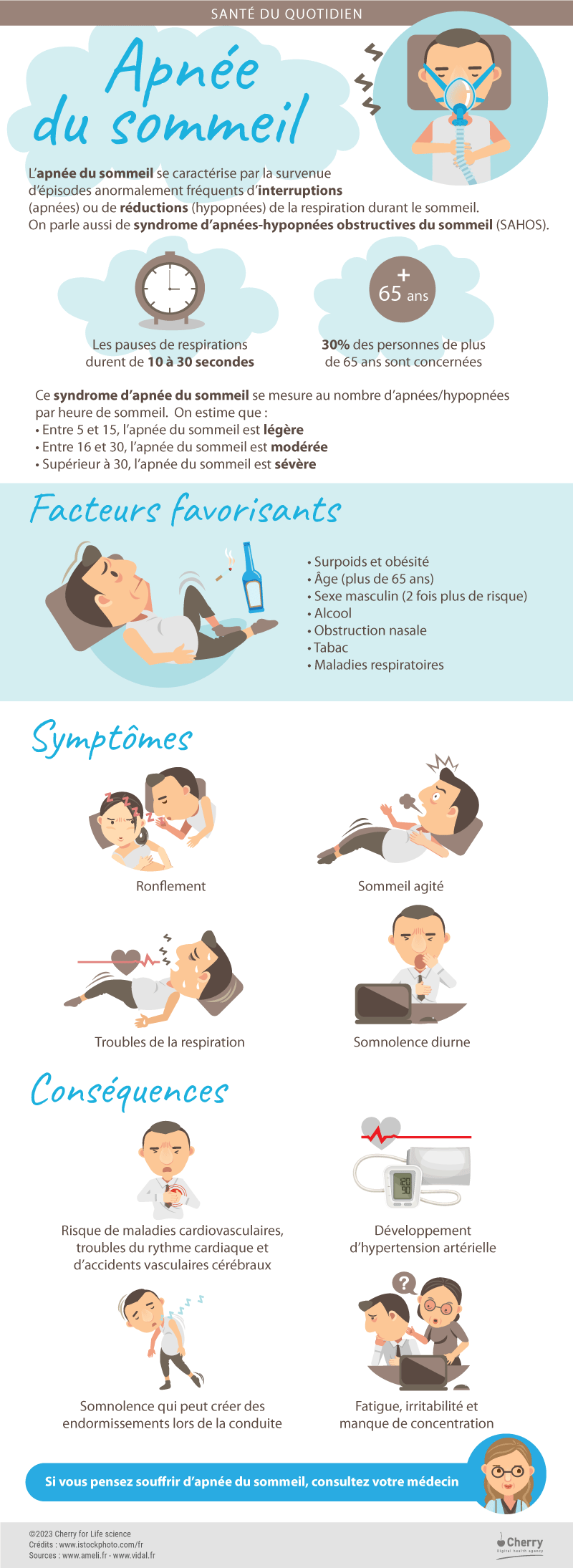
Apnée du sommeil, syndrome d’apnées-hypopnées obstructives du sommeil (SAHOS)
Près d’une personne de plus de 65 ans sur trois est concernée par le syndrome d’apnée du sommeil, un trouble ventilatoire nocturne. Les pauses respiratoires au cours de la nuit impactent non seulement la vie quotidienne et la qualité de vie, mais aussi la santé du patient, avec une augmentation du risque de maladies cardiovasculaires, de maladies métaboliques et d’une mortalité prématurée. Un syndrome qu’il faut pouvoir diagnostiquer le plus tôt possible.
Qu’est-ce que l’apnée du sommeil ?
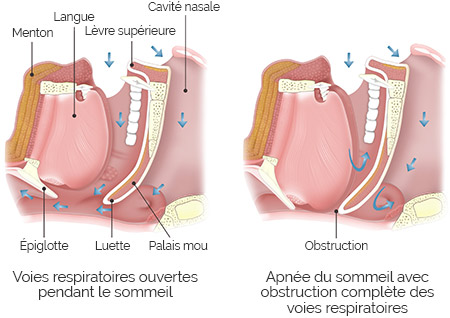
L’apnée du sommeil désigne un trouble ventilatoire nocturne, associé à des pauses respiratoires. Il est également appelé le syndrome d’apnées du sommeil ou le syndrome d’apnées-hypopnées obstructives du sommeil (SAHOS). Il se manifeste par des pauses respiratoires (apnées) ou des réductions significatives (hypopnées), répétées et incontrôlées, de la respiration pendant le sommeil.
Ce syndrome est lié à de fréquents épisodes d’obstruction complète ou partielle des conduits respiratoires de l’arrière gorge, conséquence du relâchement des muscles des parois du pharynx. L’obstruction partielle des voies respiratoires entraine des vibrations et ainsi le ronflement. L’apnée, elle, est due au blocage du passage de l’air via l’obstruction des voies respiratoires supérieures.
À savoir ! Les ronflements ne sont pas un symptôme spécifique du syndrome d’apnée du sommeil. On peut ronfler sans souffrir d’apnée du sommeil !Le SAHOS se manifeste par des pauses de la respiration pendant 10 à 30 secondes minimum, à raison d’au moins cinq événements par heure de sommeil. Certains patients connaissent plusieurs dizaines, voire plusieurs centaines d’apnées au cours d’une même nuit.
La réduction ou l’interruption de la ventilation pendant le sommeil entraîne un manque en oxygène. Un système d’alerte se déclenche alors dans le cerveau, provoquant un micro-éveil et ainsi, la contraction des muscles, l’ouverture de la trachée et la restauration du passage de l’air.
D’où vient le syndrome d’apnée du sommeil ?
Difficile de connaître avec exactitude le nombre de Français touchés par l’apnée du sommeil. En effet, le plus souvent, le patient lui-même ne s’aperçoit pas des pauses respiratoires et des micro-réveils au cours de la nuit. Même s’il se sent souvent fatigué, il ne fait pas le lien de manière évidente avec ce syndrome.
Les chiffres publiés seraient donc des sous-estimations des données réelles. Toutefois, quelques tendances se dégagent. Le syndrome d’apnée du sommeil toucherait deux fois plus les hommes que les femmes et son incidence augmenterait avec l’âge, en particulier à partir de 65 ans. L’âge constitue ainsi le principal facteur de risque d’apnées du sommeil. En effet, le vieillissement est associé à une perte de souplesse des voies aériennes respiratoires conduisant à une plus grande facilité « d’effondrement » du pharynx.
À savoir ! Les enfants aussi peuvent être touchés par le SAHOS. Près de 2% des enfants âgés de deux à six ans seraient concernés. Le plus souvent, l’apnée du sommeil chez l’enfant est liée à la présence d’amygdales de volume important, qui obstruent partiellement les voies respiratoires, ou à l’existence de malformations facialesD’autres facteurs de risque d’apnée du sommeil ont été identifiés :
- Le surpoids et l’obésité : l’apparition de dépôts graisseux le long du pharynx entraînerait un rétrécissement des voies aériennes et donc une diminution du volume du conduit respiratoire.
- Le syndrome métabolique ;
- Le diabète de type 2.
Quels sont les signes du syndrome d’apnée du sommeil ?
Les symptômes de l’apnée du sommeil surviennent au cours du sommeil et donc principalement la nuit :
- Des ronflements sévères et quotidiens ;
- Des épisodes d’étouffement, de respiration haletante pendant le sommeil ;
- Une reprise de respiration bruyante ;
- Un sommeil agité, entrecoupé de micro-éveils à répétition ;
- Un sommeil non réparateur ;
- Un besoin d’uriner plus d’une fois au cours de la nuit (nycturie) (ce symptôme peut être confondu chez les hommes avec les signes de l’hypertrophie bénigne de la prostate.
Généralement, le patient n’a pas conscience de ces symptômes. Son conjoint, un parent peut par contre en être le témoin. Connaître les signes de l’apnée du sommeil peut aider à l’identifier et inciter le patient à consulter. Un conjoint qui ronfle fort est peut être atteint du syndrome d’apnée du sommeil !
Mais le syndrome d’apnée du sommeil produit également des effets pendant l’éveil au cours de la journée :
- Une somnolence diurne excessive, non expliquée par d’autres facteurs ;
- Une fatigue et une irritabilité ;
- Des troubles de la mémoire et de l’attention ;
- Une baisse de la libido ;
- Des maux de tête.
Le syndrome d’apnée du sommeil n’affecte pas que la respiration. En perturbant le sommeil, il affecte la santé globale de l’individu. Ainsi, des liens ont pu être mis en évidence entre le SAHOS et différentes maladies chroniques :
- Des maladies cardiovasculaires, notamment l’hypertension artérielle et les troubles du rythme cardiaque ;
- Des maladies métaboliques.
Comment savoir si j’ai un syndrome d’apnée du sommeil ?
Diagnostiquer le syndrome d’apnée du sommeil est déterminant pour préserver la qualité de son sommeil, limiter les conséquences sur sa santé et améliorer sa qualité de vie. Parlez-en à votre médecin au moindre doute !
Lors de la consultation médicale, le médecin récolte les informations concernant les troubles ressentis par le patient ou observés par son entourage. Le médecin peut également proposer au patient de tenir un agenda dans lequel seront précisés les horaires des perturbations nocturnes et diurnes. Le médecin peut également utiliser des questionnaires adaptés pour évaluer la somnolence et l’impact sur la qualité de vie.
Le diagnostic du syndrome d’apnée du sommeil nécessite d’effectuer un bilan du sommeil, réalisé par un médecin spécialiste au sein d’une unité du sommeil. Le bilan du sommeil est établi grâce à l’utilisation de deux techniques différentes :
- La polygraphie ventilatoire nocturne enregistre l’électrocardiogramme, les mouvements respiratoires et le débit d’air entrant et sortant par les narines. Elle nécessite un enregistrement qui dure au moins six heures.
- La polysomnographie est plus complète que la polygraphie. Elle enregistre plusieurs paramètres physiologiques tels que l’activité cérébrale, l’activité cardiaque, l’activité musculaire ou encore les mouvements des globes oculaires. La polysomnographie permet de confirmer la gravité de l’apnée du sommeil, en déterminant les stades du sommeil ainsi que le nombre, la durée et la gravité des apnées.
Le niveau de sévérité de l’apnée du sommeil se mesure au nombre d’apnées/hypopnées par heure de sommeil (IAH ou indice d’apnées/hypopnées) :
- Entre 5 et 15 évènements par heure, l’apnée du sommeil est légère ;
- Entre 16 et 30 évènements par heure, l’apnée du sommeil est modérée ;
- Plus de 30 évènements par heure, l’apnée du sommeil est sévère.
Quels sont les traitements de l’apnée du sommeil ?
Face au syndrome d’apnée du sommeil, des solutions existent, en fonction de la sévérité des symptômes et des conséquences sur la santé et la qualité de vie.
Des mesures hygiéno-diététiques sont essentielles chez tous les patients et peuvent même être le seul traitement dans les formes légères d’apnée du sommeil. Ces mesures s’appuient sur :
- Le contrôle du poids corporel et une perte de poids si nécessaire ;
- L’arrêt de la consommation ou de l’exposition à certaines substances (alcool, tabac, drogues et psychotropes) ;
- Un changement de position pour dormir, par exemple en dormant sur le côté et pas sur le dos ;
- Une bonne hygiène du sommeil ;
- Une alimentation saine et équilibrée ;
- Une activité physique régulière.
Pour les formes modérées à sévères de l’apnée du sommeil, des traitements médicaux sont possibles :
- La pression positive continue ou CPAP (Continuous Positive Airway Pressure) : un appareil envoie pendant la nuit de l’air dans les voies respiratoires avec une légère surpression pour lever l’obstruction des voies respiratoires ;
- L’orthèse avancée mandibulaire ou propulseurs mandibulaires poussent la mâchoire inférieure vers l’avant et bloquent la langue dans sa position normale. L’orthèse est réalisée sur mesure et mise en place le soir pour toute la nuit.
Enfin, dans certains cas rares d’échec des traitements, un traitement chirurgical peut être proposé aux patients présentant des anomalies anatomiques majeures de la sphère ORL ou maxillo-faciale, telles que de très grosses amygdales ou une petite mâchoire. La chirurgie est ainsi plus fréquente chez les enfants atteints d’un syndrome d’apnée du sommeil.
Estelle B., Docteur en Pharmacie
– Syndrome d’apnées du sommeil. www.inserm.fr. Consulté le 26 mars 2024.
– Le syndrome d’apnée du sommeil. institut-sommeil-vigilance.org. Consulté le 26 mars 2024.
Cet article vous a-t-il été utile ?