Agranulocytose

Une agranulocytose est un désordre hématologique qui se caractérise par un taux anormalement bas, voire une absence de certains globules blancs (les polynucléaires neutrophiles) dans le sang. Cette affection expose à un risque plus important d’infection. Dans les cas les plus graves, Le pronostic vital peut être engagé dans les cas les plus graves. L’agranulocytose est majoritairement d’origine médicamenteuse, auto-immune ou toxique. Le diagnostic d’une agranulocytose nécessite la réalisation d’un hémogramme, plus précisément une NFS, et d’un myélogramme. Le traitement dépend de la cause et de la sévérité de l’affection. Une agranulocytose est une urgence vitale en raison du risque infectieux. Le patient doit être hospitalisé au plus tôt pour recevoir les soins appropriés.
Définition et symptômes d’une agranulocytose
Qu’est-ce que c’est ?
Une agranulocytose est une diminution du nombre de polynucléaires neutrophiles dans le sang. On parle aussi de neutropénie profonde ou d’insuffisance grave de polynucléaires neutrophiles.
À noter ! Le terme d’agranulocytose est surtout employé pour désigner une absence totale de ce type de globules blancs dans le sang.
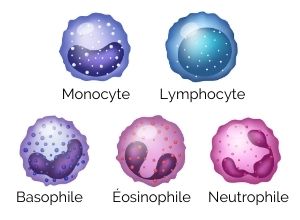
Les polynucléaires neutrophiles sont des globules blancs.
À savoir ! Les globules blancs sont présents dans le sang et sont produits dans la moelle osseuse. Ils représentent la deuxième grande famille cellulaire présente dans le sang, après les globules rouges. Ils sont indispensables pour l’organisme puisqu’ils permettent de lutter contre les infections, aussi bien virales que bactériennes. On distingue plusieurs types de globules blancs : Les polynucléaires basophiles (moins de 2% des globules blancs), les polynucléaires éosinophiles (entre 4 et 5% des globules blancs), les polynucléaires neutrophiles qui sont majoritaires, les monocytes et les lymphocytes (dont les lymphocytes B et les lymphocytes T) qui représentent environ 30% des globules blancs.
Les polynucléaires neutrophiles constituent la principale défense de l’organisme contre les infections bactériennes et fongiques. Ils représentent entre 45 et 75% de la totalité des globules blancs qui circulent dans le sang. Sans les polynucléaires neutrophiles, l’organisme est vulnérable aux infections. En dessous de 1 500 neutrophiles par microlitre de sang, le risque infectieux augmente. On peut commencer à utiliser le terme d’agranulocytose, ou du moins de neutropénie profonde lorsque le taux de neutrophiles est inférieur à 500. Le risque de développer une infection est alors extrêmement important. La moindre bactérie, même habituellement inoffensive, peut provoquer une infection.
Une agranulocytose peut avoir différentes origines dont 2 principales :
- L’utilisation ou la destruction massive de polynucléaires neutrophiles par rapport à leur production : infections bactériennes, certains médicaments, maladies auto-immunes (par exemple la maladie de Gougerot), des troubles allergiques ;
- Une production diminuée, à l’occasion d’un cancer, d’une infection virale ou bactérienne, d’une atteinte de la moelle osseuse, d’une chimiothérapie ou radiothérapie, ou plus rarement d’un trouble héréditaire rare (maladie de Kostmann).
La maladie ou syndrome de Kostmann est une neutropénie congénitale sévère caractérisé par un taux de polynucléaires inférieur à 200 par mm3 de sang. Chaque année, il concerne 1 naissance sur 250 000. Cette maladie se traduit par la survenue d’infections bactériennes ou mycosiques à répétition.
Quels symptômes ?
Les symptômes d’une agranulocytose ne sont pas caractéristiques. Elle est généralement découverte en même temps qu’une infection. Celle-ci se manifeste par une fièvre et une angine douloureuse en général.
L’affection peut se compliquer par divers types d’infections, qui peuvent être localisées à un tissu (pneumonie par exemple), ou se propager dans le sang (septicémie).
Lorsque l’agranulocytose est la conséquence d’un traitement, les patients se plaignent de fièvre avec frissons, d’éruption cutanée, d’une infection ORL qui ne guérit pas, d’une bronchite ou d’un gonflement des ganglions lymphatiques. Une agranulocytose médicamenteuse survient très rapidement. Elle est immédiate lorsqu’il s’agit d’une réexposition à un traitement responsable du trouble, ou survient en 7 à 15 jours lors d’un premier contact.
Diagnostic et traitement d’une agranulocytose
Quel diagnostic ?
La réalisation d’une NFS permet de compter et d’analyser les cellules sanguines au microscope sur un échantillon sanguin obtenu par une simple prise de sang. Un très faible nombre voire une absence de neutrophiles indique une agranulocytose.
À savoir ! Un bilan sanguin n’est généralement prescrit que lorsqu’il existe des symptômes faisant évoquer un trouble hématologique. Sinon, il est réalisé en routine dans le cadre du suivi de certaines pathologies (maladies auto-immunes, cancer, etc.) où l’agranulocytose représente un potentiel effet indésirable du traitement prescrit.
Une agranulocytose est généralement prévisible et d’origine connue. C’est notamment l’un des effets indésirables surveillés chez les patients sous chimiothérapie ou sous certains médicaments (un antipsychotique : Olanzapine par exemple).
Lors de la découverte d’une agranulocytose, la première cause recherchée est médicamenteuse. Le patient est interrogé sur ses traitements ou une potentielle exposition à des toxiques. Lorsque celle-ci est écartée, le médecin va rechercher la présence d’infections ou de maladies susceptibles d’engendrer un effondrement du taux de neutrophiles dans le sang. Pour cela, il réalise un myélogramme. Cet examen consiste à prélever une petite quantité de moelle osseuse, sous anesthésie locale. L’échantillon obtenu est analysé au microscope pour étudier si son aspect, le nombre de précurseurs neutrophiles et leur développement sont normaux. En clair, un myélogramme permet au médecin de savoir si l’affection est en lien avec une production insuffisante ou une utilisation excessive.
Certains examens complémentaires peuvent être prescrits en cas de doute, par exemple un scanner de l’abdomen lorsque le patient se plaint de gêne intestinale.
Quel traitement ?
Le traitement d’une agranulocytose dépend de sa cause, elle requiert cependant systématiquement une hospitalisation.
L’évolution d’une agranulocytose est favorable lorsque les mesures nécessaires sont rapidement mises en place. Elles comprennent l’arrêt immédiat du traitement en cause et la mise du patient sous antibiothérapie par voie intraveineuse. La plupart du temps, les patients traités sont placés en chambre stérile compte tenu de leur fragilité infectieuse. Les neutropénies profondes peuvent s’aggraver rapidement et évoluer vers le décès du patient, une prise en charge hospitalière en urgence est indispensable.
Concernant la maladie de Kostmann qui est un trouble héréditaire rare, la prise en charge repose sur l’administration d’un facteur de régulation de la production des polynucléaires neutrophiles appelé GCSF. Parfois, une transplantation de cellules souches peut être envisagée.
Lorsque l’agranulocytose est causée par une maladie comme un cancer ou une maladie auto-immune, la prise en charge du trouble repose sur le traitement de cette maladie.
À noter ! La prévention des agranulocytoses reste le meilleur traitement. En effet, les patients qui suivent un traitement connu pour provoquer des agranulocytoses doivent bénéficier d’un suivi renforcé. Tout antécédent d’agranulocytose doit être pris en compte lors de la prescription d’un traitement susceptible d’en induire (par exemple les antithyroïdiens et certains antipsychotiques, certaines chimiothérapies).
Les patients fragiles, doivent adopter certaines mesures en complément afin de prévenir autant que possible les infections :
- Se laver régulièrement les mains ;
- Eviter les blessures, par exemple en se brossant les dents avec une brosse à dents à poils souples pour ne pas irriter les gencives, en utilisant des gants pour le jardinage ou le ménage, en utilisant un rasoir électrique plutôt qu’à lame ;
- Hydratation quotidienne de la peau ;
- Eviter les contacts avec les personnes malades (par exemple un rhume ou une grippe) ;
- S’assurer que les vaccins sont à jour.
Charline D., Docteur en pharmacie
– Neutropénie congénitale sévère. orpha.net. Consulté le 3 mars 2021.
Cet article vous a-t-il été utile ?