Pneumopathie (Pneumonie)
La pneumonie (pneumopathie) est l’infection respiratoire basse la plus fréquente. Elle correspond à une infection aiguë des poumons et est généralement d’origine virale ou bactérienne. Les enfants sont parmi les sujets les plus exposés à cette infection, de même que les personnes âgées et/ou fragiles. Dans les pneumonies bactériennes, sont généralement retrouvées deux agents pathogènes, le pneumocoque et Mycoplasma pneumoniae.
Qu’est-ce qu’une pneumonie ?
La pneumonie, également appelée une pneumopathie, se définit comme une infection respiratoire aiguë des poumons. Elle appartient aux infections respiratoires basses, par opposition aux infections respiratoires hautes, qui touchent les voies ORL, comme :
- La rhinopharyngite (le rhume) ;
- L’angine ;
- La sinusite ;
- Ou encore l’otite.
Selon l’origine de l’infection, on distingue les pneumopathies communautaires, qui sont contractées en dehors d’une collectivité ou d’un établissement de santé, et les pneumopathies nosocomiales. Les agents pathogènes en cause sont parfois différents.
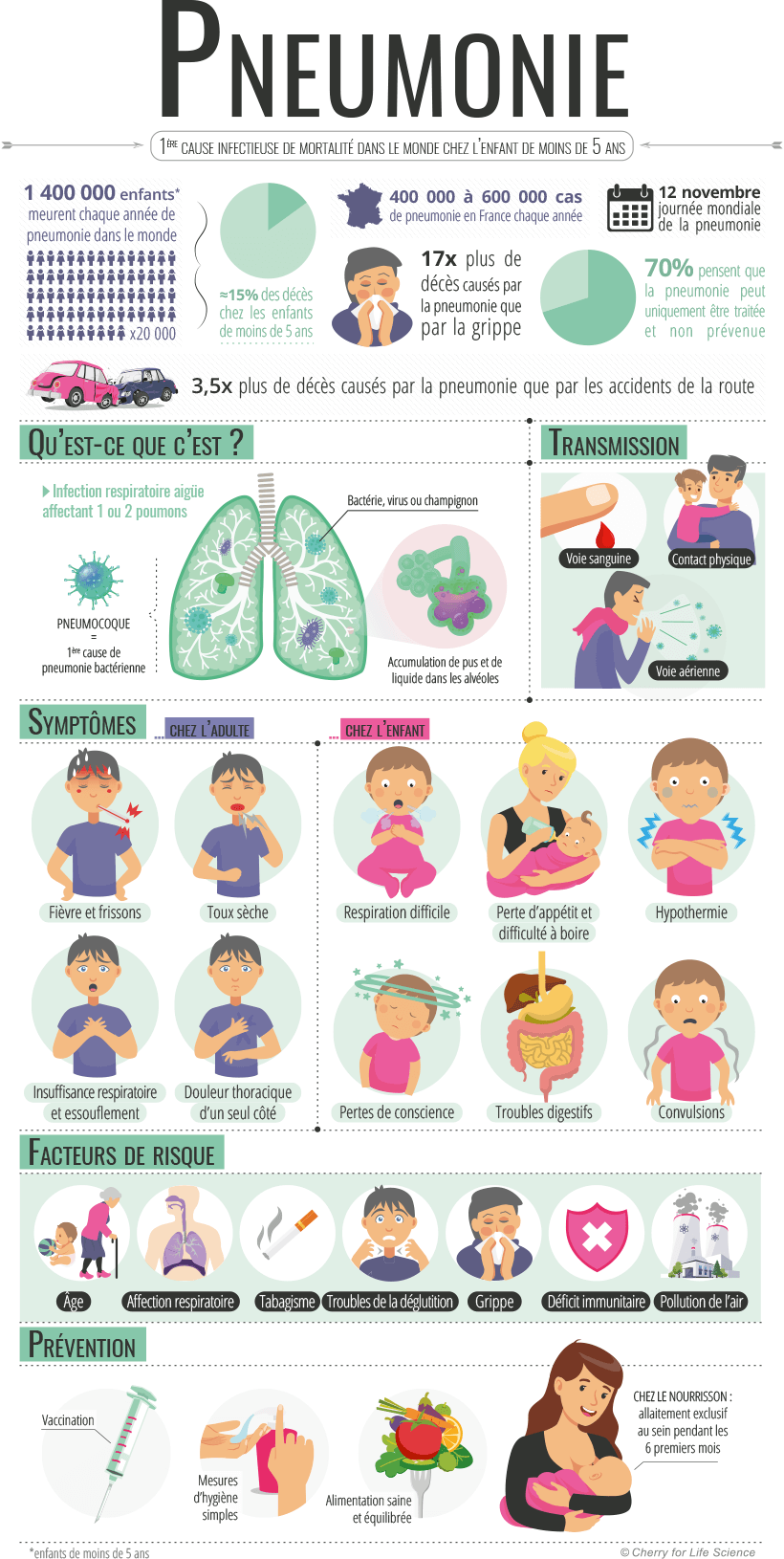
Les pneumonies touchent aussi bien les enfants que les adultes. Si en France, la mortalité liée aux pneumonies est faible chez les enfants, grâce aux traitements et à l’accès aux soins, les pneumonies sont responsables dans le monde de 14 % des décès chez les enfants de moins de 5 ans.
Les agents pathogènes, présents dans l’air inspiré, pénètrent dans les poumons et provoquent une inflammation, qui provoque la formation de pus et de liquide dans les alvéoles pulmonaires.
Quels sont les germes responsables d’une pneumonie/pneumopathie ?
Comme pour de nombreuses infections respiratoires, les pneumonies peuvent être d’origine virale ou bactérienne, mais aussi plus rarement d’origine fongique, voire parasitaire. Les virus les plus fréquemment impliqués sont les virus responsables des rhumes, mais aussi les virus de la grippe saisonnière et de la Covid-19. Les bactéries impliquées dans les pneumonies sont le plus souvent les pneumocoques (Streptococcus pneumoniae). Mais d’autres bactéries peuvent être rencontrées :
- Mycoplasma pneumoniae;
- Chlamydia pneumoniae;
- Legionella pneumophila, entraînant une légionellose ;
- Haemophilus influenzae.
Si les enfants comme les adultes peuvent être exposés à une pneumonie, certains facteurs de risque peuvent favoriser l’apparition d’une pneumonie :
- L’âge, l’infection est plus répandue avant 2 ans et après 65 ans ;
- L’existence d’une pathologie pulmonaire, par exemple l’asthme, la mucoviscidose, la BPCO, etc.;
- Une hospitalisation, particulièrement en réanimation ;
- Un déficit immunitaire comme l’infection par le VIH ou la prise d’un traitement immunosuppresseur par exemple ;
- La prise d’une chimiothérapie anticancéreuse ;
- Le tabagisme ;
- Les troubles de la déglutition.
Comment se manifeste la pneumonie ?
Les symptômes de la pneumonie sont variables selon le germe responsable, l’âge et l’état de santé général du patient. Les symptômes les plus courants sont :
- Une fièvre élevée associée à des frissons ;
- Une toux sèche;
- Des douleurs thoraciques souvent d’un seul côté mais parfois diffuses, généralement renforcées par la toux ou la respiration ;
- Un essoufflement;
- Des nausées et des vomissements ;
- Une diarrhée.
Ces symptômes ne sont pas spécifiques d’une pneumonie et peuvent se rencontrer dans d’autres contextes. En cas de doute, demandez conseil à un professionnel de santé (médecin, pharmacien).
Chez les personnes fragiles (personnes âgées, nourrissons ou personnes immunodéprimés, une altération de l’état général peut apparaître.
Il faut rapidement consulter un médecin en cas de :
- Fièvre élevée avec une toux à crachats verdâtres ou teintés de sang ;
- Confusion ;
- Difficulté à respirer ;
- Rhume ou autre maladie virale s’aggravant ;
- Maladie chronique, surtout si elle est pulmonaire.
Si votre nourrisson, ne s’alimente ou ne boit plus, respire difficilement, souffre de perte de conscience ou de convulsions, il faut se diriger très rapidement vers le pédiatre ou le médecin traitant.
La pneumonie est-elle une infection grave ?
Diagnostiquée et prise en charge de manière adaptée, la pneumonie guérit généralement en 2 à 3 semaines, sans séquelles. Mais des complications restent possibles, en particulier chez les sujets fragiles. Parfois une hospitalisation est nécessaire.
Certains facteurs semblent favoriser la survenue de complications, par exemple l’âge (plus de risque au-delà de 65 ans), certaines pathologies (insuffisance cardiaque, maladie rénale ou hépatique, BPCO) ou antécédents (AVC, pneumonie), etc.
Comment savoir si j’ai une pneumonie ?
Contrairement aux idées reçues, une toux persistante n’est pas toujours le signe d’une pneumonie. Il peut s’agir d’une bronchite, le plus souvent virale, qui guérira spontanément en quelques jours. La toux, même après un rhume, peut persister pendant 2 à 3 semaines.
En cas de symptômes évocateurs, le médecin ausculte le patient et perçoit en cas de pneumonie, des bruits particuliers à l’auscultation pulmonaire, c’est un foyer de crépitants, souvent localisé sur l’un des poumons. Pour confirmer le diagnostic, une radiographie des poumons est prescrite et met en évidence le foyer infectieux pulmonaire. Dans certains cas, une prise de sang peut être prescrite en parallèle.
Quels sont les traitements de la pneumonie ?
La pneumonie nécessite un traitement antibiotique, lorsque son origine bactérienne est confirmée. Le choix du traitement antibiotique dépend de la bactérie mise en cause.
| Situation clinique | Antibiotiques prescrits |
| Pneumonie à pneumocoque | Amoxicilline (+ acide clavulanique chez les personnes fragiles)
Spiramycine ou pristinamycine en cas de contre-indication à l’amoxicilline |
| Pneumonie à Mycoplasma pneumoniae | Clarithromycine ou azithromycine
Spiramycine ou roxithromycine Pristinamycine ou doxycycline en cas de contre-indication aux autres antibiotiques |
Des médicaments antifongiques et antiparasitaires sont indiqués dans les pneumonies associées à ces germes.
Parallèlement, des traitements symptomatiques peuvent être associés, en particulier du paracétamol pour soulager les douleurs et la fièvre. Les sirops et autres traitements antitussifs sont fortement déconseillés. La toux cessera en 2 à 3 semaines, grâce au traitement.
À savoir ! Chez certains patients fragiles (jeunes enfants, personnes âgées, …), une hospitalisation peut être nécessaire.La vaccination contre les infections à pneumocoque pour prévenir la pneumonie
Les gestes barrière et une bonne hygiène au quotidien sont des moyens utiles et efficaces de prévenir les infections respiratoires, dont la pneumonie. Pour les personnes présentant des facteurs de risque, la meilleure prévention reste la vaccination contre les infections invasives à pneumocoque, la principale bactérie responsable de pneumonie.
À savoir ! La vaccination contre les infections invasives à pneumocoque permet non seulement de protéger contre certaines pneumonies, mais aussi contre d’autres infections provoquées par cette bactérie, notamment des méningites ou des septicémies.Depuis le 1er janvier 2018, tous les nourrissons doivent obligatoirement être vaccinés contre les infections à pneumocoques avec le vaccin à 13 valences. Le schéma de vaccination comporte trois doses de vaccins, administrées à 2, 4 et 11 mois. A partir de l’âge de 2 ans, les personnes non vaccinées et présentant des facteurs de risque d’infection invasive à pneumocoque peuvent se faire vacciner selon le schéma vaccinal suivant :
- Une dose de vaccin à 23 valences ;
- Deux mois plus tard, une dose de vaccin à 13 valences.
Ces sujets sont également invités à se faire vacciner chaque année, contre la grippe saisonnière et la Covid-19. Demandez conseil à votre médecin ou votre pharmacien pour en savoir plus sur cette vaccination.
Estelle B., Docteur en Pharmacie
– Pneumonie de l’enfant. www.who.int. Consulté le 28 mars 2024.
Cet article vous a-t-il été utile ?