Indigestion

Une indigestion, médicalement appelée dyspepsie, désigne la difficulté de l’estomac à évacuer un excès d’aliment. En réalité, l’indigestion n’est pas une maladie mais plutôt un ensemble de symptômes. Elle se traduit par des douleurs ou gênes abdominales parfois associées à un ballonnement, des nausées, une constipation, des diarrhées, des flatulences ou des éructations. Ce trouble est généralement sans gravité mais il est conseillé de consulter un médecin s’il survient chez un enfant ou lorsqu’il perdure ou s’accompagne de certains symptômes (fièvre, sang dans les selles, jaunisse, par exemple). Lorsqu’il est nécessaire, le diagnostic médical repose sur l’interrogatoire du patient, l’examen clinique et des examens complémentaires si le médecin suspecte une pathologie sous-jacente. La prise en charge repose essentiellement sur le repos et sur le soulagement des symptômes, et de la pathologie sous-jacente le cas échéant.
Définition et symptômes d’une indigestion
Qu’est-ce qu’une indigestion ?
Une indigestion est une affection courante provoquée par un repas que l’appareil digestif peine à digérer, soit parce qu’il est trop copieux, trop gras ou trop rapide. Ce trouble est dans la majorité des cas transitoire et sans gravité.
Les causes d’indigestion peuvent être nombreuses.
Une indigestion aigüe peut survenir après l’ingestion d’un repas copieux, d’alcool ou de certains médicaments (par exemple les anti-inflammatoires non stéroïdiens et certains antibiotiques). A noter qu’une indigestion peut également être le symptôme d’une crise cardiaque. En effet, certains patients ressentent qu’une sensation de gêne plutôt qu’une douleur thoracique.
Les indigestions récurrentes peuvent être en lien avec un cancer de l’estomac ou de l’œsophage, un reflux gastro-œsophagien, une gastrite, un ulcère gastroduodénal et une achalasie. L’achalasie est une diminution des contractions rythmiques de l’œsophage associée à un relâchement anormal du muscle œsophagien.
Quels symptômes ?
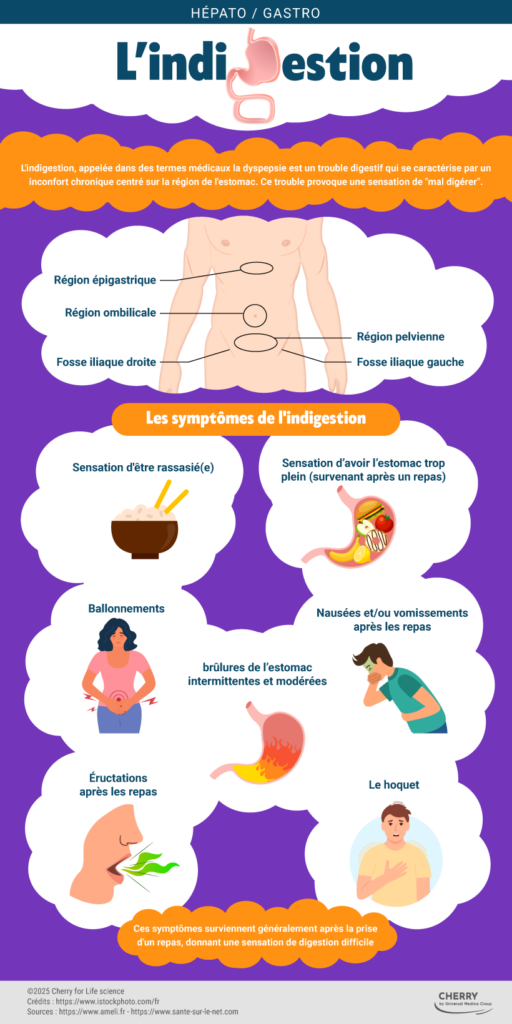
Une indigestion peut se manifester par divers symptômes dont le principal est une douleur mal définie et désagréable dans la partie haute de l’abdomen. Cette sensation gênante peut durer plusieurs heures et s’estomper après un repos en position allongée.
Certains symptômes peuvent être avant-coureurs, notamment la présence de gaz dans le ventre, une sensation de satiété avant la fin du repas, une sensation de satiété désagréable juste après le repas, des brûlures d’estomac ou remontées acides le long de l’œsophage, des nausées et vomissements.
Dans les cas les plus préoccupants, l’indigestion se traduit par :
- Des vomissements et nausées avec parfois du sang ;
- De la fièvre ;
- Un teint pâle ;
- Une faiblesse générale ;
- Des selles noires ;
- Une perte de poids rapide ;
- Des maux de tête ;
- Des difficultés pour déglutir ;
- Des difficultés pour respirer ;
- Une transpiration excessive.
Ce type de symptômes témoignent généralement de la présence d’une pathologie sous-jacente et nécessitent une consultation médicale.
Une indigestion dure entre 1 et 2 jours et n’entraîne de complications que dans de rares cas. Plus rarement, sans soins adaptés, l’indigestion permanente peut s’aggraver en intoxication alimentaire. L’incontinence fécale est également une des complications possibles.
Diagnostic et traitement de l’indigestion
Quel diagnostic ?
Une consultation médicale est recommandée lorsque l’indigestion persiste plus de 2 semaines ou en cas de présence de certains symptômes comme une perte de poids inexpliquée, une perte d’appétit de plusieurs jours, des vomissements importants, des selles foncées ou une jaunisse.
Lors de la consultation, le médecin pose d’abord quelques questions sur les symptômes et les antécédents médicaux du patient. L’objectif pour le médecin est d’obtenir une description claire des symptômes, sur leur fréquence ou sur l’existence de récidives, sur leurs circonstances de survenue et sur les facteurs aggravants ou au contraire les facteurs bénéfiques. Il procède ensuite à l’examen clinique. Ces observations orientent le médecin sur l’origine du trouble et sur les examens complémentaires à réaliser.
Les résultats d’éventuels examens antérieurs sont demandés en cas de troubles gastro-intestinaux et/ou cardiaques connus.
En cas de signes évoquant une pathologie chronique, une endoscopie par voie haute et des analyses de sang peuvent être prescrits par le médecin. L’endoscopie digestive haute permet d’observer la partie supérieure de l’appareil digestif, à savoir l’œsophage, l’estomac et le duodénum (partie haute de l’intestin grêle). On parle également d’ « endoscopie gastroduodénale » ou de « fibroscopie gastroduodénale ». L’examen est réalisé à jeun et sous anesthésie locale ou générale à l’aide d’un endoscope (tube souple muni d’une caméra et d’une lampe).
Quel traitement ?
Dans la majorité des cas, une indigestion ne nécessite pas de traitement spécifique. Il est, en effet, inutile de consulter son médecin, sauf en cas de symptômes pouvant évoquer une intoxication alimentaire, ou lorsque plusieurs membres de la famille ont les mêmes symptômes.
Les patients sont souvent soulagés par du repos et/ou la prise d’un traitement symptomatique si besoin. Par exemple, le patient peut obtenir sans ordonnance des antispasmodiques en cas de douleurs abdominales, des antiémétiques en cas de vomissement ou des anti-diarrhéiques en cas de diarrhée.
Quelques mesures peuvent être utiles en cas d’ingestion :
- Limiter sa consommation de nourriture et boire régulièrement de l’eau ;
- Se faire vomir peut accélérer la récupération ;
- Reprendre l’alimentation progressivement en mangeant léger pendant quelques jours.
A noter ! Diverses plantes peuvent être utilisées pour lutter contre une indigestion : le fenouil, l’aneth, la menthe poivrée, le cumin, etc. Il est bien évidemment conseillé de prendre conseil auprès d’un professionnel de santé afin de s’assurer de l’absence de contre-indications.
En cas d’indigestion répétée ou chronique, le médecin prescrit généralement des antihistaminiques comme la cimétidine, ou des inhibiteurs de la pompe à protons, par exemple l’oméprazole et le pantoprazole.
Des antibiotiques peuvent être prescrits lorsque l’indigestion est associée à une infection de l’estomac ou de l’appareil digestif.
Prévention de l’indigestion
Le meilleur des traitements de l’indigestion reste sa prévention. Divers conseils peuvent être bénéfiques :
- Avoir une alimentation saine et équilibrée en consommant un maximum de fruits, légumes et céréales. Un nutritionniste est utile pour obtenir des conseils personnalisés ;
- Réduire la consommation des aliments difficiles à digérer comme le chocolat, la viande grasse, les boissons gazeuses et alcoolisées, les aliments épicés, les fritures et les sauces. Essayer d’identifier les aliments potentiellement à risque ou ayant déjà engendrer une indigestion ;
- Prendre son temps pour manger, en mâchant lentement ;
- Éviter de manger en grande quantité d’un coup. L’idéal est de prendre plusieurs petits repas par jour pour limiter les efforts de digestion ;
- Limiter les repas tardifs ;
- Éviter la consommation abusive d’anti-inflammatoire ;
- Limiter la consommation de produits chimiques, d’alcool, de tabac, de café et de thé ;
- Éliminer les sources de stress quand c’est possible ;
- Pratiquer une activité physique régulière contribue à une meilleure digestion. Il est recommandé de faire au moins 30 minutes d’exercice par jour ;
- Après un repas, il est conseillé de marcher un peu, et d’éviter de se mettre en position allongée immédiatement.
Charline D., Docteur en pharmacie
Cet article vous a-t-il été utile ?

