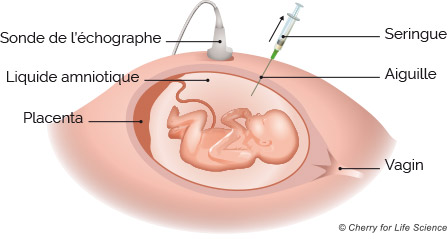
Amniocentèse (ponction de liquide amniotique)
Une amniocentèse est un examen médical qui consiste à prélever une petite quantité du liquide amniotique entourant le fœtus dans l’utérus de sa mère. En général, il est prescrit par le médecin afin de détecter une anomalie chromosomique (par exemple la trisomie 21) ou génétique.
Qu’est-ce qu’une amniocentèse ?
Une amniocentèse désigne l’acte médical de prélever un échantillon du liquide amniotique. Le liquide amniotique est le liquide dans lequel le fœtus baigne durant la grossesse. Le prélèvement est réalisé à l’aide d’une aiguille fine, reliée à une seringue pour aspirer le liquide. Le prélèvement se fait au travers la paroi abdominale maternelle. Cet examen est effectué par un médecin sous contrôle échographique pour positionner correctement l’aiguille. Différentes analyses peuvent être effectuées sur le liquide amniotique (analyses biochimiques du liquide, analyses des cellules fœtales présentes dans le liquide).
L’amniocentèse peut être réalisée à n’importe quel moment de la grossesse. Mais dans la majorité des cas, elle est programmée entre 15 et 17 semaines d’aménorrhée. Avant ce terme, on ne réalise pas une amniocentèse, mais une choriocentèse ou biopsie de trophoblaste. La choriocentèse est réalisée entre la 10ème et 12ème semaine d’aménorrhée et consiste à prélever un petit fragment de placenta. Cet examen est effectué en cas de risque important d’anomalie ou de maladie chez l’enfant, par exemple lorsque l’un des parents est porteur du gène de la mucoviscidose. Dans ce cas, le prélèvement peut être réalisé soit par voie abdominale (comme l’amniocentèse), soit par voie vaginale.
Dans quel cas faut-il réaliser une amniocentèse ?
L’amniocentèse ne fait pas partie des examens systématiques prévus dans le cadre du suivi de la grossesse. Il est indiqué uniquement dans certaines situations particulières. Cet examen permet de réaliser un caryotype (visualisation des chromosomes fœtaux) afin de détecter une anomalie chromosomique, telle que la trisomie 21 (présence de 3 chromosome 21 au lieu de 2 habituellement) et les autres trisomies. Il permet également de rechercher des anomalies génétiques (par exemple dans la mucoviscidose) et d’identifier des anomalies biochimiques (par exemple en cas de spina bifida).
L’amniocentèse – ou une choriocentèse – peut être recommandée de manière systématique dans les cas suivants :
- Chez les femmes de plus de 38 ans (en raison du risque d’anomalie chromosomique qui augmente avec l’âge) ;
- Lorsque l’un des parents ou des enfants du couple est porteur d’une anomalie chromosomique ou atteint d’une maladie génétique ;
- En cas de problème détecté à l’échographie ou encore lorsque les marqueurs sériques (molécules présentes dans le sang) montrent un risque élevé de trisomie 21 lors du tri-test.
Parlez-en avec le médecin ou la sage-femme pour vous informer davantage sur cet examen médical. La patiente a toujours le droit de refuser l’amniocentèse.
Comment se préparer à une amniocentèse ?
Avant de procéder à l’examen, le médecin réalise un entretien avec la patiente – ou les deux futurs parents – afin de l’informer, de lui expliquer et d’échanger avec elle sur la possibilité que son enfant ait une maladie grave, les moyens de la dépister, les traitements possibles et les risques liés à l’amniocentèse.
L’amniocentèse se déroule généralement sans complications, mais il existe quelques risques minimes. Dans 0,1 à 1 % des cas, une fausse-couche peut survenir dans les jours suivant l’examen. Selon le terme de la grossesse, un accouchement prématuré peut également se déclencher, ou la perte de liquide amniotique. Une infection du liquide amniotique est très rare et une blessure du fœtus par l’aiguille reste exceptionnelle.
À savoir ! En cas de séropositivité de la patiente, il existe un faible de risque de transmission du VIH au fœtus durant l’examen. Le médecin prescrira donc un traitement antiviral en prévention pour minimiser ce risqueÀ l’issu de cet entretien, après avoir été pleinement informée, la décision de réaliser l’amniocentèse revient à la patiente. Même si elle est fortement recommandée par le médecin, la future mère peut s’y opposer. Lorsqu’elle donne son consentement pour cet acte, elle doit remplir et signer une fiche de consentement avant de prendre le rendez-vous. Le plus souvent, l’amniocentèse est prise en charge à 100 %, en fonction de son indication. Le médecin pourra détailler les modalités de remboursement durant l’entretien.
Comment se déroule une amniocentèse ?
Le jour de l’examen, il n’est pas nécessaire d’être à jeun ou d’avoir la vessie pleine. Une simple douche et le port des documents requis (carte de groupe sanguin, carte vitale et carte de mutuelle, ordonnance, etc.) suffisent.À savoir ! En cas de fièvre, de saignements ou de contractions utérines, le prélèvement peut être reporté. Le cas échéant, il est conseillé de contacter le médecin pour connaître la conduite à tenir.
L’amniocentèse est un examen médical rapide qui dure une dizaine de minutes. La patiente s’installe sur la table d’examen en s’allongeant sur le dos et en dégageant son abdomen. Le médecin réalise d’abord une échographie afin de visualiser la position du fœtus et du placenta pour choisir le meilleur angle de prélèvement. L’abdomen est ensuite désinfecté avec une solution antiseptique.
La patiente doit rester immobile pendant que le médecin insère l’aiguille à travers la peau et la paroi de l’abdomen. Il prélève environ 15 ml de liquide (soit l’équivalent de 3 cuillères à soupe). Le prélèvement peut provoquer un inconfort chez la patiente, voire des crampes abdominales. Il arrive parfois que le praticien n’obtienne pas du premier coup la quantité suffisante de liquide, il doit alors repositionner l’aiguille.
Tout au long de l’examen, et même après, le médecin vérifie à l’échographie que le fœtus est en bonne santé.
Que se passe-t-il après l’amniocentèse ?
Une fois l’amniocentèse terminée, la patiente reste quelques minutes en observation avant de rentrer chez elle. Il est conseillé à la future maman de se reposer le jour suivant l’examen. Elle peut dans les heures qui suivent ressentir une sensation douloureuse ou une sorte de tension au point d’introduction de l’aiguille. Ces sensations sont normales. En revanche, en cas de fièvre, de contractions utérines, de perte de sang ou sécrétions vaginales anormales ou de douleurs abdominales, la patiente doit consulter en urgence un médecin.
Une fois le liquide amniotique prélevé, il est envoyé au laboratoire pour différentes analyses demandées par le médecin. Généralement, les résultats sont disponibles dans les 3 jours concernant les anomalies chromosomiques et dans les 2 à 3 semaines pour une analyse plus poussée du caryotype. C’est le médecin qui reçoit les résultats et les communique ensuite aux parents.
À savoir ! Lorsqu’une femme enceinte est de groupe sanguin rhésus négatif et que son bébé est rhésus positif, un traitement est nécessaire après l’examen. En effet, des globules rouges fœtaux peuvent passer dans la circulation sanguine maternelle lors de l’examen. L’organisme de la mère va alors fabriquer des anticorps dirigés contre les globules rouges rhésus positif. Si cela arrive, en cas de nouvelle grossesse, ces anticorps peuvent se trouver dans le sang du fœtus et si il est rhésus positif détruire ses globules rouges. Pour éviter cela, une injection anti-rhésus est proposée après l’amniocentèse.Depuis mai 2017, un dépistage prénatal non invasif (DPNI) est disponible pour dépister la trisomie 21. Il permet d’éviter beaucoup d’amniocentèses et donc de réduire les risques de fausse-couche. Le DPNI est un prélèvement sanguin chez la femme enceinte permettant l’analyse de l’ADN fœtal qui circule dans le sang de la mère. L’analyse de cet ADN permet d’évaluer le risque de trisomie 21. En cas de risque supérieur ou égal à 1/250, le diagnostic peut être confirmé par l’amniocentèse.
Estelle B., Docteur en Pharmacie
– L’amniocentèse. www.chumontreal.qc.ca. Consulté le 12 septembre 2024.
– Amniocentèse. CNGOF. cngof.fr. Consulté le 12 septembre 2024.
Cet article vous a-t-il été utile ?