Cholestase
Une cholestase est un ralentissement voire un arrêt de la circulation biliaire responsable d’un défaut de transport des acides biliaires du foie vers l’intestin, et d’une accumulation des acides biliaires dans le sang et les tissus. Des troubles hépatiques, biliaires ou pancréatiques peuvent en être à l’origine. La peau et le blanc des yeux jaunissent, la peau démange, les urines sont plus sombres et les selles plus claires avec parfois une odeur nauséabonde. Le diagnostic d’une cholestase repose sur l’examen clinique, des analyses biologiques et des examens d’imagerie. La prise en charge dépend de la cause.
Définition et symptômes
A propos du foie
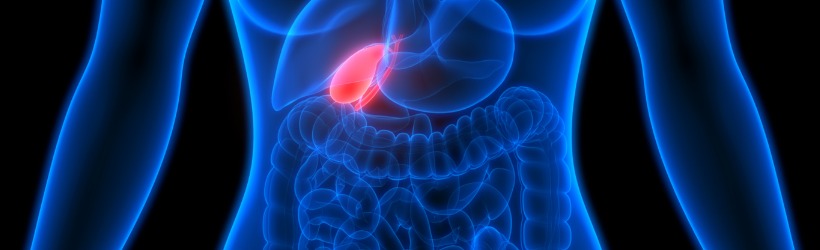
Le foie est l’organe le plus volumineux du corps humain, il pèse environ 1500 grammes et mesure 28 centimètres de large sur 8 centimètres de haut. Il est localisé dans la partie supérieure droite de l’abdomen où il est partiellement protégé par les côtes.
Cet organe appartient au système digestif. Il assure diverses fonctions dans l’organisme. Il produit la bile nécessaire à la digestion et intervient dans certains métabolismes comme celui du glucose ou des protéines.
Le foie est composé de 4 lobes inégaux :
- Le lobe droit qui est le plus gros ;
- Le lobe gauche ;
- Le lobe carré ;
- Le lobe caudé.
Les deux derniers lobes, situés au niveau postérieur du foie, sont séparés par un sillon que l’on appelle le hile du foie. En effet, c’est au niveau de ce hile que les vaisseaux (artère hépatique et veine porte) et les canaux biliaires pénètrent dans le foie. Le foie est par ailleurs un organe richement vascularisé puisqu’il contient plus de 10% du volume sanguin total du corps. Chaque minute, il est traversé par près de 1,4L de sang. Parallèlement aux vaisseaux sanguins, le foie est parcouru par de nombreuses voies biliaires. Leur rôle est de collecter la bile et la mener jusqu’à la sortie du foie dans le canal hépatique qui prend plus loin le nom de canal cholédoque débouchant sur l’intestin. Une partie de la bile est stockée dans la vésicule biliaire reliée au canal cholédoque via le canal cystique.
Enfin, chaque lobe hépatique est constitué de segments. Au total, on compte 8 segments. Ces derniers sont très utiles lors d’interventions chirurgicales. En effet, lorsqu’une partie du foie est altérée et doit être retirée, la découpe suit souvent les délimitations anatomiques.
Qu’est-ce qu’une cholestase ?
Le terme médical cholestase définit un ralentissement voire un arrêt du flux biliaire. Ce dernier peut avoir lieu entre les cellules hépatiques qui synthétisent la bile, et le duodénum qui représente le premier segment de l’intestin grêle.
En cas d’arrêt du flux biliaire, le pigment bilirubine, un déchet se formant après dégradation des globules rouges endommagés, se retrouve dans la circulation sanguine où il s’accumule. En effet, d’ordinaire la bilirubine se mélange à la bile dans le foie, et utilise les canaux biliaires pour rejoindre le tube digestif. La majorité du pigment est finalement éliminé dans les selles, et le restant dans les urines.
L’origine d’une cholestase peut être interne ou externe au foie.
Les premières incluent : hépatite aiguë, maladie hépatique alcoolique, cholangite ou cirrhose biliaire primitive, cirrhose due à une hépatite B ou une hépatite C, grossesse, cancer.
Les causes externes au foie comprennent un calcul biliaire, un rétrécissement ou sténose du canal biliaire, un cancer des canaux biliaires, un cancer du pancréas et une pancréatite.
Quels symptômes ?
Les symptômes qui caractérisent une cholestase sont les suivants :
- Jaunisse : la peau et le blanc des yeux jaunissent à cause de l’accumulation de bilirubine dans la peau ;
- Urines foncées en lien avec un excédent de bilirubine éliminé dans les urines ;
- Selles claires, le passage de la bilirubine dans l’intestin est bloqué et le pigment n’est donc pas éliminé dans les selles. Les selles peuvent contenir une quantité élevée de graisse car l’absence de bile dans l’intestin de permet pas la digestion des graisses, on parle de stéatorrhée ;
- Démangeaisons expliquées par l’accumulation de substances biliaires potentiellement irritantes.
L’absence de bile dans l’intestin est également responsable d’une absorption insuffisante de calcium et de vitamine D. Si le trouble persiste, une perte osseuse peut en résulter. A noter que la vitamine K est aussi mal absorbée au niveau de l’intestin, les saignements sont donc plus fréquents.
Lorsqu’une jaunisse persiste, elle induit une coloration marron verdâtre de la peau et des dépôts graisseux jaunâtre dans la peau.
Certains symptômes comme des douleurs abdominales, une perte d’appétit, des vomissements ou une fièvre peuvent être présents selon l’origine de la cholestase.
Diagnostic et traitement
Quel diagnostic ?
Une cholestase est suspectée chez les patients souffrant d’une jaunisse. Le médecin tente d’abord de déterminer si la cause est intra ou extra hépatique en se basant sur les symptômes et l’examen clinique.
En effet, l’administration récente d’un médicament susceptible d’induire une cholestase est en faveur d’une cause intra hépatique. La présence d’angiome stellaire (petits vaisseaux sanguins visibles sur la peau en forme d’araignée), d’une splénomégalie (augmentation du volume de la rate) et d’une ascite (liquide dans la cavité abdominale) indiquent une pathologie chronique du foie, et donc une cause intra hépatique également.
En revanche, en cas de douleurs abdominales et/ou d’une augmentation du volume de la vésicule biliaire, on se dirige plutôt vers une cause extra hépatique.
A noter ! Certains symptômes comme la perte d’appétit, l’abus d’alcool, des nausées et des vomissements ne permettent pas de trancher entre cause intra et extra hépatique
Généralement, des analyses sanguines sont réalisées pour mesurer les taux d’enzymes hépatiques (phosphatase alcaline et gamma-glutamyl transpeptidase). Ces deux dernières sont bien supérieures à la normale en cas de cholestase. Un dosage sanguin de la bilirubine permet d’évaluer la sévérité de l’affection.
Quasi systématiquement, un examen d’imagerie, généralement une échographie, est pratiqué lorsque les résultats des dosages sanguins sont anormaux. Parfois, c’est une tomodensitométrie ou une IRM.
Lorsque l’origine du trouble semble être intra hépatique, une biopsie hépatique peut être prescrite pour confirmer le diagnostic. Une biopsie est le prélèvement d’un fragment de tissu ou d’organe pour l’examen au microscope.
Quel traitement ?
Une obstruction des voies biliaires est généralement traitée par chirurgie ou endoscopie. Une endoscopie est un examen médical permettant de visualiser l’intérieur d’un organe ou d’une cavité grâce à l’introduction d’un câble équipé d’une caméra et d’une lampe. L’examen est réalisé à jeun et sous anesthésie locale ou générale à l’aide d’un endoscope (tube souple muni d’une caméra et d’une lampe).
Le traitement des obstructions d’origine intra hépatique dépend de leur cause. Lorsque c’est un médicament qui provoque le trouble, l’utilisation de celui-ci est alors suspendue. En cas d’hépatite aiguë, le traitement de la pathologie permet de faire disparaître la cholestase et la jaunisse associée.
A noter ! Tout individu souffrant de cholestase doit éviter toute substance toxique pour le foie, par exemple l’alcool ou certains médicaments dont le paracétamol.
Pour les démangeaisons, la cholestyramine par voie orale peut être prescrite. Une supplémentation en calcium et en vitamine D peut être nécessaire si la cholestase persiste.
Charline D., Docteur en pharmacie
– Cholestase. Le manuel MSD . Consulté le 13 novembre 2020.
Cet article vous a-t-il été utile ?